小切口与标准后胸切口开胸治疗食道癌的临床效果对照研究
河南省洛阳市第三人民医院(471000)孙超
在消化道恶性肿瘤疾病中,食道癌较为常见,且发生率逐年呈现上升发展趋势。通常情况下,患者就诊时均发展为中期或晚期,在一定程度上对患者的生命安全造成严重威胁。从目前的治疗方法来看,手术仍是治疗该疾病的主要手段,不仅可以使病变组织有效清除,患者的生活质量也会有所提升[1]。鉴于此,本次实验为寻求有效的手术方法,选择我院自2015年4月~2016年4月期间收治的食道癌患者62例,以下为研究结果。
1 临床资料与方法
1.1 患者基本信息 本次研究活动的调查对象选择我院自2015年4月~2016年4月期间收治的食道癌患者62例,所有患者的疾病均由临床确诊。其后依据患者来院先后顺序平均分为研究组(n=31)和参照组(n=31)。研究组31例患者中,男性与女性患者的比例为20∶11,最大年龄为68岁,最小年龄为45岁,统计后中位年龄为(50.2±1.3)岁,肿瘤大小分布在20~30cm之间,依据TNM分型可知,5例患者为Ⅰ期,10例患者为Ⅱ期,12例患者为Ⅲ期,4例患者为Ⅳ期。参照组31例患者中,男性与女性患者的比例为21∶10,最大年龄为69岁,最小年龄为42岁,统计后中位年龄为(53.2±1.5)岁,肿瘤大小分布在21~30cm之间,依据TNM分型可知,6例患者为Ⅰ期,12例患者为Ⅱ期,12例患者为Ⅲ期,1例患者为Ⅳ期。统计工具对两组患者的临床资料进行检验,未产生统计学意义,可进一步在临床上分析和参考。所有患者均对该研究知情,自愿参与并签订了知情同意书。

附表1 研究组和参照组患者的手术情况
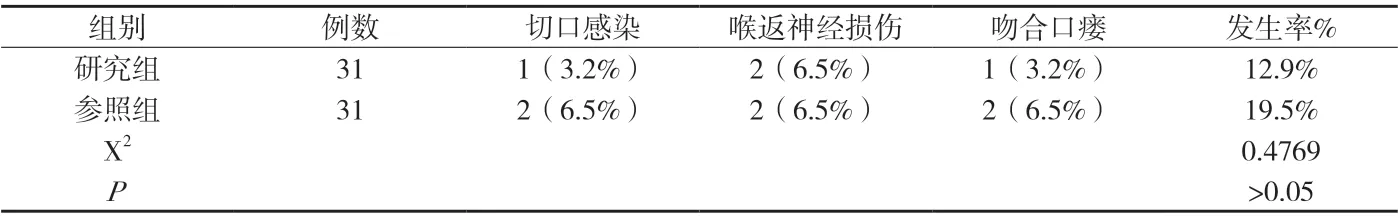
附表2 研究组和参照组患者的并发症发生情况
1.2 方法 参照组患者的手术方法为标准后胸切口开胸治疗,首先予以双腔气管插管下麻醉,做一手术切口于患者后胸,开胸后进行食管癌切除术。研究组患者的手术方法为小切口术,麻醉方式为双腔气管插管下静脉复合麻醉。结合患者病情的实际情况对切口部位予以选择,做一切口于患者第5肋间或第6肋间,在此期间,避免切断背阔肌[2]。而后对皮下组织进行游离将背阔肌移开,同时将前锯肌进行分离,肋间肌进行切断,并利用胸撑将其撑起。对游离食管进行观察,并对附近淋巴结及时清除,膈肌切开后对胃进行游离,在此期间,胃网膜左右动脉组织需予以保留[3]。最后将隔纵内和贲门附近的淋巴结清除,将胃拉入胸腔后实施胃-食道弓上吻合术,与此同时,将引流管进行留置,对切口进行缝合。
1.3 指标观察 两组患者经不同方法手术后,对手术情况和并发症发生情况进行统计,手术情况主要为手术用时、住院天数、术中出血量、引流管留置时间。并发症主要为切口感染、吻合口瘘和喉返神经损伤等。
1.4 数据统计 选择统计工具对两组研究结果进行检验,软件选择(SPSS17.0),手术用时、住院天数、术中出血量、引流管留置时间为计量资料,并发症发生率为计数资料,呈现形式为均数±标准差和百分率表示,检验方式为T和卡方,统计结果以P<0.05为依据进行判定。
2 研究结果
2.1 研究组和参照组患者的手术情况 研究组31例患者接受小切口治疗,参照组31例患者接受标准后胸切口开胸治疗,对比结果显示:研究组患者的手术用时、住院天数以及引流管留置时间均短于参照组,术中出血量同参照组对比明显较少,组间数据结果由统计工具进行检验,统计学意义产生,详情数据结果见附表1。
2.2 研究组和参照组患者的并发症发生情况 研究组31例患者接受小切口治疗后,4例患者出现并发症,并发症发生率经计算后为12.9%;参照组31例患者接受标准后胸切口开胸治疗后,6例患者出现并发症,并发症发生率经计算后为19.5%,两组间数据结果由统计工具进行检验,未产生统计学意义,详情数据结果见附表2。
3 讨论
食管癌具有较高的死亡率和致残率,且预后效果较差,多数患者在确诊时均发展为中晚期。目前,临床治疗方法首选手术,后胸切口开胸术具有较大的创伤,术中出血量也相对较多,与此同时,患者需将肋骨切除,在一定程度上会损伤胸壁肌层,从而对肺功能和预后造成严重影响。近年来,小切口术广泛应用,凭借诸多优势取得了临床的高度认可。该手术方法具有较小的创伤,切口也相对较小,在手术期间无需将背阔肌组织进行切开,与此同时,不会损伤呼吸肌功能,从而使患者肺功能的正常水平得以保证。此外,小切口操作用时较短,不会影响术后通气,在一定程度上加快了患者康复速度[4]。但是,在手术期间需注意几点:①进胸时,肋间隙应缓慢撑起,避免损害肋骨。因此主治医师需具备娴熟的操作技术,丰富的临床经验,从而使手术安全性得以提升。②在操作期间需选择长柄器械,这样可以对肺叶组织进行遮挡,从而使深部拉钩目的得以实现。③在手术期间需对手术床和灯光角度进行调整。④由于小切口手术具有一定的局限性,若患者的体积肿瘤较大、出血量较多,可以适当的将切口延长[5]。
从本次研究结果可以看出,研究组患者予以小切口术,参照组患者予以标准后胸切口开胸术,对比结果显示:研究组患者的手术用时、住院天数以及引流管留置时间均短于参照组,术中出血量同参照组比对明显较少,组间对比后统计学意义产生,而并发症发生率经对比后未产生统计学意义。
综上所述,小切口与标准后胸切口开胸治疗食道癌均有优势,但是小切口具有较小的创伤,因此可依据患者的实际情况合理选择。

