腰椎后路镜下微创手术对腰椎间盘突出症患者疼痛及腰椎稳定性的影响
魏文智 李全义 王秋莲
doi:10.3969/j.issn.1002-7386.2017.21.005
腰椎后路镜下微创手术对腰椎间盘突出症患者疼痛及腰椎稳定性的影响
魏文智 李全义 王秋莲
目的探讨腰椎后路镜下微创手术对腰椎间盘突出症患者疼痛及腰椎稳定性的影响。方法选取确诊治疗的腰椎间盘突出症患者140例,依据随机数表法随机分为微创组和传统组,每组70例。微创组患者给予腰椎后路镜下微创手术治疗,传统组患者给予传统开放椎板间开窗髓核摘除术治疗,采用日本骨科协会(JOA)腰椎评分法评估治疗疗效,采用视觉模拟评分法(VAS)评估疼痛程度,随访6个月,分析患者手术时间、术中出血量、住院时间、恢复工作时间、返岗情况和治疗前后腰椎稳定性(腰椎Cobb角、腰椎曲度指数、椎间水平位移和角位移)、治疗后3、6个月的治疗疗效、治疗前、治疗后1、3、6个月的疼痛程度及并发症情况。结果微创组患者手术时间、术中出血量、住院时间、恢复工作时间明显低于传统组,差异有统计学意义(P<0.05),但2组患者返岗率差异无统计学意义(P>0.05);微创组患者治疗后腰椎Cobb角、椎间水平位移和角位移明显低于传统组,腰椎曲度指数明显高于传统组,差异有统计学意义(P<0.05);2组患者治疗后3个月优良率和JOA得分差异无统计学意义(P>0.05),但微创组治疗后6个月优良率和JOA得分明显高于传统组,差异有统计学意义(P<0.05);微创组患者治疗后1、3、6个月VAS得分明显低于传统组,差异有统计学意义(P<0.05);微创组患者并发症发生率明显低于传统组,差异有统计学意义(P<0.05)。结论腰椎后路镜下微创手术治疗可有效减少腰椎间盘突出症患者术中创伤和促进患者术后恢复,可有效维持患者的腰椎稳定性,对患者返岗和近期疗效无明显提升作用,但有利于患者早日恢复工作、缓解其疼痛症状和提高其远期疗效,且具有更为良好的安全性,值得临床作进一步推广。
腰椎后路镜下微创手术;腰椎间盘突出症;疼痛;腰椎稳定性;疗效;并发症
腰椎间盘突出症是临床上一种常见病和多发病,退行性改变是其基本因素,可导致腰部疼痛、下肢麻木、疼痛等症状,且近年来随着人们生活、工作等压力增大,长期过度劳作的反复外力易对椎间盘产生轻微损害并加重其退变的程度,严重影响患者的身体健康[1]。目前,多数腰椎间盘突出症患者可经绝对卧床休息、理疗和推拿、按摩等非手术治疗缓解或治愈,但仍有10%~20%的患者需接受手术治疗方可缓解,而传统开放椎板间开窗髓核摘除术是其治疗的标准手术方式,但其创伤性较大,不利于患者术后恢复[2]。有研究表明,随着微创理念和技术的不断发展,腰椎后路镜下微创手术是目前常用的微创手术方式之一,具有创伤小、操作简单、并发症低等特点,已逐渐被应用于腰椎疾病的治疗中[3]。本研究通过分别给予患者传统手术和腰椎后路镜下微创手术治疗,探讨二者对患者疼痛及腰椎稳定性的影响,报告如下。
1 资料与方法
1.1 一般资料 选取2013年12月至2016年12月我院确诊治疗的腰椎间盘突出症患者140例,依据随机数表法随机分为微创组和传统组,每组70例。微创组:年龄23~58岁,病程1~8年,体重指数(BMI)18.92~30.53 kg/m2。传统组:年龄22~57岁;病程1~9年、BMI 18.88~30.61 kg/m2。2组患者性别比、BMI、病变间隙部位、病程、年龄、突出类型等资料比较差异无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会审批且通过。见表1。
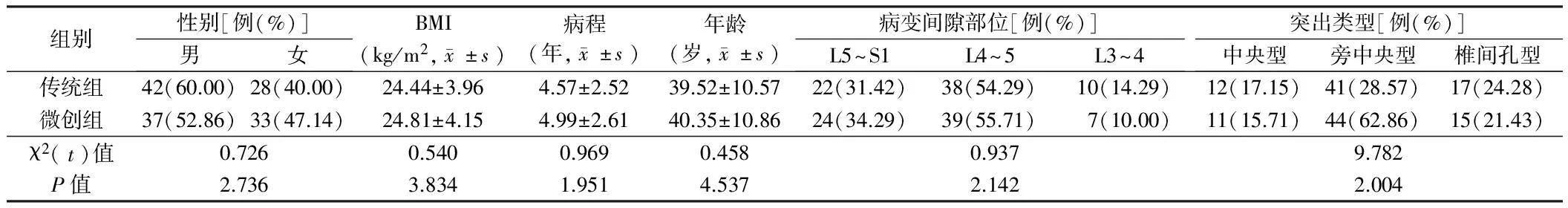
表1 2组患者一般资料比较 n=70
1.2 纳入与排除标准
1.2.1 纳入标准:①经临床症状、病史、血尿常规、实验室、X线等检查证实为腰椎间盘突出症[4];②患者或其家属签署知情同意书;③股神经或坐骨神经牵拉试验阳性、影像学检查证实单节段椎间盘突出,但非急性腰椎外伤、感染、肿瘤、畸形等所致;④无精神病病史或沟通交流障碍。
1.2.2 排除标准:①有心、肝、肾等重要器官严重性疾病者;②有腰椎畸形、不稳、椎间盘钙化、广泛性腰椎管狭窄或多节段腰椎间盘突出者;③既往曾行腰椎手术、严重椎间盘炎者;④拒绝或中途退出本次研究者。
1.3 方法
1.3.1 微创组:患者给予腰椎后路镜下微创手术治疗,即患者给予常规检查、取俯卧位、连续硬膜外麻醉、消毒、铺巾、屈髋屈膝腹部微悬空并尽量保证患者处于舒适体位等术前准备,完毕后采用克氏针在“C”臂X线机透视下确定致病靶点以及穿刺治疗途径和穿刺深度,于穿刺靶点在正侧位“C”臂X线机透视下通过18 号带导丝穿刺针穿刺节段,成功后注射0.1%亚甲蓝1 ml 行椎间盘染色、撤出穿刺针留置导丝、于穿刺点位置作一1.0~1.5 cm 纵形切口、沿留置导丝方向置入引导杆(直径2 mm)直至靶点,依次逐层切开各层皮肤、皮下组织,组织钝性剥离至上一椎板下缘,逐级插入扩张套管、工作套管,透视确定套管位置正确后,于末级套管插入Quadrant叶片将其口小底大撑开、安装光源,自由臂固定、置入德国Joimax生产的经椎间孔内镜脊柱系统配套的椎间孔镜、连接系统和电视屏幕等,在连续性0.9%氯化钠溶液冲洗下仔细辨认镜下病变及其周围组织位置、大小、解剖结构等,在显示器监测下突出间隙相邻的椎板及分离、暴露黄韧带后髓核钳切断黄韧带、部分椎板及骨组织咬除,采用神经剥离器仔细分离神经根处粘连、内侧拉开神经根、暴露椎间盘后通过髓核钳、射频消融技术等清除间隙内染色髓核组织、摘除破碎的游离髓核,询问患侧肢体症状、确保患者患侧肢体感觉、运动正常、直腿抬高试验阴性后冲洗、止血、抽出操作器械、放置引流管、缝合、抗感染等处理,术后2 d拔除引流管、3 d后佩戴护腰(持续4~6周)辅助患者行直腿抬高活动和踝泵练习、7 d后下地活动和腰背肌功能锻炼、3个月内限制弯腰、避免重体力活动。
1.3.2 传统组:患者给予传统开放椎板间开窗髓核摘除术治疗,即患者术前准备同微创组,完毕后在“C”臂X线机透视下确定病灶位置并依此椎间隙为中心作一5 cm正中切口、依次逐层切开各层皮肤及皮下组织、沿棘突及椎板剥离椎旁肌、剥离筋膜直达椎板、暴露上、下位小关节、椎板减压后,切除患侧部分椎板及关节突、显露上、下位约1/3的椎板和黄韧带后咬除、通过髓核钳、射频消融技术等摘除破碎的游离髓核、减压神经,确认神经根彻底减压(可活动2~3 mm)后处理同微创组。
1.4 指标观察和标准[5-8]所有患者于治疗前、治疗后3、6个月采用日本骨科协会(JOA)腰椎评分法评估腰椎功能,于治疗前、治疗后1、3、6个月采用视觉模拟评分法(VAS)评估疼痛程度,于治疗前、治疗后6个月行X线或CT检查评估腰椎稳定性(腰椎Cobb角、腰椎曲度指数、椎间水平位移和角位移),通过电话、复诊等方式随访6个月,统计分析所有患者手术时间、术中出血量、住院时间、恢复工作情况和治疗前后腰椎稳定性、治疗后3、6个月的治疗疗效、治疗前、治疗后1、3、6个月的疼痛程度及并发症情况;其中JOA评分法采用4级评分法(0~3分)进行定量划分,包括腰痛、下肢疼痛及麻木、步行能力、直腿抬高试验(包括腘绳肌)、腰部感觉、腰肌力(MRC分级)等,总得分29分,得分越高表示腰部功能越良好,治疗改善指数=(术后JOA评分-术前JOA评分)/(29-术前JOA评分)×100%,>75%为优,51%~75%为良,26%~50%为可,<25%为差,治疗优良率=(优+良)/总例数×100%,经专家评价该量表内部一致性的Cronbach’α 信度系数为0.895,效度系数为0.843;VAS评分法分值范围为0~10分,10分为极疼痛,0分为无痛,得分越高表示疼痛越剧烈,经专家评价该量表内部一致性的Cronbach’α 信度系数为0.903,效度系数为0.848;腰椎Cobb角:采用四线法测量,即分别于L1椎体上终板、L5椎体下终板画切线,切线垂线的交角为两椎体间所成的角为Cobb角。腰椎曲度指数:L1后上角和L5腰椎后下角联合直线,距离记为D1,L1~4后下角与直线的垂直距离分别记为 d1、d2、d3、d4,腰椎曲度指数=(d1+d2+d3+d4)/D1×100%。椎间水平位移和角位移:于腰椎动力位测量病变间隙与其相邻椎体的水平位移和角位移,并发症包括麻木、马尾神经损伤、椎管内血肿、切口感染等。

2 结果
2.1 2组患者手术时间、术中出血量、住院时间、恢复工作时间、返岗情况比较 微创组患者手术时间、术中出血量、住院时间、恢复工作时间明显低于传统组,差异有统计学意义(P<0.05),但2组患者返岗率差异无统计学意义(P>0.05)。见表2。
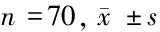

组别手术时间(min)术中出血量(ml)住院时间(d)恢复工作时间(d)返岗[例(%)]传统组74.12±15.7884.45±11.2412.07±2.54105.53±17.5261(87.14)微创组41.24±10.1832.45±5.227.53±1.8870.45±12.5764(91.43)χ2(t)值14.64935.10612.02013.6110.672P值<0.01<0.01<0.01<0.013.572
2.2 2组患者治疗前后腰椎Cobb角、曲度指数和椎间水平位移、角位移比较 治疗前,微创组和传统组患者腰椎Cobb角、曲度指数基本相同,差异无统计学意义(P>0.05),微创组患者治疗后腰椎Cobb角、椎间水平位移和角位移明显低于传统组,微创组腰椎曲度指数明显高于传统组,差异有统计学意义(P<0.05)。见表3。
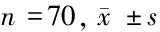
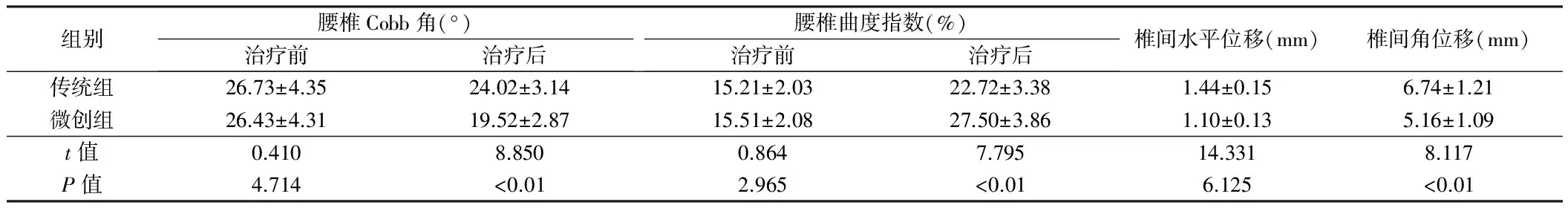
组别腰椎Cobb角(°)治疗前治疗后腰椎曲度指数(%)治疗前治疗后椎间水平位移(mm)椎间角位移(mm)传统组26.73±4.3524.02±3.1415.21±2.0322.72±3.381.44±0.156.74±1.21微创组26.43±4.3119.52±2.8715.51±2.0827.50±3.861.10±0.135.16±1.09t值0.4108.8500.8647.79514.3318.117P值4.714<0.012.965<0.016.125<0.01
2.3 2组患者治疗后3、6个月治疗疗效和JOA得分比较 治疗前,2组JOA得分差异无统计学意义(t=0.431,P=4.672);治疗后3个月,2组患者优良率和JOA得分差异无统计学意义(P>0.05),但微创组治疗后6个月优良率和JOA得分明显高于传统组,差异有统计学意义(P<0.05)。见表4。
2.4 2组患者治疗前后VAS得分比较 治疗前,2组患者VAS得分比较,差异无统计学意义(P>0.05),

表4 2组患者治疗后3、6个月治疗疗效和JOA得分比较 n=70,例
微创组患者治疗后1、3、6个月VAS得分明显低于传统组,差异有统计学意义(P<0.05)。见表5。

表5 2组患者治疗前后VAS得分比较 n=70,分,
2.5 2组患者并发症发生情况比较 微创组患者并发症发生率明显低于传统组,差异有统计学意义(P<0.05)。见表6。

表6 2组患者并发症发生情况比较 n=70,例
3 讨论
腰椎间盘突出症是临床上常见的一种骨科疾病,好发于腰L4~5、L5~S1,多由椎间盘退行性改变后,在外力作用下使纤维环破裂引起髓核突出刺激或压迫神经根所致,多数患者虽可经非手术治疗缓解,但仍有较多患者仍需进一步手术治疗[9-11]。有研究表明,腰椎间盘突出症的传统治疗术式是开放椎板间开窗髓核摘除术,可通过摘除髓核可有效缓解患者的临床症状,但会对患者造成较大的创伤,会对腰椎后部结构、正常组织造成较大破坏,不利于患者的术后恢复[12-14]。而Adogwa等[15-17]研究表明,腰椎后路镜下微创手术是一种新型的内窥镜微创技术,具有创伤小、操作简单、并发症低等特点,可通过建立微创工作通道方式来完成手术摘除操作,可在确保解除神经根受压条件下,有效减少术中创伤性操作。而腰椎曲度指数一个衡量腰椎曲度变直程度的指标,可有效反映腰椎力学平衡程度,腰椎Cobb角是以上下弯曲最顶端的两个椎体下缘所成角度,可作为衡量脊柱侧弯的角度的一个标准,椎间水平位移和角位移是指腰椎前后滑移的程度,可反映椎间盘的稳定性,故上述指标水平可有效反映机体的腰椎稳定性[18-20]。
本研究通过分别给予患者传统手术和腰椎后路镜下微创手术治疗,发现微创组患者手术时间、术中出血量、住院、恢复工作时间和治疗后腰椎Cobb角、椎间水平位移和角位移及治疗后1、3、6个月的VAS得分明显低于传统组,前者腰椎曲度指数明显高于后者,表明微创术式可有效减少患者的术中创伤及可有效维持患者的腰椎稳定性,有利于促进患者术后恢复、早日恢复工作、缓解其疼痛症状;这可能是由于在开放术式中,其手术切口大,虽可营造较大的术区操作空间来彻底摘除病变组织、髓核等,但同时术中对腰椎间隙周围软组织、骨、关节结构等创伤性操作较多,对患者造成较大的创伤而不利于患者身体恢复,且会对腰椎后部结构、正常组织造成较大破坏,不仅影响患者腰椎的稳定性,术后还会局部瘢痕形成刺激神经末梢,影响患者腰痛症状的缓解。而在本研究微创术式中,可能是由于其通过穿刺、建立手术通道方式进行手术操作,有效减少了术中对患者的创伤性操作,且在其配有独特的光源、显示器监测系统等辅助下,可有效清晰的辨认出突出髓核与硬膜囊、神经根的关系,尤其在分离粘连神经根、扩大神经根管及侧隐窝、椎间隙探查等方面具有明显优势,进而减少手术操作对腰椎内组织的干扰和损伤,有利于减少对腰椎后部结构的不良影响而保护腰椎的稳定性,且通过射频消融技术封闭纤维环通道,可有效消融炎性组织及局部神经,有利于减少硬膜外瘢痕术后遗留少,进而避免硬膜纤维化使腰椎不稳所引起的疼痛应激反应。
而本研究中微创组和传统组患者返岗率和治疗后3个月的优良率、JOA得分基本相同,但前者治疗后6个月上述指标水平明显高于后者,表明微创术式对患者返岗和近期疗效无明显提升作用,但有利于提高患者远期疗效;这可能是由于微创术式虽有效减少了术中对患者的创伤、腰椎后部结构的不良影响,但可能由于患者长期疾病、手术创伤等不良影响,加之恢复时间较低,使患者在短期内未能有效恢复原有的腰椎功能;但随着时间的推移,微创术式由于有效减少了术中对椎旁组织的损伤和保护了脊柱后方韧带复合结构,为患者恢复创造了更为良好的条件,进而可使患者更好、更快地恢复原有的腰椎功能,从而使患者可更好地负荷日常生命活动。但本研究微创组中,在6个月后仍有1例腰椎功能恢复差、5例恢复可,表明微创术式仍未能完全有效改善患者的腰椎功能,提示其存在一定的局限性,分析原因发现,可能是由于该疾病是由腰椎生物力学结构平衡紊乱、椎间盘压力分布不平衡引起代谢平衡失调所致, 微创术中虽可清除病变组织和保护腰椎的稳定性,但对恢复腰椎生物力学平衡无明显作用,故术后应结合患者恢复情况,尽早积极开展适当的腰背肌功能锻炼来促进腰椎肿胀部位吸收、增强 肌肉力量等,以促进腰椎功能的恢复,从而提升腰椎生物力学平衡的恢复。
此外,本研究还发现微创组患者并发症发生率明显低于传统组,表明微创术式具有更为良好的安全性;这可能是由于开放术式中开放性切口暴露、椎旁肌肉剥离、椎板持续牵拉等创伤性操作,易使椎旁肌肉组织理化及缺血缺氧性损伤,增加患者并发症发生的风险。而在微创术式中,可能由于其以微创小切口方式逐步扩张和建立手术通道直达病变间隙,可有效避免开放术式中创伤性操作对椎旁肌肉组织的持续强力牵拉、损伤和避免大面积的肌肉剥离,从而有效降低患者并发症发生的风险,有利于确保手术的安全性。
综上所述,腰椎后路镜下微创手术治疗可有效减少腰椎间盘突出症患者的术中创伤和促进患者术后恢复,及可有效维持患者的腰椎稳定性,对患者返岗和近期疗效无明显提升作用,但有利于患者早日恢复工作、缓解其疼痛症状和提高其远期疗效,且具有更为良好的安全性,值得临床作进一步推广。
1 Yang Y,Hong Y,Liu H,et al.Comparison of clinical and radiographic results between isobar posterior dynamic stabilization andposterior lumbar inter-body fusion for lumbar degenerative disease:a four-year retrospective study.Clin Neurol Neurosurg,2015,9:100-106.
2 李纯志,刘伟,赵宏,等.椎间孔镜微创髓核摘除术用于腰椎间盘突出症再手术的解剖学优势.中华解剖与临床杂志,2016,21:137-141.
3 王增平,薛文,才礼杨,等.后路腰椎间盘镜与传统开放椎间盘切除术治疗腰椎间盘突出症疗效的Meta分析.川北医学院学报,2016,31:220-223.
4 张德宏,方鹏飞,闫永海,等.经皮椎间孔镜下射频热凝纤维环成形联合髓核摘除修复腰椎间盘突出症.中国组织工程研究,2014,18:7412-7416.
5 Khizhniak MV,Makeeva TI,Primak IV.Correlation of clinico-neurological peculiarities and morphological signs of small hernias(protrusion)of the lumbar intervertebral discs in formation of discogenic pain syndromes in patients of different age.Klin Khir,2014,16:41-43.
6 李建江,楚戈,杨涛,等.经皮椎间孔镜下TESSYS技术修复腰椎固定融合后邻近节段退行性变.中国组织工程研究,2015,19:4186-4190.
7 Lee JC,Lee SH,Peters C,et al.Adjacent aegment pathology requiring reoperation after anterior cervical arthrodesis:the influence of smoking,sex,and number of operated levels.Spine (Phila Pa 1976),2015,40:E571-E577.
8 陈长青,陈蕊,伦保国,等.经后路椎间盘镜下置入腰椎间融合器治疗腰椎间盘突出症临床观察.解放军医药,2013,25:21-23.
9 Shailendra D Anjankar,Subhadra Poornima,Subodh Raju,et al.Degenerated intervertebral disc prolapse and its association of collagen I alpha 1 Spl gene polymorphism:A preliminary case control study of Indian population.Indian J Orthop,2015,49:589-594.
10 赵勇,丘德赞,李荣祝,等.Quadrant微创系统下行单侧椎弓根螺钉内固定联合椎间植骨融合治疗极外侧型腰椎间盘突出症的临床疗效观察.广西医学,2015,37:172-175.
11 Hara M,Takahashi H,Yokoyama Y,et al.Comparison of the invasiveness of conventional discectomy and micro endoscopic discectomy for lumbar discherniation:differences in the methods of approach.Asian J Endosc Surg,2015,8:40-47.
12 张勇,逯春洁,史福东,等.侧路椎间孔镜髓核摘除术与传统手术方法治疗腰椎间盘突出症的效果比较.现代中西医结合杂志,2016,25:87-89.
13 Stelzeneder D,Welsh GH,Kovacs BK,et al.Quantitative T2 evaluation at 3.0T compared to morphological grading of the lumbar intervertebral disc:A standardized evaluation approach in patients with low back pain.Euro J Radiol,2012,8:324-330.
14 安占天,王国选,付江平,等.后路腰椎间盘镜下椎间盘摘除术与传统手术治疗腰椎间盘突出症的对照分析.中国实用医刊,2013,40:17-19.
15 Adogwa O,Johnson K,Min ET,et al.Extent of intraoperative muscle dissection does not affect long-term outcomes after minimally invasive surgery versus open-transforaminal lumbar interbody fusion surgery:a prospective longitudinal cohort study.Surg Neurol Int,2012,3:355-361.
16 韩立强,江汉,田永刚,等.经皮椎间孔镜技术结合工作通道分步置入法治疗巨大型腰椎间盘突出的短期疗效.实用医学杂志,2016,32:2393-2395.
17 Chert YW,Tzeng JI,Huang PC,et al.Therapeutic ultrasound sup-presses neuropathic pain and upregu lation of substance P and neu-rokinin-1 receptor in rats after peripheral nerve injury.Ullra-sound Med Biol,2015,41:143-150.
18 Steiger F,Wirth B,de Bruin ED,et al.Is a positive clinical outcome af-ter exercise therapy for chronic non-specific low back pain contingent upon a corresponding improvement in the targeted aspect(s)of perfor-mance? A systematic review.Eur Spine j,2012,21:575-598.
19 王晓平,马华松,陈志明,等.单节段减压融合内固定修复多节段腰椎间盘突出症合并腰椎滑脱:改善支撑力及应力的动态平衡.中国组织工程研究,2014,18:8641-8645.
20 Peltier E,Blondel B,Dufour H,et al.Minimally invasive transmuscular approach for the treatment of lumbar herniated disc:Far lateral lumbar disc herniation:a clinical study.Applications for cervical and thoracic disc herniation.Journal of Neurosurgical Sciences,2013,57:123-127.
Effectsoflumbarposteriormicroscopicallyminimallyinvasivesurgeryonthepainandlumbarstabilityinpatientswithlumbarintervertebraldiscprotrusion
WEIWenzhi,LIQuanyi,WANGQiulian.
DepartmentofPainDiseases,ShanxiProvincialPeople’sHospital,Xi’an710000,China
ObjectiveTo investigate the effects of lumbar posterior microscopically minimally invasive surgery on the pain and lumbar stability in patients with lumbar intervertebral disc protrusion.MethodsA total of 140 patients with lumbar intervertebral disc protrusion who were treated in our hospital were enrolled in the study. According to random number table, these patients were divided into the minimally invasive group and traditional surgery group,with 70 patients in each group.The patients in minimally invasive group were treated by lumbar posterior microscopically minimally invasive surgery,however,the patients in traditional surgery group were treated by nucleus pulposus excision via open window between lamina of vertebra.The therapeutic effects were evaluated by means of Japanese orthopaedic association (JOA) lumbar score,and patient’s pain degree was assessed by visual analogue scale (VAS),moreover,all the patients were followed up for 6 months,then the operation duration,intraoperative hemorrhage volume,length of staying in hospital,recovery work time,time of returning to work,lumbar spinal stability before and after treatment (lumbar Cobb angle,lumbar curvature index,intervertebral level displacement and angular displacement),the therapeutic effects on 3,6 months after treatment, pain degree before treatment and on 1,3,6 months after treatment,the incidence rates of complications were observed and compared between two groups.ResultsThe operation duration, intraoperative hemorrhage volume,length of staying in hospital,recovery work time in minimally invasive group were significantly lower than those in traditional surgery group (P<0.05), however,there were no significant differences in return to original position rates between two groups (P>0.05). The lumbar Cobb angle,intervertebral level displacement and angular displacement in minimally invasive group were significantly lower than those in traditional surgery group,and the lumbar curvature indexes in the former were significantly higher than those in the latter (P<0.05). There were no significant differences in the excellence rates on 3 months after treatment and JOA scores between minimally invasive group and traditional surgery group (P>0.05),however, the excellence rates on 6 months after treatment and JOA scores in the former were significantly higher than those in the latter (P<0.05).The VAS scores on 1,3,6 months after treatment in minimally invasive group were significantly lower than those in traditional surgery group (P<0.05).The incidence rates ofcomplication in minimally invasive group were significantly lower than those in traditional surgery group (P<0.05).ConclusionThe lumbar posterior microscopically minimally invasive surgery can effectively decrease the intraoperative trauma of patients with lumbar disc prolapse and can promote postoperative recovery,which can effectively maintain the stability of lumbar spine,however, which has no obvious effects on return to original position rate of patients and on short-term curative effects,but which can alleviate the symptoms of pain and can effectively improve long-term curative effects,with better safety, therefor, which is worth using widely in clinical practice.
lumbar posterior microscopically minimally invasive surgery;lumbar intervertebral disc protrusion;pain;lumbar spinal stability;curative effects; complications
R 681.533.1
A
1002-7386(2017)21-3221-05
2017-05-28)
710000 西安市,陕西省人民医院疼痛科
王秋莲,710000 西安市,陕西省人民医院疼痛科;
E-mail:2821430553@qq.com

