我们需要怎样的城乡居民医保财政补贴机制
李亚青 唐夏怡
(广东财经大学金融学院 广州 510320)
我们需要怎样的城乡居民医保财政补贴机制
李亚青 唐夏怡
(广东财经大学金融学院 广州 510320)
在城乡一体化进程中,财政对城乡居民医保的财政补贴规模逐年递增。但现行补贴机制的弊端也逐步暴露出来,如财政补贴调整缺乏科学测算、政府补贴地区间失衡等。完善的城乡居民医保的财政补贴机制应当考虑资金筹集、资金分配、资金运营和管理的各个环节,包含对支出规模、支出结构、支出责任、支出管理与效果等多方面的考量。其中,关键是建立筹资增长的精算机制、补贴动态调整机制、政府间责任分摊机制和补贴资金的绩效评价机制。
医疗保险;财政补贴;政府责任;动态调整;绩效评价
城乡一体化是我国正在进行的一项重大而深刻的社会变革,也是转变“二元”经济结构、缩小城乡差距和促进经济社会和谐发展的长期性战略举措。城乡一体化体现在基本医疗保险领域,就是城乡医保一体化。因为覆盖农村居民的新农合和覆盖城镇非就业居民的城镇居民医保筹资主要依赖政府提供的高比例补贴,政府不断扩大投入已经成为推动医保一体化发展的关键手段。近年来,随着城乡医保一体化的推进,政府财政在医保的投入逐年增加,相关配套制度不断完善。与此同时,现行补贴机制的弊端也逐步暴露出来,如财政投入缺乏科学测算、政府补贴地区间失衡、各级政府责任分摊“一刀切”、缺乏对补贴资金追踪问效等。《“健康中国2030”规划纲要》明确提出要“健全政府健康领域相关投入机制,调整优化财政支出结构,加大健康领域投入力度”。可以预见,补贴政策还会继续、补贴规模仍需持续扩张。能否从全国层面建立起一个规范、长效、制度化的财政支持机制,直接影响到筹资来源稳定性和整个医疗保险体系的公平可持续发展。
1 财政支持基本医疗保险的必要性
医疗保障领域市场失灵与公共物品的性质为政府干预与财政支持提供了理论基础。福利经济学理论认为,在完全竞争条件下,市场能够自动达到帕累托最优的状态,同时也能够实现社会福利的最大化。遗憾的是,在医疗保险领域,完全竞争的前提假设几乎全都不具备。医疗资源(特别是大医院和医学专家)的相对稀缺性、医疗服务的非同质性、供需双方之间严重的信息不对称和医疗保险条件下患者只需要支付医疗服务费用的一部分,这些都很容易引发医患双方的道德风险,导致严重的市场失灵和社会福利损失。
国际经验表明,政府为弱势群体提供补贴,通过医疗保险等制度安排减少家庭的自付医疗费用负担,是实现全民医保的必要条件和一般路径[1]。例如,著名的泰国“30铢计划”也主要依赖政府筹资,财政补贴占比曾一度增至75%[2]。我国基本医疗保险坚持“低层次、保基本、广覆盖”,是为了实现“全民医保”的价值追求。因此,基本医疗保险具有非竞争性和非排他性,是一种具有外部性的准公共物品。回顾我国医疗保险制度的发展历史,无论是建国初期的劳保医疗、公费医疗,还是今天的城镇职工基本医疗保险,城镇职工一直是制度优先眷顾的群体。广大农村居民和城镇非就业者曾长期处于医疗保险的真空地带。2003年以来,我国政府对这部分居民的医保采取了高比例补贴政策,其中各级财政对参合农民的保费补贴一度高达80%。正是因为有财政的持续大力支持,我国才能够在短短十余年间使基本医疗保险覆盖全体国民,取得了举世瞩目的成就。
财政补贴基本医疗保障领域,不仅可以保护弱势群体的利益,减少居民的医疗费用负担,也是进行收入再分配和提升社会公平的重要手段,从而有利于实现社会福利的帕累托最优。相对于城镇职工,农村居民和城镇非就业者支付能力低,收入增长缓慢。为了顺利推进城乡医保一体化进程,财政支持城乡居民医保不仅在过去、而且在将来都有其必要性。
2 现有医保财政补贴机制存在的问题
为了吸引广大城乡非就业居民参保,尽快实现农村居民和城镇非就业居民基本医疗保险“从无到有”的根本性转变,现有的医保财政补贴机制,在实施之初带有明显“摸着石头过河”式特征,也起到了至关重要的激励作用。经过十余年的运行,在实现制度全覆盖之后,现行财政补贴政策在实践中也突显出一系列问题。
2.1 政府承担了过多的筹资责任
2003年新农合试点之初,中央和地方财政分别提供人均补贴10元,个人筹资10元。随后各年,人均财政补贴标准不断提升,至2013年,人均补贴达到320元,在此之前大部分年份财政筹资占人均筹资的比重一直在80%左右[3]。2014年以来,在筹资和补贴标准调整中,财政补贴占比呈逐年下降趋势,但直到2017年,这一比例仍然高达71.4%(见表1)。
截至2016年底,全国人口总数为13.8亿人,其中城镇职工参保人数为2.95亿,城镇城民基本医疗保险的人数为4.53亿[4]。考虑到城乡居民医保整合还在进行中,缺乏相关的统计数据,而新农合早就基本实现了对农村居民的全覆盖,据此推算,城乡居民医保的覆盖人数在10亿以上。按2017年人均补贴450元计算,全年中央和地方各级财政补贴投入高达4000多亿元。在老龄化背景下,医疗费用的上涨是长期趋势。未来城乡居民医保的巨额财政补贴是否可持续?政府是否应当长期承担如此之高的筹资责任?值得深思。
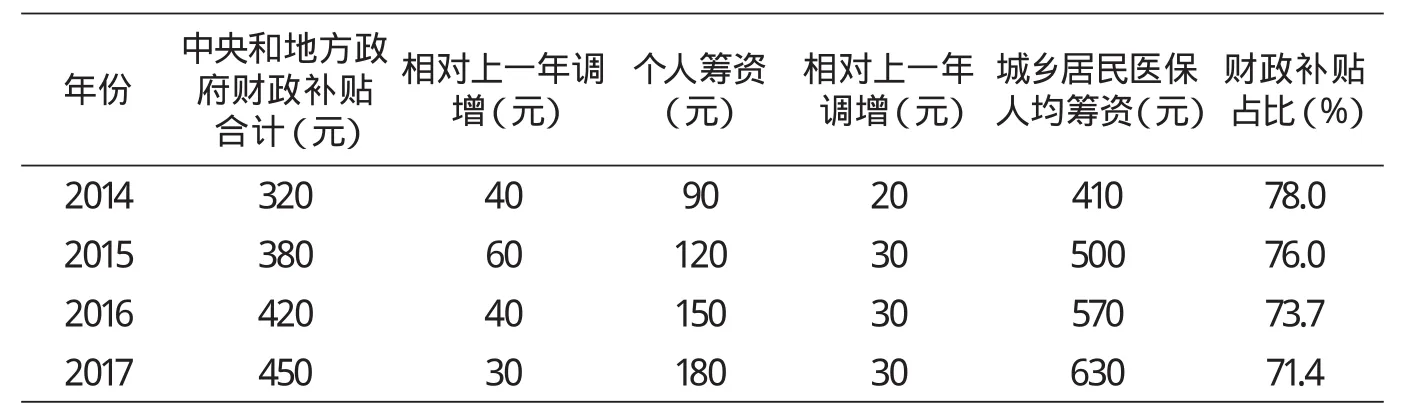
表1 2014-2017年城乡居民医保人均筹资和财政补贴标准变化情况
2.2 缺乏补贴标准调整的科学测算机制
在城乡医保一体化进程中,为了缩小城乡差距和制度差距,新农合和城镇居民医保两大制度的财政补贴标准频频向上调整,2008-2014年间各年调增额度40元、80元不等,2015-2017年则依次分别调增60元、40元和30元。从实践来看,各统筹地区更多地从基金的短期平衡出发调整筹资政策,财政补贴调整存在一定的短期性,尚未形成筹资的长效机制。各年的补贴标准的调整,通过人社和财政部门定期下发文件来体现,带有很强的行政性命令特征,对调整依据缺乏充分说明,对调整幅度缺乏科学测算,影响了医保基金筹资的稳定性。
2.3 政府间责任分摊“一刀切”
医保财政由中央政府每年下发文件确定当年人均补贴和个人筹资的指导性标准,补贴责任则由中央和各级地方政府再进行分摊。补贴政策在实施之初,中央和地方政府基本按1∶1的比例分摊既定的补贴责任。从2011年开始,中央财政区别中、西部地区实行差别补贴政策,同时中央财政补贴占比超过50%;从2014年开始,中央财政对原有120元的补助标准不变,对超出120元以上的财政补贴部分,按照“西部地区80%和中部地区60%的比例安排补助,对东部地区各省份分别按一定比例补助”。 但是至今,对于省级及以下各级政府如何分摊都未能从制度进行明确。实践中是由各个省( 自治区、 直辖市) 行使“自由裁量权”。
我国是一个人口大国,地区发展不平衡,不同地区的地方政府财力相差悬殊。财政补贴分配如何才能做到公平和有效是一个难度很大的问题。目前,在“横向分配”中(即东、西地区的分配)已经初步体现差异,但是,“纵向分配”(各级财政自上而下的分配)依然缺乏更详细的划分。这种政府间责任分摊“一刀切”,不仅有损公平,也影响了筹资的稳定性。
2.4 缺乏对财政补贴资金的绩效评估
多年来,基本医疗保险过于依赖政府投入规模的扩大,而忽视绩效评价和投入资源的有效配置,导致政府补贴资金的使用效益不佳。各地医疗保障体系投入产出难以达到最优状态,甚至还出现效率恶化的趋势[5]。因此,尽管政府投入不断增长,城乡居民医保的保障水平不断提升,但是城乡居民“看病贵”的问题依然突出。这其中一个很大的原因,是“开源”之后未能有效“节流”。因为医疗保险市场存在严重的信息不对称,加上现行医疗卫生体制的弊端、医患双方的道德风险等因素,导致医疗费用过度上涨,在很大程度上抵消了政府补贴和筹资水平提升的效果。因此,缺乏对财政补贴资金的监管和绩效评估,造成医疗卫生资源的浪费和政府投入在一定程度上的“失效”。
3 基于公平可持续的医保财政补贴机制重构
我国现有的医保财政补贴机制尽管现有着其特定的历史背景,对于迅速实现基本医疗保险全覆盖意义重大,但是已经不适应城乡一体化和城乡居民医保体系可持续发展的需要。随着我国进入经济“新常态”,工业化、城镇化、人口老龄化进程加快,以及疾病谱变化、生态环境和生活方式变化、医药技术创新等,都将对现行制度形成新的挑战,需要我们从公平性和可持续性的角度去建立制度化、长效化的医保财政补贴机制。
3.1 总体架构
城乡居民医保的财政补贴机制应当考虑资金筹集、资金分配、资金运营和管理的各个环节,体现支出规模、支出结构、支出责任、支出管理与效果等多方面内容(见图1)。
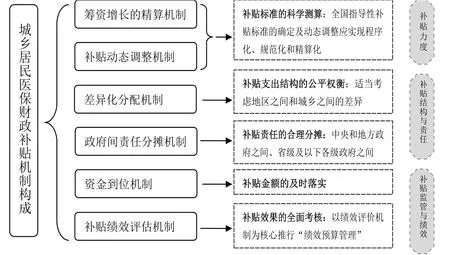
图1 城乡居民医保财政补贴机制的理论构成
在资金筹集环节,根据补贴标准缺乏合理测算等问题,有必要建立补贴增长机制和动态调整机制,定期提供全国平均筹资和补贴水平的指导性标准,并使补贴标准的确定与调整与医疗费用增长、居民个人和政府财政能力的增长等因素相联系;在资金分配环节,要改变当前“一刀切”式的补贴方式,合理考虑城乡之间和地区之间在支付能力和医疗消费水平等方面的差距,实行差异化的财政补贴政策,并建立政府间责任分摊机制,从制度上明确甚至量化各级政府应承担的责任;在资金运行环节,根据配套资金存在的问题,建立规范的资金到位机制,将各筹资主体的责任落到实处,并建立完善的财政资金支付管理机制;在资金监管环节,需要重视财政支持绩效考核,加强预算管理,特别是建立以绩效评价为核心的绩效预算管理机制。
上述架构中,筹资增长的精算机制及补贴动态调整机制重点解决补贴标准和规模的科学测算问题,差异化分配机制和政府间责任分摊机制则直接影响到筹资公平及筹资来源稳定性,而资金到位机制及补贴绩效评价机制,是确保财政投入资金实现有效配置并达到预期目标的关键性制度保障。
3.2 关键机制分析
3.2.1 筹资增长的精算机制
城乡居民医保也是一种保险,其运作原理同商业保险类似,也需要利用大数法则和风险分散原理,因此,城乡居民医保的筹资增长应当考虑精算平衡和运用精算技术定价。同时,城乡居民医保是一种长期性的制度安排,尽管基金管理采用“现收现付”模式,但是依然有必要建立科学测算机制,考虑其长期偿付能力问题。这就需要从可持续视角出发,由人社部门牵头,联合财政、卫生等相关部门建立专门的研究机构,充分考虑人口结构变化、医疗费用增长、保障水平调整等多个方面的影响因素,引入精算模型对下一基金年度的筹资水平进行定量测算,并确定中长期的筹资水平调整规划,为医疗保险的财政支出预算编制和补贴水平确定提供依据。
3.2.2 财政补贴动态调整机制
财政补贴动态调整机制毁既包括对补贴水平的调整,也包括对筹资结构的调整。
补贴水平需要依据筹资水平进行调整。在“现收现付”的基金管理模式下,医保筹资水平定期调整不可避免。从理论上看,影响医保筹资和财政补贴需求的因素非常复杂,包含一系列动态变化因素。这些因素可大致分为两类:一是制度内部因素,包括门诊率、住院率、人均(次均)住院费用等影响医疗费用增长因素,也涉及起付线、基金报销比例、基金结余率等影响基金收支风险的因素;二是制度外部因素,需要考虑老龄化、疾病谱变化、政府与个人的经济承受能力等。前一类因素可以基于医保制度的日常运行数据,进行实时监测预警,后一类因素的影响需要通过专门研究和定期评估来进行判断。因此,补贴水平的调整应当是动态进行的。 应当紧密结合日常运行监测和定期评估两种手段,增强调整依据的科学性,使补贴水平的调整更加具有前瞻性和合理性。目前,各地实践中基本遵循了“一年一调”原则。这一原则应当是与“现收现付”模式相适应的,需要进一步改进的是,未来更应当强调“有据可依”,并更加重视精算机制的建立和运用。
筹资结构的调整即政府与个人之间相对责任大小的调整。长期的高补贴政策使政府承担了过高的筹资责任,不仅容易出现“泛福利化”倾向,也淡化了个人责任,模糊了城乡居民医保的社会医疗保险性质。在老龄化背景下,政府面临养老、医疗等公共领域的多重财政负担,这种过于强调政府责任的补贴政策迫切需要调整。近年来,政府开始认识到这一问题,《国务院关于印发“十三五”深化医药卫生体制改革规划的通知》(国发〔2016〕78号)明确提出,要“在继续加大财政投入、提高政府补助标准的同时,强化个人参保意识,适当提高个人缴费比重”。在学界,建立使城乡居民个人缴费责任与收入相挂钩的动态调整机制已基本成为共识。王红漫、王霖(2009)[6]和笔者在2015年的研究中,认为将最高个人筹资责任设定为人均年收入的2%;詹长春、周绿林(2011)[7]则建议将江苏省新农合的最高个人筹资责任提升到人均纯收入的3.4%。但是,对于政府和个人之间各自应承担的责任份额,尚有待明确。尽管如此,未来个人筹资责任依然有提升空间。
3.2.3 财政补贴差异分配机制和政府间责任分摊机制
城乡医保一体化的目的在很大程度上是为了推动“医疗保障均等化”,体现在财政补贴方面的要求,就是“财政补贴均衡化”,即解决不同层级政府之间的纵向不均衡和同级地方政府之间横向不均衡问题。横向不均衡则属于财政补贴支出结构(不同地区间的差异化)问题,纵向不均衡本质上是各级政府间责任分摊问题。因此,财政补贴的差异分配机制和政府间责任分摊机制要解决的问题也就归结为“支出结构的公平权衡”和“支出责任的合理分摊”两个方面。
对于第一个问题,需要进一步考虑全国不同地区的发展水平差异和补贴需求差异,制订更加细致的横向均等化医保财政补贴分配方案。现有的财政补贴机制仅仅粗略区分中、西、东部地区(对东部地区依然缺乏明确的规定),这种差异化分配机制仍然有待细化。发达国家的中央(或联邦)政府会依据立法部门事先制定好的复杂的公式来确定对地方政府的补助金金额。在医保领域,中央对不同地区的补贴金额确定也应当制度化,有必要综合考虑不同地区的人口状况、财政收入、居民收入水平和医疗负担等因素研究制定差异化分配公式。
对于第二个问题,现有“一刀切”式的、忽略地方差异的政府间责任分摊已饱受诟病并严重滞后于城乡一体化发展的需要。特别是在地方政府之间的责任分摊中,省级政府往往依赖行政垄断权力自上而下“逐级派发”各下级地方政府应当承担的补贴责任,忽视了地方经济能力差异,存在明显的“甩包袱”倾向[8],这显然不利于明确责任和稳定医保筹资来源。政府间责任如何分摊,既是牵涉到财政分权、公平分配和公共管理等领域的理论问题,更是医保一体化进程中建立完善的财政支持机制迫切需要解决的现实课题。但鉴于问题的复杂性和敏感性,很少有文献就政府间责任分摊问题提出系统的解决思路或分摊方案。鉴于医保财政补贴也是一种财政转移支付,有必要借鉴“均衡性转移支付原理”,构建政府间责任分摊的标准化测算体系。这一体系能够综合考虑影响责任分摊的需求和供给因素,使责任分摊建立在程序化定量测算的基础上,并合理体现不同地区在财政支持能力和财政补贴需求方面的差异,以解决责任分摊制度化和财政支持均衡化问题。
3.2.4 财补贴资金到位机制和绩效评估机制
城乡居民医保财政补贴是一种带有配套要求的专项补助,即财政补贴资金的转移支付要求下级政府以一定的配套资金投入为前提。这种财政补贴资金的逐级“配套”要求在很大程度上有利于富裕地区,在“一刀切”的政府间补贴责任分摊条件下,会使财力较弱的县市不得不承担更重的财政负担[9]。特别是贫困人口比例大、财政支出能力弱的地区,中央政府的补助资金对他们反而构成了一种压力,甚至出现地方财政难承重负而无力出资的状况,从而影响了补贴资金的及时到位。完善财政补贴资金到位机制,首先要在合理划分各级地方政府责任的前提下,在补贴制度的设计中应该考虑各区域的客观经济社会指标,设定相应的补贴依据和公式,差别性地确定补助资金金额。
另一方面,在不断扩大财政投入的同时,相应的绩效评价等监管措施严重滞后,不利于保障资金的使用效益,扩大了财政资金流失和浪费等风险。当前,越来越多学者认识到,医疗保障体系不能仅仅依赖扩大政府投入,而应当更加重视绩效评价和投入资源的有效配置[10]。换言之,政府不仅要关注投入多少的问题,更要关心投入是否有效。这种有效性包括对参保群体的激励、对公平性的提升、对城乡统筹的推动、对下级地方财政出资积极性的影响等等。由财政部门牵头对医保财政补贴进行综合的绩效评价,不仅有利于及时发现和反馈问题,实现财政补贴资金从“扩大投入”到“有效投入”的转变,也是建设服务型政府过程中绩效预算管理改革的核心内容之一。城乡居民医保涉及广大居民的利益,有着广泛的社会影响。我国推行医保一体化,也正是为保障广大国民基本的健康权利。因此,绩效评价指标体系设计需要兼顾公平与效率、过程与结果,并体现客观绩效和主观满意度的结合。应当以参保(合)人的受益程度和满意度应当作为绩效评价的首要考量。绩效评价框架的构建,既要重视对投入产出效率的衡量,更要重视对公平性的评价;既要考虑过程评价,更要重视结果评价;既要考虑客观评价标准,也要重视主观评价标准。通过建立综合性的绩效评价机制和有力的反馈、问责机制,提高财政补贴资金使用效率。
[1]Savedoff W D, de Ferranti D, Smith A L, et al.Political and economic aspects of the transition to universal health coverage[J].The Lancet, 2012,380(9845): 924-932.
[2]Damrongplasit K, Melnick G.Funding,Coverage, and Access Under Thailand’s Universal Health Insurance Program: An Update After Ten Years[J].Applied health economics and health policy, 2015: 1-10.
[3]国家统计局.中华人民共和国2016年国民经济和社会发展统计公报[R].2017-02-28.
[4]李亚青.基本医疗保险财政补贴的动态调整机制研究[J].公共管理学报,2017,1:128-141.
[5]宋占军,朱铭来.我国医疗保障体系绩效及其影响因素:2007-2011[J].江西财经大学学报,2014(5):68-77.
[6]王红漫,王霖.新型农村合作医疗筹资报销模式实证研究与理论探讨——北京市大兴区实例分析[J].中国软科学,2009(7):67-74.
[7]詹长春,周绿林.新型农村合作医疗筹资机制研究——基于江苏省的实践调研[J].经济问题探索,2011(8):179-184.
[8]毛翠英.新型农村合作医疗政府间公共筹资标准分摊机制研究[J].财政研究,2011b(12):26-28.
[9]李亚青,许秋淑.基本医疗保险财政补贴的政府间责任分摊问题初探[J].中国卫生政策研究,2015(12):23-30.
[10]Yip W C M, Hsiao W C, Chen W, et al.Early appraisal of China's huge and complex health-care reforms[J].The Lancet, 2012, 379(9818): 833-842.
What Do We Need for the Premium Subsidy Mechanism of China’s Urban and Rural Residents’ Health Insurance
Li Yaqing, Tang Xiayi(School of Finance, Guangdong University of Finance& Economics, Guangzhou, 510320)
During the process of urban-rural integration of the health insurance, the premium subsidy scale has being expanded year by year.At same time, the current subsidy mechanism obviously becomes more and more defective.Problems such as lack reasonable calculation of the adjustment of the subsidy level, the imbalance situation among different areas are arising.For this situation, the paper demonstrates a premium subsidy mechanism which include different parts of fund-raising, fund-distribution, fund operation and management,considering the scale, structure, management and assessment of the premium subsidies.Among all the components,the key mechanisms are the actuarial mechanism of financing growth, the dynamic adjustment mechanism of premium subsidies, the mechanism of contributing liabilities among different government levels and the performance measurement system for the subsidies.
health insurance, premium subsidies, government responsibility, dynamic adjustment,performance assessment
F840.684 C913.7
A
1674-3830(2017)10-20-5
10.19546/j.issn.1674-3830.2017.10.005
2017-6-10
李亚青,广东财经大学金融学院讲师,经济学博士,主要研究方向:金融和医疗保障。
广东省自然科学基金项目(2016A030313712);教育部人文社会科学青年基金项目(15YJC630064)。

