肺动脉高压患者压力-容积关系分析与纽约心脏病协会心功能分级的相关性
张长东 肖书娜 尚小珂 卢蓉 王利军 田军 董念国 柳梅 刘义华 李飞陈澍 孙永丰 李庚
肺动脉高压患者压力-容积关系分析与纽约心脏病协会心功能分级的相关性
张长东 肖书娜 尚小珂 卢蓉 王利军 田军 董念国 柳梅 刘义华 李飞陈澍 孙永丰 李庚
目的 探讨肺动脉高压患者的压力-容积相关参数与不同纽约心脏病协会(NYHA)心功能分级间的相关性。方法 纳入2015年4月至2016年6月于武汉亚洲心脏病医院就诊的肺动脉高压患者36例,通过股静脉入径右心导管记录右心房压力曲线、右心室压力曲线、肺动脉压力曲线及不同部位血氧饱和度,同期行心脏磁共振成像(MRI)检查获得单个心动周期下的右心室容积,并使用Mass软件测量连续的右心室容积,再进一步获得右心室压力-容积环参数的计算结果。根据NYHA心功能分级进行分组,即NYHA心功能Ⅰ级(Ⅰ组,5例),NYHA心功能Ⅱ级(Ⅱ组,23例),NYHA心功能Ⅲ级(Ⅲ组,8例)。分析各组患者各参数与NYHA心功能分级之间的相关性及组间差异。结果 Ⅱ组患者右心室舒张末期压力(RVEDP)[(9.61 ± 4.31)mmHg比(7.40 ± 3.36)mmHg,P=0.03]和右心室收缩末期压力(RVESP)[(91.37 ± 29.62)mmHg比(45.38 ± 28.01)mmHg,P=0.006]、Ⅲ组患者 RVEDP[(13.75 ± 7.44)mmHg 比(7.40 ± 3.36)mmHg,P=0.03]和 RVESP[(93.45 ± 30.56)mmHg 比(45.38 ± 28.01)mmHg,P=0.006]均显著高于Ⅰ组,差异均有统计学意义。Spearman相关性分析显示,NYHA心功能Ⅰ级、Ⅱ级、Ⅲ级患者间右心室收缩末期容积(RVESV)(R=0.375,P=0.02)、RVEDP(R=0.377,P=0.03)和RVESP(R=0.378,P=0.02)呈正相关,而右心室舒张末期容积(RVEDV)(R=–0358,P=0.02)呈负相关,差异均具有统计学意义。将患者分为NYHA心功能Ⅰ级比Ⅱ级+Ⅲ级进行分析显示,RVESP(R=0.493,P=0.008)和右心室动脉有效弹性(RVEa)(R=0.345,P=0.02)呈正相关;分为Ⅰ级 + Ⅱ级比Ⅲ级进行分析时,RVEDV(R=0.383,P=0.02)、RVESV(R=0.398,P=0.02)和 RVEDP(R=0.360,P=0.03)呈正相关,差异均有统计学意义。ROC曲线分析发现,当患者分为NYHA Ⅰ级和Ⅱ+Ⅲ级两组、预测结局为NYHA Ⅱ/Ⅲ级时,RVEa灵敏度为0.871,特异度为0.800时,ROC曲线下面积为0.836,P=0.02;RVESP灵敏度为0.903,特异度为0.800时,ROC曲线下面积为0.892,P=0.006,。结论 右心室压力-容积参数可能是判断肺动脉高压患者临床心功能状态的更为客观的指标,可作为量化心功能分级的参考选择,对于慢性进展性但又症状偏轻患者的心功能评价具有潜在价值,值得临床医师更多的关注和研究。
肺动脉高压; 右心室; NYHA心功能分级; 压力-容积关系
肺动脉高压(pulmonary hypertension,PH)定义为海平面下平均肺动脉压(mPAP)≥25 mmHg(1 mmHg=0.133 kPa),是一种进行性、致死性疾病,3年生存率仅为58%[1]。这种疾病主要影响肺血管系统,尤其是产生肺小动脉高血压,可导致右心室(RV)肥大和心输出量降低,并最终进展到右心衰竭或死亡[2-3]。至今,慢性心力衰竭仍是一种无法治愈的严重疾病,预后极差。纽约心脏病协会(NYHA)心功能分级最早于1928年出现,最近于1994年修订[4],为患者日常临床活动提供了快速评估心功能状态的方法,是了解预后的良好方式[5-7]。尽管NYHA心功能分级有较强的预测能力,但仍然是一个几乎主观的评定体系,只在患者出现明显临床症状时如心功能Ⅲ和Ⅳ级时较为合适,当患者症状不明显时评价结果更依赖于主观,尤其是在区分Ⅱ级和Ⅲ级,或Ⅰ级和Ⅱ级间的患者时尤为困难[5,8]。因此,研究者建议应用压力-容积(PV)关系来评估心脏功能的基本状况,其准确性早已经被确定[5],这样可以弥补NYHA分级在症状不典型的PH患者中的限制。
PV关系是评定完整心脏机械效率的金标准,能测量出功能及其机械做功和泵的效率[9]。这个计算方式首先由Frank[10]提出,后来由Suga[9,11]、Sagawa[12]在20世纪70年代进行了详尽的研究。PV关系能够确定非常多的关于心脏性能的参数[13]。理论上,使用收缩末期和舒张末期PV关系可以得出心室收缩末期弹性(Ees)、心室后负荷及动脉有效弹性(Ea)和最良好的心室动脉耦合效率(Ees / Ea)[13-14]。PV环分析通过在单次心血管搏动中的非侵入性磁共振成像(MRI)和侵入性导管术组合来完成[13,15-18],在几十年前PV分析就已经广泛应用于左心室(LV)[19-20]。然而,由于RV衰竭一直以来没有得到足够重视,而且RV做功时处于一种低压状态[14],因此,PH患者RV参数的定量分析与RV功能、患者预后至今研究甚少。目前,临床上急需一种对PH患者RV功能的详尽分析,使PH患者得到更佳优化的临床管理并推动其临床研究[21]。PV环评价的RV功能,可以作为主观判断NYHA心功能分级的重要补充。
鉴于上述NYHA心功能分级的局限性,本研究旨在比较临床症状相对较轻的PH患者(NYHA 心功能Ⅰ级、Ⅱ级和Ⅲ级)PV环的测量结果,另外还评估了PV环测量结果在预测PH患者心脏功能的价值。
1 对象与方法
纳入2015年4月至2016年6月于武汉亚洲心脏病医院就诊的PH患者36例,其中男10例(10/36),平均年龄(32.81±12.20)岁。所有患者通过股静脉入径行右心导管(MP A1 ,Cordis公司)测压及同期行心脏MRI检查单个心动周期下的连续RV容积以获得RV的PV环测量结果。PH诊断标准参考欧洲心脏病学会/欧洲呼吸学会发布的PH诊断与治疗指南[22],并进行相关病史询问及检查。排除标准:(1)有MRI禁忌患者;(2)严重全身性疾病患者;(3)NYHA心功能Ⅳ级患者。本研究通过武汉亚洲心脏病医院伦理委员会批准。患者、法定监护人或父母签署知情同意书。
1.2 右心导管介入
所有入组患者在局部麻醉下进行心导管检查,记录以下侵入性血流动力学变量:平均右心房压力(mRAP)、右心房(RA)压力曲线、RV压力曲线、肺动脉(PA)压力曲线、mPAP和全肺阻力(TPR)。mPAP取值以公式计算:mPAP=1/3×PA收缩压+2/3×PA舒张压,PA收缩压及舒张压分别为PA压力曲线的最高点及最低点,在心房收缩期末、等容收缩期前的RA压力与RV压力的交叉点记录RV舒张末期压力(RVEDP),在舒张期最低压力点记录RV舒张压(RVDP),在收缩期的最高压力点记录RV收缩压(RVSP),在射血期末、肺动脉瓣关闭前的RV压力与PA压力的交叉点记录RV收缩末期压力(RVESP)。
1.3 心脏MRI
MRI观察时间为20~30 min,另外20 min用于图像处理和记录。 使用Mass软件(MEDIS,荷兰)从多个短轴层面分析MRI计算RV容量[23]。 RV收缩末期容积(RVESV)对应RVESP,RV舒张末期容积(RVEDV)对应于RVEDP。从MRI导出的肺动脉流量计算每搏输出量(SV),即RVEDV与RVESV的差值,公式:SV=RVEDV–RVESV。RV容积填充曲线从短轴影像的叠层中获得[24-25]。
1.4 PV分析
采用单次心搏测量方法计算PV环数据[26],即Ees、Ea及Ees / Ea。单次心搏方法的收缩末期压力(ESP)是从最大压力(Pmax)引导的与PV环相切的线,并且在肺流量积分计算出的每搏输出量中有相应变化(图1)。ESP被认为接近mPAP,这已经被Vanderpool等[27]详细介绍。Ees等于PV关系在收缩末期的斜率,即Ees =(Pmax–mPAP)/ SV,并且通过mPAP与SV的比率估算Ea(Ea = mPAP / SV)。Ees/Ea计算公式即为:Ees/Ea = Pmax/mPAP–1
1.5 统计学分析
农产品的最低价格保证主要指政府在农业耕种进行之前,对生产完成后的农产品制定出一个最低价格,该价格的设定必须保证在种植生产成本之上,但是又低于市场的预期价格。农业生产者在开始种植时可以选择与政府签订合同,如果市场价格低于最低保证价格时,将农产品售卖给政府,在这种价格保障制度之下,农户的种植经济利益得到最大程度的保障。

图1 典型的PV环图形 A:NYHA心功能Ⅰ级患者,RVEDV 107.9 ml,RVESV 65.3 ml,RVEF 40%,Ees 0.53 mmHg/(ml.m2),Ea 0.42 mmHg/(ml.m2),Ees/Ea 1.25;B:NYHA心功能Ⅲ级患者,RVEDV 172.1 ml,RVESV 117.1 ml,RVEF40%,Ees 1.27 mmHg/(ml.m2),Ea 1.52 mmHg/(ml.m2),Ees/Ea 0.84
所有数据采用SPSS 19.0统计软件进行处理。符合正态分布的计量资料用±s表示,不符合正态分布的计量资料用中位数(最小值,最大值)表示,两组间比较均采用Mann-WhitneyU秩和检验,多组间比较采用Kruskal-Wallis H秩和检验;计数资料用率或构成比表示,组间比较采用Fisher确切概率法检验。PV环指标与NYHA分级的相关性采用Spearman相关分析。采用受试者工作特征(ROC)曲线确定上述有统计学意义的指标用于区分NYHA分级的临界值。以P<0.05为差异有统计学意义。
2 结果
2.1 患者基线特征(表1)
共纳入36例PH患者,其中男性10例,平均年龄(32.81±12.20)岁。NYHA心功能Ⅰ级5例,NYHA心功能Ⅱ级23例,NYHA心功能Ⅲ级8例。36例患者 6 min步行距离为(446.42±11.29)m,mPAP 为 10~92(55.19±20.41)mmHg(1 mmHg=0.133 kPa),RA 压力为(7.86±4.79)mmHg,全肺阻力(TPR)为(981.06±625.57)dyn·s·cm–5。6 例(16.7%)患者有胸痛,17例(47.2%)有胸闷,6例(16.7%)有咯血,16例(44.4%)有发绀,15例(41.7%)有呼吸困难,12例(33.3%)在病程中有外周水肿史。

表1 36例患者基线资料情况
2.2 不同NYHA心功能分级患者的特征(表2)
根据NYHA心功能分级分为3组,即NYHA心功能Ⅰ级(Ⅰ组,5例),NYHA心功能Ⅱ级(Ⅱ组,23例),NYHA心功能Ⅲ级(Ⅲ组,8例)。三组患者年龄、性别、身高、体质量、体表面积(BSA)、体重指数(BMI)、心率、基础代谢率(BMR)、6 min步行距离、mRAP比较,差异均无统计学意义(均P>0.05)。Ⅱ组患 者 TPR[(1069.22 ± 549.57)dyn·s·cm–5比(447.50± 242.70)dyn·s·cm–5,P=0.004] 和 mPAP[(59.44 ±17.38)mmHg 比(30.40 ± 17.24)mmHg,P=0.009]均显著高于Ⅰ组患者,差异均有统计学意义;而Ⅲ组患者心胸比[(0.65 ± 0.07)比(0.51 ± 0.06),P=0.03]和 mPAP[(58.50 ± 21.30)mmHg比(30.40± 17.24)mmHg,P=0.012]显著高于Ⅰ组,差异亦均有统计学意义。
2.3 不同NYHA心功能分级PV环测量结果(表3、图2)
三组患者间RVEDV、RVESV、RVSV、右心室射血分数(RVEF)、RVEa、RVEes、RVEes/Ea比较,差异均无统计学意义(均P>0.05)。Ⅱ组患者RVEDP[(9.61 ± 4.31)mmHg 比(7.40 ± 3.36)mmHg,P=0.03]和 RVESP[(91.37 ± 29.62)mmHg比(45.38± 28.01)mmHg,P=0.006]显著高于Ⅰ组,差异均有统计学意义;3组患者RVEDP[(13.75 ± 7.44)mmHg 比(7.40 ± 3.36)mmHg,P=0.03]和 RVESP[(93.45 ± 30.56)mmHg比(45.38 ± 28.01)mmHg,P=0.006]亦显著高于Ⅰ组,差异均有统计学意义。由数据可初步得出,随着NYHA心功能分级加重,患者的右心室压力和容积指标及Ees、Ea的均值均有不同程度的增加,而RVEF、RVEes/Ea则呈降低趋势。
2.4 与NYHA分级相关的PV环测量(表4)
Spearman相关性分析显示,NYHA心功能Ⅰ级、Ⅱ级、Ⅲ级患者间RVESV(R=0.375,P=0.02)、RVEDP(R=0.377,P=0.03) 和 RVESP(R=0.378,P=0.02) 呈正相关,而 RVEDV(R=–0358,P=0.02)呈负相关,差异均具有统计学意义。将患者分为NYHA心功能Ⅰ级比Ⅱ级+Ⅲ级进行分析显示,RVESP(R=0.493,P=0.008)和RVEa(R=0.345,P=0.02)呈正相关;分为Ⅰ级+Ⅱ级比Ⅲ级进行分析时,RVEDV(R=0.383,P=0.02)、RVESV(R=0.398,P=0.02)和 RVEDP(R=0.360,P=0.03)呈正相关,差异均有统计学意义。
2.5 NYHA分级中的PV环测量结果的ROC分析(图3)
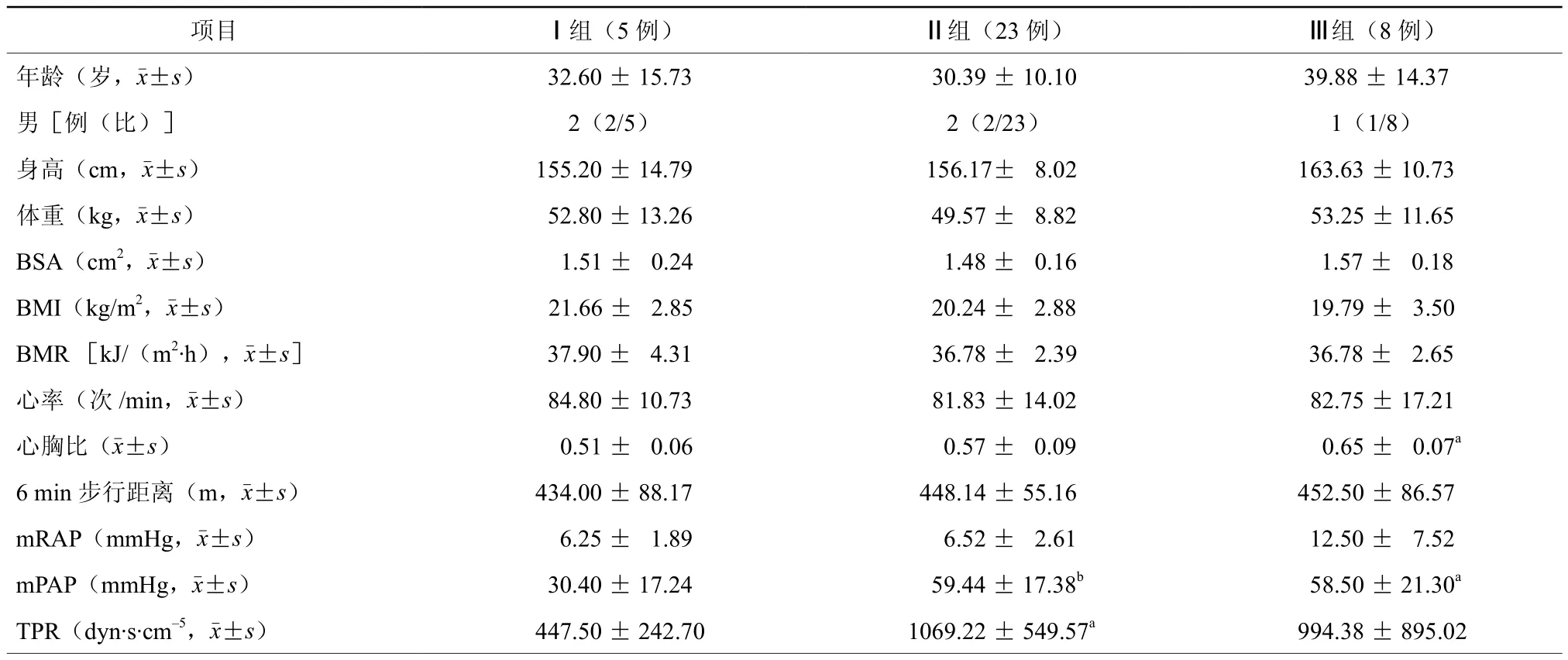
表2 不同的NYHA心功能分级患者基线特征

表3 不同NYHA心功能分级中PV环参数的比较(x-±s)
ROC分析显示,当将患者分为NYHA分级Ⅰ和Ⅱ级+Ⅲ级两组、预测结局指标是NYHA分级Ⅱ级 /Ⅲ级时,在ROC相关性分析测试的13个PV环参数中发现,RVEa和RVESP都有较高的灵敏度和特异度。RVEa灵敏度为0.871,特异度为0.800时,ROC曲线下面积为0.836,P=0.02。RVESP灵敏度为0.903,特异度为0.800时,ROC曲线下面积为0.892,P=0.006,提示后者的诊断价值更大。
3 讨 论
超声心动图技术是临床上评估RV功能最主要的方法。MRI是评估RV体积和RVEF最准确的方法[28]。心导管术是评估RV血流动力学的金标准[21,29]。本研究采用联合MRI和心导管术的方法获得大多数血流动力学和PV环测量结果,拟评估经NYHA心功能分级的PH患者的RV功能。NYHA分级能够提供关于心力衰竭(HF)是否存在及其发展程度,特别是侧重于运动能力和患者症状的状态[30],但是这种简便的分类系统是一个完全主观的评判工具,对于无症状NYHA心功能Ⅰ级和轻度症状Ⅱ级之间的RV功能鉴别尤为困难[8]。在本研究中,通过对比PV环测量结果,RVESP和RVEa在NYHA心功能Ⅱ级和NYHA Ⅲ级患者中,与Ⅰ级患者相比更具有相关性。这是由于PH引起的慢性HF中,RV可以适应并改变对肺血管阻力逐渐增加的反应[31],与LV应对全身血管阻力的逐渐增加类似[32]。在PH无症状和症状不明显的早期(NYHA心功能Ⅰ级和Ⅱ级),RV后负荷(RVEa)增加,但是RV依赖于等长收缩功能机制,表现为等长适应(即没有RV腔扩张)[29],因此在这个时期RVEa、RVESP和RV收缩性表现良好,与后负荷增加无关。但是RVEa与NYHA分级(Ⅰ级和Ⅱ/Ⅲ级)具有良好的相关性,当RV体积不增加或略有增加(RVSV、RVEDV和RVESV)时,RV与肺动脉耦合表现良好,RVEes/Ea和RVEDP基本无变化[29]。基于这一发现,我们推断从NYHA心功能Ⅰ级到Ⅱ级的转变过程可能在RV自身适应的中期或后期。
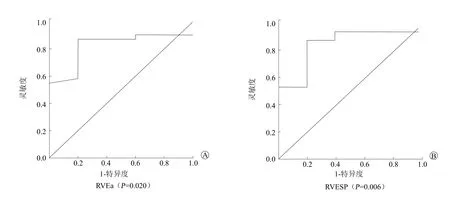
图3 受试者工作特征(ROC)曲线 A:RVEa的ROC曲线;B:RVESP的ROC曲线
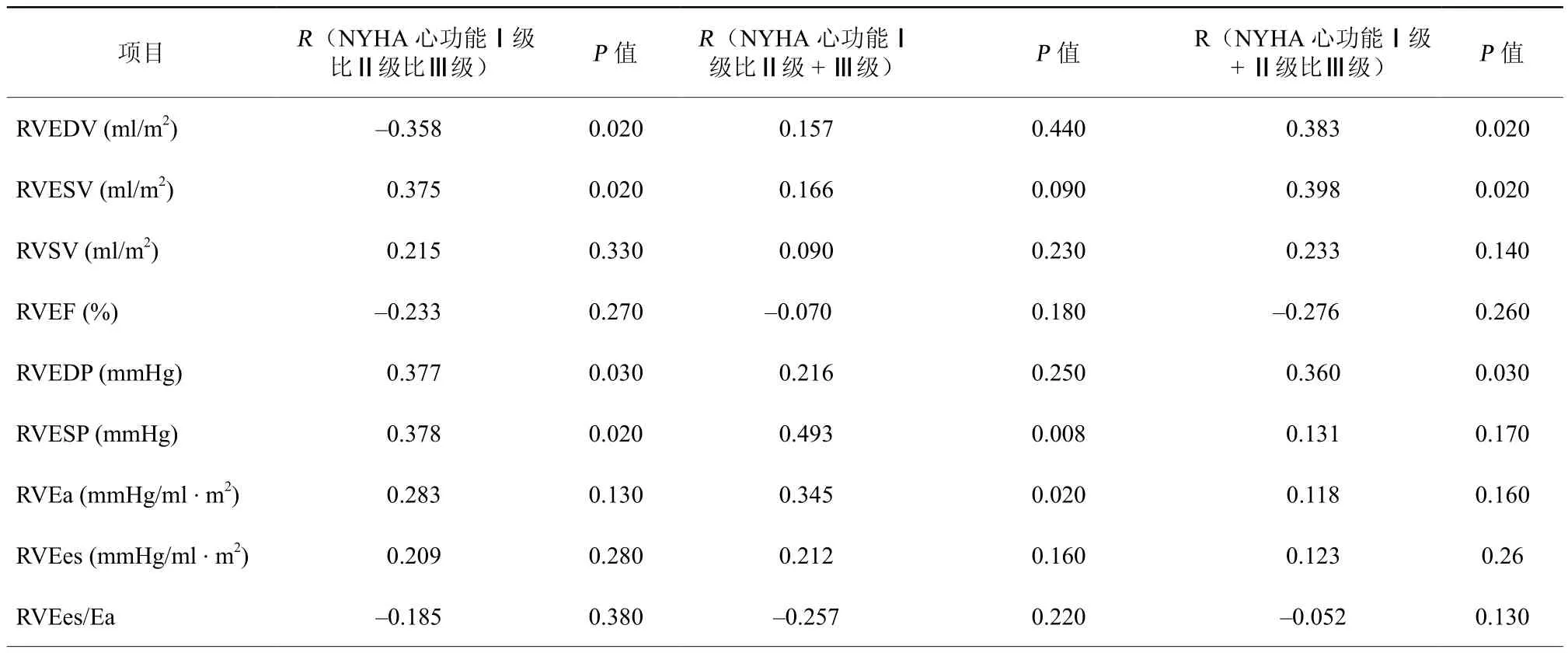
表4 NYHA分级的PV环测量结果之间的相关性
用一种准确、可靠并且可重复的方法来区分NYHA 心功能Ⅱ级和Ⅲ级的患者是至关重要的,因为NYHA 心功能Ⅲ级是PH患者进入终末期的标志,这些终末期患者是需要特殊治疗干预的(即NYHA心功能Ⅲ级和Ⅳ级)[33-34]。然而,NYHA分级在进行这种区分时比较困难,因为观察者之间缺乏客观的统一标准,准确性很差[5]。本研究发现,随着NYHA心功能分级加重,患者的RV压力和容积指标及Ees、Ea的均值均有不同程度的增加,而RVEF、RVEes/Ea则呈降低趋势;RVEDV、RVESV和RVEDP在分组为NYHA心功能Ⅰ级+Ⅱ级和Ⅲ级时显著相关(P<0.05)(表4和图2),这一发现有助于为正在或即将进入终末期的症状性PH患者提供更可靠的、可重复的评估依据。RVESP和RVEa与NYHA分级(Ⅰ级和Ⅱ/Ⅲ级)具有显著相关性,这一发现有助于区分无症状NYHA 心功能Ⅰ级患者和轻度症状的Ⅱ级患者。当等长适应失代偿时,患者RV收缩功能的改变与心功能恶化程度出现不匹配,在NYHA心功能Ⅱ级和Ⅲ级两组患者中,表示RV-肺耦合效率变差。当RVEa增高时,就会导致异质性适应,主要表现为以RVEDV和RV壁厚度增加较大为代价[29,35]。此外,在异质性适应过程中,失败的RV-肺动脉耦合也会导致RVEF的下降。虽然RVEDV已经大大增加以维持RVSV、RVSV的加速增加(从Ⅱ级到Ⅲ级增加33%,Ⅰ级至Ⅱ级增加为7%),表明该异质性适应的功能是在恶化。而事实上,NYHA 心功能Ⅰ级/Ⅱ级和Ⅲ级的RVSV数据并没有显示出显著相关性,因此,我们推断从NYHA 心功能Ⅱ级到Ⅲ级的转变可能发生在RV异质性适应的后期。
正常RV是薄壁的月牙形泵血器官,难以承受轻微的肺动脉压力的增加[36]。PH导致的RV 心衰通常认为是RV后负荷(RVEa)升高所造成[28]。这与本研究相一致,即RVEa与NYHA心功能Ⅰ级、Ⅱ级和Ⅲ级显示出边缘相关性(P=0.095)。本研究证实,RVESV、RVEDP和RVESP与NYHA心功能Ⅰ级、Ⅱ级和Ⅲ级显著相关(P<0.05)。实际上,与LV相比,RV增大在PH的过程中发生得更早,因为RV的壁薄在压力相当的情况下,壁应力相对压力的增加更显著[28,37-38]。这一理论支持和解释了本研究上述测量结果与NYHA分级正相关(表4)。另外,mRAP的均值随NYHA心功能分级呈正相关性的趋势变化,这些研究结果表明NYHA分级在PH预后中的预测优势。同时,虽然6 min步行距离在PH右心衰竭的诊治中是一项经典测试,但本研究发现其与PH中的分级相关性差。这也证实了Raphael等[5]的发现,步行距离不具有预后相关性,并且它的价值很难确定。
本研究ROC分析显示,RVEa和RVESP在根据NYHA分级预测PH水平的所有PV环测量结果中表现最好(PRVEa<0.05,PRVESP<0.01),与 NYHA 心功能Ⅱ级/Ⅲ级分组相比,这两个测量结果与Ⅰ级显著相关。
本研究存在几个局限性:样本量较小,患者的NYHA分级有限,即在Ⅰ级中仅有5例患者,在Ⅲ级中仅有8例患者,在Ⅳ级中为零。然而,本研究非常依赖于临床,并且侧重于较少症状的PH患者,因此本研究仍然具有相当的意义。
[1]Humbert M,Sitbon O,Chaouat A,et al.Survival in patients with idiopathic,familial,and anorexigen-associated pulmonary arterial hypertension in the modern management era. Circulation,2010,122(2):156-163.
[2]Pauwaa S,Machado RF,Desai AA. Survival in pulmonary arterial hypertension :A brief review of registry data. Pulm Circ,2011,1(3):430-431.
[3]Yuan JX,Rubin LJ.Pathogenesis of pulmonary arterial hypertension:the need for multiple hits. Circulation,2005,111(5) :534-538.
[4]Martin Dolgin,Arthur C,Richard Gorlin,et al. Nomenclature and criteria for diagnosis of diseases of the heart and great vessels. 9th ed.Boston:Little Brown,1994.
[5]Raphael C,Briscoe C,Davies J,et al. Limitations of the New York Heart Association functional classification system and selfreported walking distances in chronic heart failure. Heart,2007,93(4):476-482.
[6]McMurray JJ,Adamopoulos S,Anker SD,et al. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2012:The task force for the diagnosis and treatment of acute and chronic heart failure 2012 of the European Society of Cardiology developed in collaboration with the Heart Failure Association (HFA)of the ESC. Eur J Heart Fail,2012,14(8):803-869.
[7]Cohn J N,Anand IS,Latini R,et al.Sustained reduction of aldosterone in response to the angiotensin receptor blocker valsartan in patients with chronic heart failure results from the valsartan heart failure trial. Circulation,2003,108(11):1306-1309.
[8]Yap J,Fang YL,Gao F,et al. Correlation of the New York Heart Association classif i cation and the 6-minute walk distance:a systematic review. Clin Cardiol,2015,38(10):621-628.
[9]Suga H.Ventricular energetics. Physiol Rev,1990,70(2):247-277.
[10]Frank O. Die grundform des arteriellen pulses.Z Biol,1899,37:483-526.
[11]Suga H. Time course of left ventricular pressure-volume relationship under various enddiastolic volume. Jpn Heart J,1969,10(6):509-515.
[12]Sagawa K.The ventricular pressure-volume diagram revisited. Circ Res,1978,43(5):677-687.
[13]Chirinos JA.Ventricular-arterial coupling:Invasive and noninvasive assessment. Artery Res,2013,7(1):2-14.
[14]Lee N,Taylor MD,Banerjee RK.Right ventricle-pulmonary circulation dysfunction:a review of energy-based approach. Biomed Eng Online,2015,14 Suppl 1:S8.
[15]Faber MJ,Dalinghaus M,Lankhuizen IM,et al.Right and left ventricular function after chronic pulmonary artery banding in rats assessed with biventricular pressure-volume loops. Am J Physiol Heart Circ Physiol,2006,291(4):H1580-H1586.
[16]Friedberg MK,Redington AN.Right versus left ventricular failure: differences,similarities,and interactions.Circulation,2014,129(9):1033-1044.
[17]Senzaki H ,Chen CH,Kass DA.Single-beat estimation of enddiastolic pressure-volume relationship: a new method with potential fornoninvasive application. Circulation,1996,94(10):2497-506.
[18]Zhang S,Yang ZG,Sun JY,et al. Assessing right ventricular function in patients with hypertrophic cardiomyopathy with cardiac MRI: correlation with the New York Heart Function Assessment(NYHA)classif i cation. Plos One,2014,9(9):e104312.
[19]Chen CH,Fetics B,Nevo E,et al. Noninvasive single-beat determination of left ventricular end-systolic elastance in humans. J Am Coll Cardiol,2001,38(7):2028-2034.
[20]Sunagawa K,Maughan WL,Sagawa K. Optimal arterial resistance for the maximal stroke work studied in isolated canine left ventricle.Circ Res,1985,56(4):586-595.
[21]Champion HC,Michelakis ED,Hassoun PM.Comprehensive invasive and noninvasive approach to the right ventricle–pulmonary circulation unit:state of the art and clinical and research implications. Circulation,2009,120(11):992-1007.
[22]Galiè N,Humbert M,Vachiery JL,et al. 2015 ESC/ERS guidelines for the diagnosis and treatment of pulmonary hypertension: the joint task force for the diagnosis and treatment of pulmonary hypertension of the European Society of Cardiology (ESC) and the European Respiratory Society(ERS):endorsed by:Association for European Paediatric and Congenital Cardiology (AEPC),International Society for Heart and Lung Transplantation(ISHLT). Eur Heart J,2016,37(1):67-119.
[23]van de Veerdonk MC,Kind T,Marcus JT,et al. Progressive right ventricular dysfunction in patients with pulmonary arterial hypertension responding to therapy. J Am Coll Cardiol,2011,58(24):2511-2519.
[24]Gan CT,Holverda S,Marcus JT,et al. Right ventricular diastolic dysfunction and the acute effects of sildenafil in pulmonary hypertension patients. Chest,2007,132(1):11-17.
[25]Rain S,Handoko ML,Trip P,et al. Right ventricular diastolic impairment in patients with pulmonary arterial hypertension.Circulation,2013,128(18):2016-2025.
[26]Brimioulle S,Wauthy P,Ewalenko P,et al. Single-beat estimation of right ventricular end-systolic pressure-volume relationship. Am J Physiolo Heart Circ Physiol,2003,284(5):H1625-H1630.
[27]Vanderpool RR,Pinsky MR,Naeije R,et al. RV-pulmonary arterial coupling predicts outcome in patients referred for pulmonary hypertension. Heart,2015,101(1):37-43.
[28]Vonk-Noordegraaf A,Haddad F,Chin KM,et al.Right heart adaptation to pulmonary arterial hypertension: physiology and pathobiology.J Am Coll Cardiol,2013,62(25 Suppl):D22-D33.
[29]Kuehne T,Yilmaz S,Steendijk P,et al. Magnetic resonance imaging analysis of right ventricular pressure-volume loops: in vivo validation and clinical application in patients with pulmonary hypertension.Circulation,2004,110(14):2010-2016.
[30]Yancy CW,Jessup M,Bozkurt B,et al.2013 ACCF/AHA guideline for the management of heart failure: executive summary: a report of the American College of Cardiology Foundation/American Heart Association task force on practice guidelines. Circulation,2013,128(16):1810-1852.
[31]Naeije R,Manes A. The right ventricle in pulmonary arterial hypertension. Eur Respir Rev,2014,23(134):476-487.
[32]Sarnoff SJ,Mitchell JH,Gilmore JP,et al.Homeometric autoregulation in the heart. Circ Res,1960,8:1077-1091.
[33]Friedrich EB,Böhm M.Management of end stage heart failure.Heart,2007,93(5):626-631.
[34]Cleland JG,Gemmell I,Khand A,et al. Is the prognosis of heart failure improving? Eur J Heart Fail,1999,1(3):229-241.
[35]McCabe C,White PA,Hoole SP,et al. Right ventricular dysfunction in chronic thromboembolic obstruction of the pulmonary artery: a pressure-volume study using the conductance catheter. J Appl Physiol(1985),2014,116(4):355-363.
[36]Haddad F,Hunt SA,Rosenthal DN,et al.Right ventricular function in cardiovascular disease,part I:anatomy,physiololgy,aging,and functional assessment of the right ventricle. Circulation,2008,117(11):1436-1448.
[37]Suga H,Sagawa K,Shoukas AA.Load independence of the instantaneous pressure-volume ratio of the canine left ventricle and effects of epinephrine and heart rate on the ratio. Circ Res,1973,32(3):314-322.
[38]Vonk-Noordegraaf A,Westerhof N. Describing right ventricular function. Eur Respir J,2013,41(6):1419-1423.
Assessment of pressure-volume loop in patients with pulmonary hypertension and the correlation with New York Heart Function Classif i cation
ZHANG Chang-dong,XIAO Shu-na,SHANG Xiao-ke,LU Rong,WANG Li-jun,TIAN Jun,DONG Nian-guo,LIU Mei,LIU Yi-hua,LI Fei,CHEN Shu,SUN Yong-feng,LI Geng. Department of cardiac surgery,Wuhan Asia Heart Hospital,Wuhan 430022,China
Objective To analyze the correlation between the pressure volume parameters and cardiac function in terms of New York Heart Association(NYHA) classi fi cation in patients with pulmonary arterial hypertension. Methods Among 36 patients with pulmonary hypertension admitted in our center between April 2015 to June 2016,right heart catheterization recording right atrial pressure curve,right ventricular pressure curve,pulmonary arterial pressure and oxygen saturation curve in different parts was performal.All patients recived underwent cardiac MRI examination to obtain a single cardiac cycle and the use of Mass software to measure right ventricular volume continuously and right ventricular pressure-volume loop parameters were then obtained. Patients were divided into different groups according to the NYHA functional classification, and the correlation between the parameters of each group and the cardiac function classes a were analyzed. Results Compare to patients with NYHA class Ⅰheart function,patients with NYHA heart function class Ⅱ and class Ⅲ had signi fi cantly higher right ventricular end diastolic pressure(P< 0.05)and higher right ventricular systolic pressure(P < 0.01). Spearman correlation analysis showed that cardiac function of NYHA classⅠ,Ⅱ and Ⅲhad position correlation with RVESV,RVEDP and RVESP wheras negative correlation with RVEDV.ROC curve analysis showed that,when the patients were divided into 2 groups as NYHAⅠ vs. NYHA classⅡ +Ⅲ,NYHA classification for predicting the outcome of the NYHA classⅡ+Ⅲ level,pulmonary artery elasticity and right ventricular end systolic pressure had larger area under curves respectively. Conclusions Pressure-volume parameters of right ventricles are more objective indicators for cardiac function assessment for pulmonary hypertension patients and evaluation of disease progression especialy in patients with mild symptoms.
Pulmonary hypertension;Right ventricle;New York Heart Function Classi fi cation;Pressure volume relationship
R543.2
2017-01-09)
10. 3969/j. issn. 1004-8812. 2017. 09. 008
430022 湖北武汉,武汉亚洲心脏病医院心外科(张长东);湖北省妇幼保健院ICU(肖书娜、王利军);华中科技大学同济医学院附属协和医院心脏大血管外科(尚小珂、田军、董念国、刘义华、李飞、陈澍、孙永丰、李庚);武汉市第一医院 ICU(卢蓉、柳梅)
尚小珂,Email:14236338@qq.com
张长东和肖书娜为本文共同第一作者

