全凭静脉麻醉复合神经阻滞于胸腔镜手术的临床效果
谭钢,郭晓明
(福州总院麻醉科,福建福州350025)
全凭静脉麻醉复合神经阻滞于胸腔镜手术的临床效果
谭钢,郭晓明
(福州总院麻醉科,福建福州350025)
目的比较全凭静脉麻醉复合胸段硬膜外神经阻滞或胸椎旁神经阻滞与单纯全凭静脉麻醉在胸腔镜手术中的麻醉效果。方法选取2015年6月至2016年10月于福州总院麻醉科在胸腔镜辅助下(VATS)行肺病损切除术的患者90例,按随机对照数字表随机分成三组,每组30例。Ⅰ组采用单纯全凭静脉麻醉,Ⅱ组采用全凭静脉麻醉复合胸椎旁神经阻滞,Ⅲ组采用全凭静脉麻醉复合胸段硬膜外麻醉。分别记录三组麻醉开始时间(T1)、手术开始时(T2)、手术开始后半小时(T3)、手术开始后1 h(T4)、手术结束时(T5)的平均动脉压(MAP)和心率(HR)以及PACU内拔管时间,以便观察不同的麻醉方式对术中患者血流动力学和PACU拔管时间的影响。结果与Ⅰ组比较,Ⅱ组和Ⅲ组术中不同时间点T2、T3、T4和T5的MAP明显降低,差异有统计学意义(P<0.05);与麻醉诱导开始时T1的心率比较,手术过程中各时间点的心率普遍降低,差异有统计学意义(P<0.05);Ⅱ组和Ⅲ组在PACU内的拔管时间分别为(25.17±2.41)min和(26.27±1.70)min,与Ⅰ组的(32.37±3.20)min比较显著缩短,差异有统计学意义(P<0.05)。结论全凭静脉麻醉复合胸段硬膜外神经阻滞或胸椎旁神经阻滞在胸腔镜手术中安全、可行。
胸段硬膜外神经阻滞;胸椎旁神经阻滞;全凭静脉麻醉;胸腔镜手术
肺癌在我国为高发癌症,手术切除是其最主要的治疗手段。相比传统的开胸手术,电视胸腔镜手术具有创伤小[1]、并发症和出血少[2]、降低了肋间神经损伤机会、更有利于患者术后的快速康复等优点[3],因此在普胸手术中得到了广泛应用,尤其广泛应用于早期非小细胞肺癌、支气管扩张[4]、肺结核[5]。随着快速康复理念的普及,临床麻醉中的疼痛管理正逐年受到麻醉医师的重视,因胸椎旁神经阻滞和硬膜外神经阻滞以镇痛效果确实、不良反应少,在胸科手术中得到了越来越广泛的应用[6]。本研究旨在探讨胸椎旁神经阻滞和胸段硬膜外神经阻滞对胸腔镜手术术中血流动力学和对麻醉苏醒室PACU内拔管时间的影响,意在为临床麻醉提供参考。
1 资料与方法
1.1 一般资料本研究经本院医学伦理委员会批准并与患者签署术前知情同意书。选取2015年6月至2016年10月于福州总院在胸腔镜辅助下(VATS)行肺病损切除术的患者90例,ASAⅠ~Ⅱ级,男性48例,女性42例。按随机数表法分成三组,每组30例。单纯全凭静脉组(Ⅰ组,n=30);胸椎旁神经阻滞复合组(Ⅱ组,n=30);胸段硬膜外神经阻滞复合组(Ⅲ组,n=30)。入选标准:①诊断明确,美国麻醉医师学会(ASA)Ⅰ~Ⅱ级;②术前征得患者同意,并签署了知情同意书;③年龄18~72岁。排除标准:①患者拒绝接受神经阻滞者、严重心肺功能障碍、凝血功能异常者、严重糖尿病和高血压病患者;②器官移植术后患者;③处于妊娠或哺乳期者;④脊柱侧弯或强直的患者。
1.2 麻醉方法与监测三组患者均在入室后开放上肢外周静脉,输注平衡液500 mL,行桡动脉和颈内静脉穿侧,常规监测心电图(ECG)、有创动脉压(IBP)、中心静脉压(CVP)、血氧饱和度(SpO2)。全凭静脉麻醉组(Ⅰ组)麻醉诱导:丙泊酚靶浓度控制输注(TCI)血浆靶浓度(4 μg/mL)泵注、舒芬太尼(0.5 μg/kg)和顺式阿曲库铵(0.2 mg/kg)静脉注射,待意识消失和肌松完善后置入双腔支气管导管(DLT,男37#,女35#),双肺听诊确认置入气管后摆放体位,并借助2.8 mm纤支镜定位双腔管插入深度,开始双肺纯氧通气,在手术进胸前脱机3 min,后转为单肺通气,麻醉机参数设为:吸入氧浓度(FiO2)为100%,流量设为2.0 L/min,潮气量为6 mL/kg(理想体质量),呼吸频率为13~15次/min,呼气末正压通气(PEEP)为3~5 cmH2O(1 cmH2O=0.098 kPa);双肺通气时潮气量(VT)8~10 mL/kg,呼吸(RR)12次/min,维持呼气末二氧化碳(PETCO2)35~45 mmHg(1 mmHg=0.133 kPa)。麻醉维持为全凭静脉麻醉:丙泊酚TCI血浆靶浓度(2 μg/mL)+瑞芬太尼0.15 μg/(kg·min)泵注+顺式阿曲库铵0.12 mg/(kg·h)泵注。术中血压偏低时静注去氧肾上腺素,心动过缓时给予阿托品;手术结束时静脉给予帕瑞昔布钠40 mg,帕洛诺司琼0.25 mg和舒芬太尼0.1 μg/kg;同时接静脉镇痛泵。镇痛泵配方为舒芬太尼100 μg和地佐辛20 mg,用0.9%氯化钠注射液稀释至100 mL,背景剂量2 mL/h,单次自控给液量0.5 mL,锁定时间15 min。待患者在PACU完全清醒和血气合格后给予拔管,并记录拔管时间。胸椎旁神经阻滞复合组(Ⅱ组)在Ⅰ组的基础上,于插管摆体位后选取术侧T5~6胸椎旁穿刺。在超声引导下穿刺针旁开胸椎棘突上缘2.5 cm,稍向头侧刺入皮肤,确认针头部位到达椎旁间隙后注入0.375%罗哌卡因20 mL。胸段硬膜外神经阻滞复合组(Ⅲ组)诱导前在麻醉准备间于侧卧位下T5~6间隙放置硬膜外导管,向上置管5 cm,后注入2%利多卡因3 mL作为试验剂量。手术期间以0.375%罗哌卡因5 mL/h维持,在PACU拔管后拔出硬膜外导管。
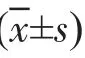
2 结果
2.1 一般资料比较三组间患者性别、年龄、体质量、手术时间等一般资料差异均无统计学意义(P>0.05),见表1。
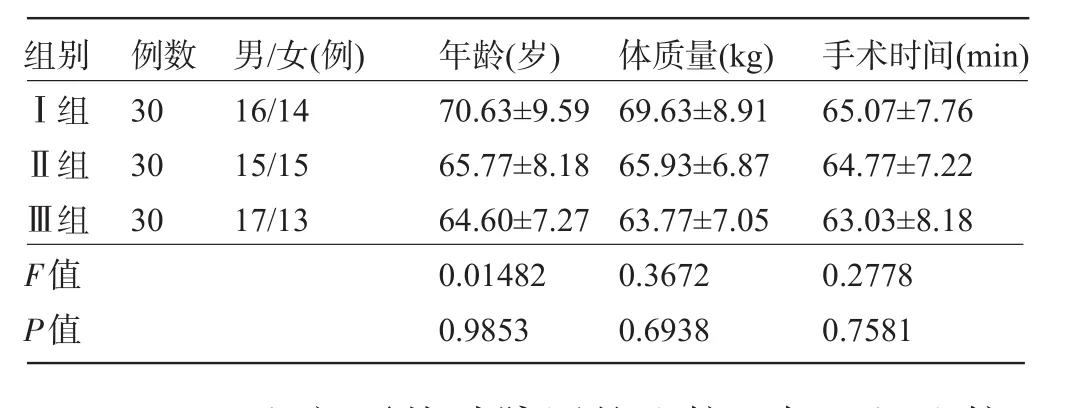
表1 三组患者一般资料的比较(x-±s)
2.2 三组间平均动脉压的比较与Ⅰ组比较,Ⅱ组和Ⅲ组术中不同时间点T2、T3、T4和T5的MAP明显降低,组间比较差异有统计学意义(P<0.05),见表2。
2.3 三组间心率的比较与麻醉诱导开始时T1的心率比较,手术过程中各时间点的心率普遍降低,差异有统计学意义(P<0.05),见表3。

表2 三组不同时间点MAP的比较(x-±s,mmHg)

表3 三组不同时间点HR的比较(x-±s,次/min)
2.4 三组患者在PACU内的拔管时间比较Ⅱ组和Ⅲ组在PACU内的拔管时间分别为(25.17±2.41)min和(26.27±1.70)min,与Ⅰ组的(32.37±3.20)min比较显著缩短,差异有统计学意义(F=71.52,P<0.05)。
3 讨论
本研究中三种不同的麻醉方式均可安全的应用于胸腔镜手术。相比于单纯全凭静脉麻醉,静脉麻醉复合胸椎旁神经阻滞或胸段硬膜外神经阻滞均可引起术中血压明显下降,这就提示我们在此类麻醉方式的麻醉管理中应加强血流动力学的调控,同时也从侧面反映了胸椎旁神经阻滞和胸段硬膜外麻醉均能提供完善的术中镇痛,这将有利于减少术中阿片类药物的应用[7],进而减少阿片类药物对免疫抑制的副作用。不同于平均动脉压,胸椎旁神经阻滞组(Ⅱ组)和胸段硬膜外神经阻滞组(Ⅲ组)的心率在术中下降不甚明显,组间差异不明显。这可能一方面源于普胸手术的麻醉过程中的液体管理大多采用限制性输液,而胸椎旁神经阻滞和胸硬膜外神经阻滞后引起外周血管的扩张,血压下降明显,从而引起反射性心率增快,从而导致心率变化不明显。相比于Ⅰ组、Ⅱ组和Ⅲ组均可明显缩短PACU的拔管时间,这可能归结于其术后的镇痛效果。传统开胸手术因伤口疼痛剧烈常严重影响患者深呼吸和咳嗽动作,是导致术后肺不张和感染的重要原因,而相关研究证实胸椎旁神经阻滞和胸段硬膜外神经阻滞在术后镇痛中可以改善肺顺应性,增加肺活量和功能残气量,降低气道阻力[8],这不仅有利于患者术后呼吸功能的快速恢复,而且有助于减少阿片类药物的不良反应[9],PACU的拔管指征为:患者清醒,血气分析合格。虽然三组术后均采用了静脉镇痛泵镇痛,但Ⅱ组和Ⅲ组复合的神经阻滞能提供更完善的术后镇痛[10],这更加有利于术后患者进行深呼吸[6],从而避免了CO2的蓄积,更加有力于患者术后肺功能的恢复以及减少术后并发症的发生[11-12]。拔管时间的提前一方面加快了术后患者肺功能的尽早恢复,同时另一方面也加快了PACU的床位周转,有利于提高工作效率。
本研究由于受到时间和病例限制,术后未放置硬膜外管行持续胸椎旁神经阻滞和胸段硬膜外神经阻滞镇痛,因此未能对其术后持续镇痛效果进行系统分析,同时本研究内容仍不够全面,仍然需要进行全面、综合的大样本研究进行验证。
综上所述,全凭静脉麻醉复合胸椎旁神经阻滞或硬膜外神经阻滞均能为胸腔镜手术提供理想的镇痛效果,有利于麻醉科PACU床位的周转,在临床麻醉过程中值得推广。
[1]Pugin F,Bucher P,Morel P.History of robotic surgery:from Aesop and EUS to da Vinci[J].J Visc Surg,2011,148(5 Suppl):e3-e8.
[2]蒲强,梅建东,廖虎,等.全胸腔镜解剖性肺段切除治疗肺部疾病的早期结果[J].中华外科杂志,2012,50(9):823-826.
[3]Whitson BA,Groth SS,Duval SJ,et al.Surgery for early-stage nonsmall cell lung cancer:a systematic review of the video-assisted thoracoscopic surgery versus thoracotomy approaches to lobectomy[J].Ann Thorac Surg,2008,86(6):2008-2016.
[4]Lin TS,Lai CY,Ho ML,et al.Video-assisted thoracoscopic lobectomy for right middle lobe bronchiectasis[J].Int Surg,2004,89(3):136-139.
[5]Souilamas R,Riquet M,Barthes FP,et al.Surgical treatment of active and sequelar forms of pulmonary tuberculosis[J].Ann Thorac Surg,2001,71(2):443-447.
[6]宋金玲,孙立新,王明山.椎旁神经阻滞或硬膜外阻滞复合全麻对开胸手术炎性反应的影响[J].临床麻醉学杂志,2013,29(5):472-474.
[7]Tahiri Y,Tran DQ,Bouteaud J,et al.General anaesthesia versus thoracic paravertebral block for breast surgery:a meta-analysis[J].J Plast ReconstrAesthet Surg,2011,64(10):1261-1269.
[8]Carol AW,Hilary JF.疼痛治疗手册[M].王新华,傅强,译.北京:人民卫生出版社,2005:202.
[9]赵彤,翟文倩,实乙飞,等.胸腔镜下肺叶切除术病人术后3种途径病人自控镇痛效果的比较[J].中华麻醉学杂志,2012,32(3):330-333.
[10]章蔚,李娟,耿擎天,等.单点或多点胸椎旁神经阻滞在胸腔镜肺叶切除患者术后镇痛的临床研究[J].临床麻醉学杂志,2014,30(2):109-113.
[11]高福寅.静脉帕瑞昔布钠复合吗啡自控镇痛对肺叶切除术患者术后疼痛及呼吸功能的影响[J].实用疼痛学杂志,2014,10(1):51-53.
[12]Walsh EM.Methods of post-thoracotomy analgesia[J].Br J Anaesth,2002,89(1):184-185.
R655
B
1003—6350(2017)18—3055—03
2017-04-08)
10.3969/j.issn.1003-6350.2017.18.041
福建省自然科学基金(编号:2016J01476、2016J01588);福建省引导性项目(编号:2016Y0072)
郭晓明。E-mail:gxm0907@126.com

