高血压前期患者的心脏自主神经功能异常及其危险因素分析
蓝剑,张雪姣,钟嘉杰,陈红
(深圳市福田区慢性病防治院心血管内科1、功能影像科2、门诊部3,广东深圳518048)
高血压前期患者的心脏自主神经功能异常及其危险因素分析
蓝剑1,张雪姣1,钟嘉杰2,陈红3
(深圳市福田区慢性病防治院心血管内科1、功能影像科2、门诊部3,广东深圳518048)
目的评估高血压前期(PHT)患者心脏自主神经功能及探讨其相关危险因素。方法选择2015年1月至2016年5月在我院诊断的80例符合《中国高血压防治指南(2010)》PHT诊断标准的PHT患者作为PHT组,同期血压正常的健康人70例作为对照组,监测窦性心率变异性(HRV)参数,包括所有窦性R-R间期标准差(SDNN)、相邻窦性R-R间期差值均方根(RMSSD)、相邻窦性R-R间期差值超过50 ms心搏百分比(pNN50)和窦性心率震荡(HRT)参数包括震荡初始(TO)、震荡斜率(TS),对比两组的临床特征,用Spearman相关分析和多元线性回归分析寻找影响HRV和HRT的危险因素。结果与对照组比较,PHT组患者的年龄、体质指数、腰围、空腹血糖、收缩压、舒张压、血甘油三酯、TO较高,高密度脂蛋白胆固醇、SDNN、RMSSD、pNN50、TS较低,差异均有统计学意义(P<0.05);PHT患者中,SDNN的影响因素为年龄(β=-0.261,P<0.01)、收缩压(β=-0.252,P<0.01)、空腹血糖(β=-0.286,P<0.01)和血甘油三酯(β=-0.184,P<0.05);RMSSD的影响因素为收缩压(β=-0.232,P<0.05)、空腹血糖(β=-0.192,P<0.05);pNN50的影响因素为收缩压(β=-0.224,P<0.01)、空腹血糖(β=-0.224,P<0.05);TO的影响因素为年龄(β= 0.220,P<0.05)、收缩压(β=0.203,P<0.05)、空腹血糖(β=-0.197,P<0.05);TS的影响因素为年龄(β=-0.395,P<0.01)、收缩压(β=-0.197,P=0.01)、空腹血糖(β=-0.195,P<0.05)。结论PHT患者心脏迷走神经活性降低,交感神经活性增强,空腹血糖、收缩压、年龄、甘油三酯水平可能是心脏自主神经病变的危险因素。
高血压前期;窦性心率变异性;窦性心率震荡;危险因素
高血压前期(prehypertension,PHT)人群是新增高血压患者的主要来源,PHT与心血管疾病的发生密切相关[1-2]。交感神经功能亢进与迷走神经活性抑制是高血压主要发病机制之一[2],心脏自主神经功能失衡可导致室性心律失常、心肌损伤甚至猝死[1-2]。窦性心率变异性(sinus heart rate variability,HRV)是公认的检测心脏自主神经功能变化的敏感指标,窦性心率震荡(sinus heart rate turbulence,HRT)是一种新的用于评价心脏自主神经功能平衡性的电生理学指标,近年研究发现HRT联合HRV评价心脏自主神经功能变化具有敏感性高、特异性好、可定量检测、检测方便的优点,克服了传统检查方法只能做出定性结论的缺点[3]。本研究对PHT患者与正常血压对照者的窦性心率变异性(HRV)和窦性心率震荡(HRT)进行分析,评估PHT人群心脏自主神经功能情况,探讨相关的危险因素,从而为早期干预PHT心血管疾病风险提供理论依据。
1 资料与方法
1.1 一般资料本研究为横断面研究,选择2015年1月至2016年5月在深圳福田区慢性病防治院心血管内科就诊且符合PHT诊断标准的80例患者作为PHT组,男性50例,女性30例,年龄25~64岁,平均(49.7±6.4)岁。纳入标准:依据《中国高血压防治指南(2010)》的PHT诊断标准[4]:成年人无高血压病史及未使用降压药物,非同日3次或3次以上测量诊室坐位上臂收缩压120~139 mmHg(1 mmHg=0.133 kPa)和(或)舒张压80~89 mmHg。排除标准:(1)存在影响血压和心脏自主神经功能的疾病,包括糖尿病、器质性心脏病、原发性高血压治疗后血压<140/90 mmHg、继发性高血压、隐蔽性高血压、甲状腺功能亢进症或甲状腺功能减退症、睡眠呼吸暂停低通气综合征;(2)重要脏器(心、脑、肾脏、肺、肝)有严重疾病、躯体残疾或精神异常不能配合研究的患者;(3)受试前72 h正在使用影响血压或自主神经功能的药物,包括甘草、口服避孕药、肾上腺素、多巴胺、麻黄碱、肾上腺皮质激素、阿托品、血管紧张素转化酶抑制剂类药、抗抑郁药、β受体阻滞剂、β受体激动剂等药物;(4)妊娠者;(5)房颤或其他非窦性心律者。同期血压正常的健康人70例作为对照组,男性42例,女性28例,年龄27~59岁,平均(43.5±5.9)岁,非同日3次坐位测量诊室收缩压90~119 mmHg和诊室舒张压60~79 mmHg。本研究经我院医院伦理委员会批准,研究对象均知情同意。
1.2 方法
1.2.1 一般资料研究人员记录患者性别、年龄、体质量,计算体质指数,记录吸烟史(吸烟者包括:①经常吸烟者:每天吸卷烟1支以上,连续或累计6个月;②偶尔吸烟者:每周吸卷烟超过4次,但平均每天不足1支)、既往病史、用药史,测量腰围(肋骨下缘至髂前上嵴中点连线)和诊室血压。受试者测量血压前休息5 min,取坐位,医护人员用统一校验的汞柱血压计测量右上臂血压,听到动脉搏动第一响的血压值为收缩压,声音突然消失时的血压值为舒张压。相隔2 min重复测量,取2次读数的平均值,非同日测量3次,取其均值。采集患者清晨空腹静脉血5 mL,由实验室专职检验人员用固定的全自动生化分析仪(日立7600)测定空腹血糖(fasting plasma glucose,FPG)、血甘油三酯(triglycerides,TG)、总胆固醇(total cholesterol,TC)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C),采用标准质控血清进行质量控制,所有项目质控合格。
1.2.2 静息心率测量患者安静状态平卧,由同一心电图检测人员记录12导联标准心电图,选择P波清晰的Ⅱ导联,描记10个心动周期,以平均R-R间期计算静息心率。
1.2.3 24 h动态心电图监测所有对象采用美国DMS动态心电图机行24 h动态心电图检查,HRV指标可通过动态心电图记录直接获取:(1)全部窦性R-R间期的标准差(the standard deviation of the normal-to-normal interval,SDNN);(2)相邻窦性R-R间期差值的均方根(the square root of the mean squared differences of successive normal-to-normal intervals,RMSSD);(3)相邻窦性R-R间期的差值超过50 ms的心搏数所占总心搏数百分比(the division of the number of interval differences of successive normal-to-normal intervals of more than 50 ms by the total number of normal-to-normal intervals,pNN50)。HRT指标:DMS心电图分析系统自动检出符合条件的室性期前收缩(期前收缩前2个和后20个心搏均为窦性),计算震荡初始(TO)和震荡斜率(TS)。(1)TO是室性期前收缩代偿间歇后2个R-R间期的平均值减去室性期前收缩前2个R-R间期的平均值的差与后者的百分比,TO中性值为0,TO<0为正常,TO>0表示一次室性期前收缩后初始阶段心率减速,为异常;(2)TS,先测定室性期前收缩后前20个窦性心搏的R-R间期值,以其为纵坐标,以R-R间期序号为横坐标作R-R间期分布,其中以任意连续5个R-R间期作回归线,最大的正向斜率即为TS。TS≥2.5 ms/R-R间期为正常,TS<2.5 ms/R-R间期表示一次室性期前收缩后不存在窦性心率减速相,为异常。
1.3 统计学方法应用SPSS18.0统计软件分析数据。正态分布的计量资料以均数±标准差(x-±s)表示,组间差异比较采用独立样本t检验。不符合正态分布的计量资料采用中位数(P25-P75)表示,因两组受检者例数超出两样本比较秩和检验T界值表应用范围,非正态分布计量资料组间差异比较用正态近似法检验。计数资料以率表示,组间差异采用Chi-square检验,HRV、HRT参数和各临床指标间的关系采用Spearman相关分析和多元线性回归分析,双侧检验,检验水准α=0.05。
2 结果
2.1 两组受检者的临床特点比较PHT组患者的年龄、体质指数、腰围、空腹血糖、收缩压、舒张压、血TG比对照组高,HDL-C比对照组低,差异均有统计学意义(P<0.05),其余指标差异无统计学意义(P>0.05),见表1。
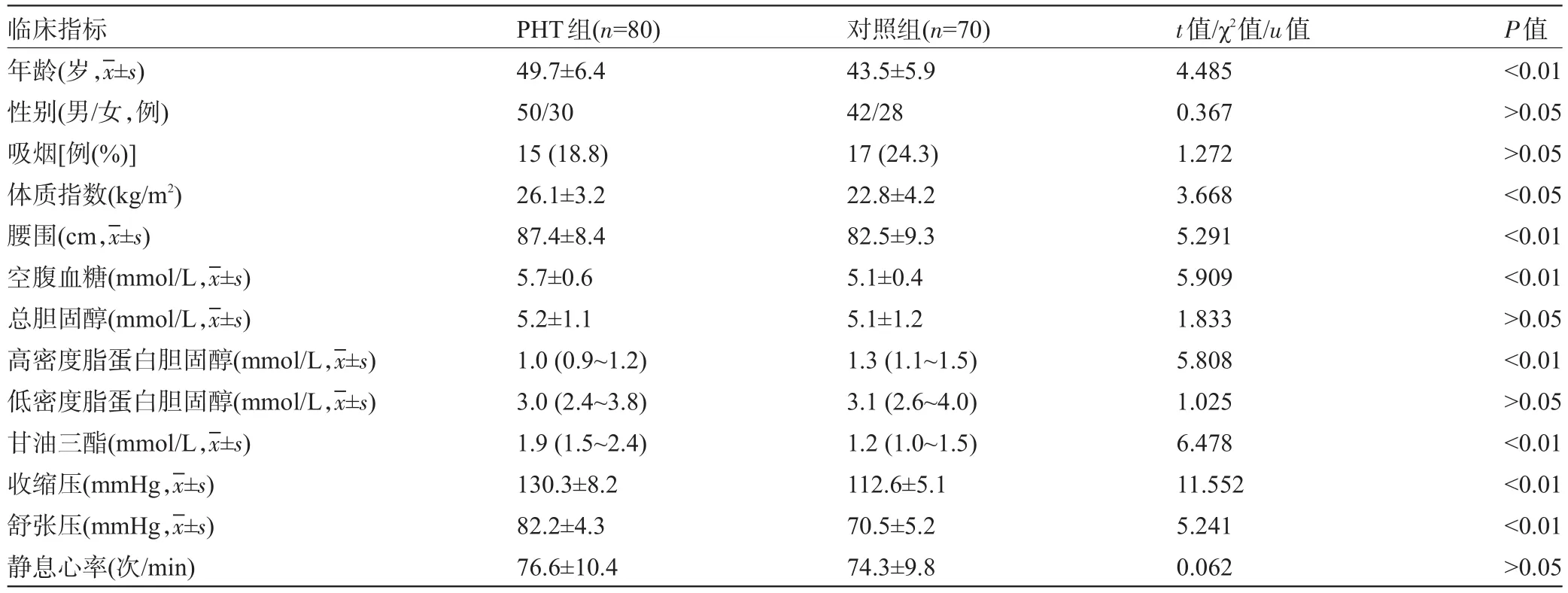
表1 两组受检者的一般资料比较
2.2 两组受检者的动态心电图数据比较两组受检者的动态心电图监测基础R-R间期均值差异无统计学意义(P>0.05)。PHT组的SDNN、RMSSD、pNN50和TS显著降低,TO显著增高,室性期前收缩数明显增多,差异均具有统计学意义(P<0.05),见表2。
2.3 PHT患者心脏自主神经功能影响因素的Spearman相关分析空腹血糖、收缩压与SDNN、RMSSD、pNN50、TS分别呈负相关,与TO呈正相关。年龄与SDNN及TS分别呈负相关,与TO呈正相关。血TG与 SDNN、RMSSD、pNN50及TS均呈负相关,而HDL-C仅与SDNN呈正相关(均P<0.05),见表3。
2.4 PHT患者心脏自主神经功能影响因素的多元线性回归分析SDNN、RMSSD、pNN50、TO及TS分别作为因变量,性别、年龄、静息心率、吸烟史、收缩压、舒张压、空腹血糖、TC、TG、LDL-C、HDL-C、体质量指数、腰围为自变量进行多元线性回归分析,结果由表4可见,年龄与SDNN、TO、TS独立相关,血TG仅与SDNN独立相关;空腹血糖、收缩压则与SDNN、RMSSD、pNN50、TO及TS均分别独立相关。
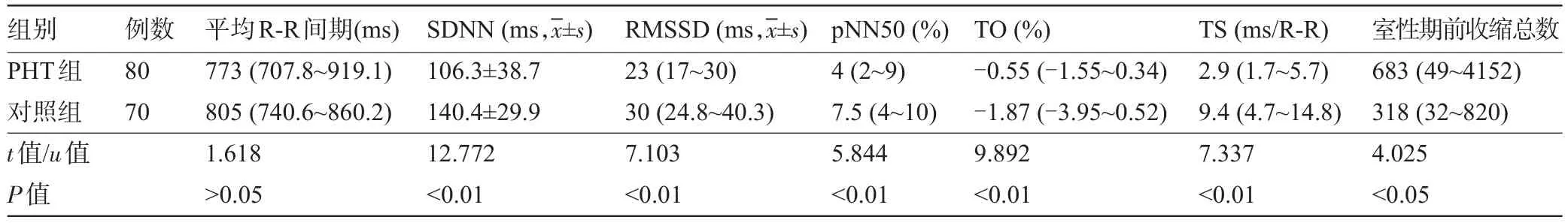
表2 两组患者24 h动态心电图及HRV、HRT参数比较[中位数(P25-P75)]
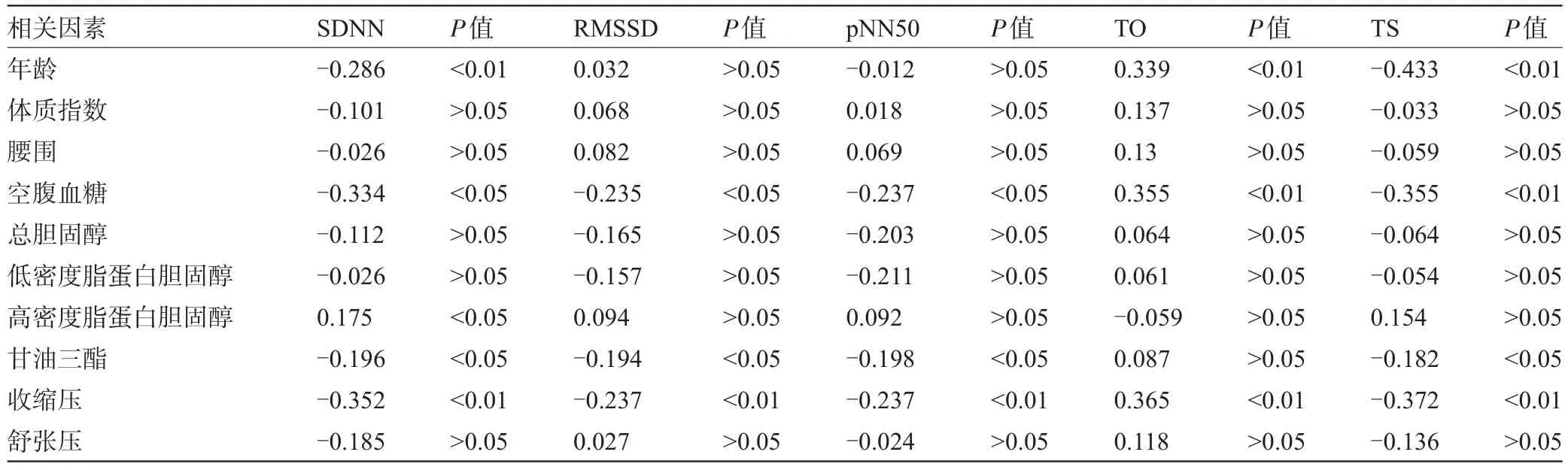
表3PHT患者心脏自主神经功能影响因素的Spearman相关分析(r值)
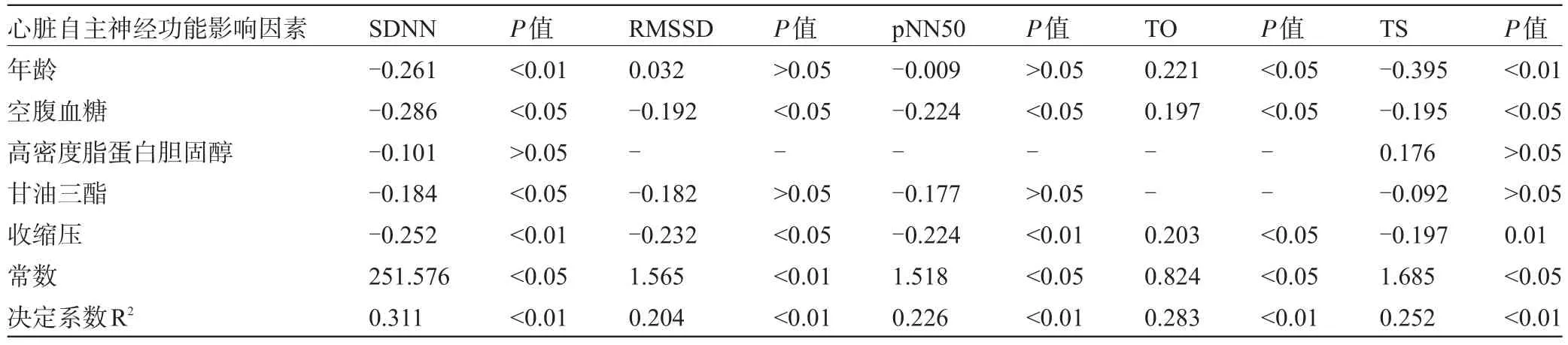
表4PHT患者心脏自主神经功能影响因素的多元线性回归分析(β值)
3 讨论
窦性心率变异性是指连续窦性心搏R-R间期的变异性,反映心脏交感神经和迷走神经张力及其调节均衡性,检测的时域指标SDNN反映心脏自主神经总调控情况,RMSSD和pNN50主要反映迷走神经张力。窦性心率震荡是指一次室性早搏后,窦性心率先加速,随后减速的双相变化,心率震荡正常存在反映心脏迷走神经功能健全。资料显示,HRT减弱或消失提示迷走神经功能抑制,预示心脏性猝死风险增加[5],与SDNN相比,TO和TS联合使用在评价2型糖尿病患者心脏自主神经调节时灵敏度与特异度更高。EMIAT研究认为,HRT在糖尿病患者和非糖尿病患者中均能反映患者自主神经受损的程度和差别[6]。
心脏自主神经系统功能失衡早期常无特异性临床表现,诊断较为困难。郭琳等[2]研究表明,高血压前期者存在交感神经活性升高,心率变异性减小。本研究结果显示,PHT患者的SDNN、RMSSD和pNN50均比正常对照组显著降低;伴发室性期前收缩时,代表窦性心率加速相的TO明显升高,窦性心率加速后窦性心率减速相的TS明显下降,虽然没有达到异常的诊断标准,但与对照组比较,差异均有统计学意义。静息心率增快(>90次/min)是心脏自主神经病变表现之一[7],本研究中两组间静息心率比较虽然差异无统计学意义,但PHT组有增高的趋势,可进一步扩大样本量验证,同时也提示静息心率未达到诊断标准时,可能已存在早期迷走神经受损、交感神经相对亢进所导致的心率轻微增速和电生理学异常。另外无器质性心脏病的发作增多的室性期前收缩也可能与交感神经激活和(或)迷走神经张力下降有关[8]。
本研究结果显示,与正常血压对照组比较,PHT患者年龄较大、存在多种心血管危险因素包括腹型肥胖倾向、正常高值血压、空腹血糖增高、血HDL-C降低和血TG增高。熊英环等[9]报道,胰岛素抵抗与腹型肥胖、空腹高血糖、高TG血症、低HDL-C血症及高血压的发生显著相关,且胰岛素抵抗水平与不同代谢异常聚集的数量也呈正相关。韩超等[10]指出,胰岛素抵抗与高血压前期密切相关并相互促进,可能是高血压前期患者交感神经兴奋性增加的潜在原因。综合以上数据,PHT患者心脏自主神经调节失衡可能与胰岛素抵抗相关。本研究中多元线性回归分析表明:空腹血糖、收缩压、年龄与血TG水平分别与PHT患者一个或多个HRV及HRT参数独立相关,反映PHT患者心脏自主神经功能紊乱与多种心血管危险因素密切相关。
心脏自主神经功能紊乱有一个逐步恶化的过程,最初是迷走神经功能受损,进而发展至交感神经功能过度亢进,随着自主神经调节失衡加重,HRV和HRT参数随之发生不同程度异常,最终导致心血管事件发生[11]。医护人员可借助分析HRV和HRT参数变化积极监测PHT患者心血管自主神经功能,发现HRV减小和(或)HRT减弱时,通过寻找可逆的心血管危险因素并加以综合干预,包括膳食营养指导、倡导控烟戒烟,鼓励患者坚持适当体能锻炼,必要时使用药物,维持正常的血压、空腹血糖、血脂水平,可能有助于抑制异常增高的心脏交感神经活性,使HRV和HRT指标恢复正常。
[1]黄雨晴,魏学标,詹嘉欣,等.正常高值血压者静息心率与左心室肥厚的关系[J].中华高血压杂志,2014,22(9):871-874.
[2]郭琳,聂连涛,李中健.高血压前期与自主神经功能改变关系分析[J].中国全科医学,2014,17(34):4087-4089.
[3]刘茜,时晓迟.心率震荡的相关研究及进展[J].中华老年心脑血管病杂志,2016,18(9):999-1001.
[4]中国高血压防治指南修订委员会.中国高血压防治指南2010[S].中华心血管病杂志,2011,39(7):579-616.
[5]姜小坤,马锋.2型糖尿病患者心率震荡与自主神经功能损伤的关系[J].临床心电学杂志,2008,17(3):185-187.
[6]Barthel P,Schmidt G,Malik M,et al.Heart rate turbulence in post-inpatients with and without diabetes[J].Am coll cardiol,2000,35(supplA):144A.
[7]刘烈,张晓宇,朱少辉,等.2型糖尿病心脏自主神经病变临床特征和危险因素分析[J].岭南心血管病杂志,2013,19(4):463-468.
[8]何文博,鲁志兵,余小梅,等.白昼型特发性室性期前收缩的自主神经机制研究[J].医学研究杂志,2016,45(5):67-71.
[9]熊英环,方今女.不同胰岛素抵抗水平与多种代谢异常的关系[J].中国全科医学,2011,14(8C):2713-2715.
[10]韩超,黄建凤.高血压前期与胰岛素抵抗相关性研究进展[J].心血管病进展,2015,36(2):138-141.
[11]Dimitropoulos G,Tahrani AA,Stevens MJ.Cardiac autonomic neuropathy in patients with diabetes mellitus[J].World J Diabetes, 2014,30(5):17-39.
Cardiac autonomic dysfunction in patients with prehypertension and its risk factors.
LAN Jian1,ZHANG Xue-jiao1, ZHONG Jia-jie2,CHEN Hong3.Department of Cardiovascular Medicine1,Department of Functional imaging2,Outpatient Department3,Shenzhen Futian Hospital for Chronic Disease Control and Prevention,Shenzhen 518048,Guangdong,CHINA
ObjectiveTo evaluate the cardiac autonomic dysfunction(CAD)in patients with prehypertension (PHT)and its related risk factors.MethodsEighty PHT patients in Shenzhen Futian Hospital for Chronic Disease Control and Prevention from January 2015 to May 2016,which were diagnosed according to the diagnostic criteria for PHT mentioned in the“Chinese Hypertension Guide 2010”,were selected as the PHT group.At the same time,70 healthy controls were enrolled(control group).The standard deviation of all normal-to-normal intervals(SDNN),the square root of the mean squared differences of successive normal-to-normal intervals(RMSSD),the division of the number of interval differences of successive normal-to-normal intervals of more than 50 ms by the total number of normal-to-normal intervals(pNN50),turbulence onset(TO)and turbulence slope(TS)were detected.The clinical characteristics were compared and the risk factors were performed by using Spearman correlation analysis and multiple linear regression analysis.ResultsIn PHT group,age,body mass index(BMI),waist circumference,fasting plasma glucose(FPG),systolic blood pressure(SBP),diatolic blood pressure(DBP),plasma triglycerides(TG)and TO were significantly higher,while high density lipoprotein cholesterol(HDL-C),SDNN,RMSSD,pNN50,and TS decreased significantly,compared to those in control group(all P<0.05).The risk factors of SDNN included age(β=-0.261,P<0.01),SBP(β=-0.252,P<0.01),FPG(β=-0.286,P<0.01)and TG(β=-0.184,P P<0.05).The risk factors of RMSSD were SBP(β=-0.232,P<0.05),FPG(β=-0.192,P<0.05).The risk factors of pNN50 were SBP(β=-0.224,P<0.01),FPG(β=-0.224,P<0.05).The risk factors of TO were age(β=0.220,P<0.05),SBP(β=0.203,P<0.05)and FPG(β=0.197,P<0.05).The risk factors of TS were age(β=-0.395,P<0.01),SBP(β=-0.197,P=0.01)and FPG(β=-0.195,P<0.05).ConclusionCardiac autonomic function in patients with PHT declines obviously.FPG,SBP,age and TG may be closely associated with cardiac autonomic dysfunction.
Prehypertension;Sinus heart rate variability;Sinus heart rate turbulence;Risk factor
R544.1
A
1003—6350(2017)14—2264—04
10.3969/j.issn.1003-6350.2017.14.009
2017-05-31)
蓝剑。E-mail:545679602@qq.com

