子宫内膜和卵巢双原发癌的预后影响因素分析
陈 曦,诸一鸣,张 平,朱 滔
(浙江省肿瘤医院妇瘤科,浙江 杭州 310000)
子宫内膜和卵巢双原发癌的预后影响因素分析
陈 曦,诸一鸣,张 平,朱 滔
(浙江省肿瘤医院妇瘤科,浙江 杭州 310000)
目的 探讨子宫内膜和卵巢双原发癌预后影响因素。方法 选取浙江省肿瘤医院1998年1月至2015年1月收治的子宫内膜和卵巢双原发癌78例为研究对象,记录患者的年龄、BMI指数、CA125、子宫内膜癌和卵巢癌病理分级和肿瘤分期、随访资料等,分析其预后影响因素。结果 子宫内膜和卵巢双原发癌中,CA125正常者25例(32.05%),CA125升高者53例(67.95%),且CA125正常者5年总生存率(94.3%)高于CA125升高者(73.2%),P<0.05。子宫内膜癌组织学类型中子宫内膜样患者(82.8% vs 67.6%)、子宫内膜癌和卵巢癌病理分级1+2级患者(88.2% vs 58.2%;86.2% vs 69.4%)、子宫卵巢共同分级其它级患者(82.9% vs 67.7%)和卵巢癌肿瘤分期Ⅰ期患者(96.1% vs 68.4%)的5年总生存率相对较高(均P<0.05)。多因素分析显示CA125升高和卵巢癌肿瘤分期级别高是双原发癌患者独立预后危险因素:HR(95%CI)分别为1.142 (0.576~9.264)、0.311 (0.088~6.108),均P<0.05。结论 CA125水平高和卵巢癌肿瘤分期级别高对判断双原发癌预后具有重要临床意义。
子宫内膜癌;卵巢癌;双原发癌;预后
女性生殖道双原发癌较少见,约占所有女性妇科肿瘤的1%~2%[1],其中,子宫内膜和卵巢双原发癌相对多见。子宫内膜和卵巢双原发癌约占所有卵巢癌的10%,约占所有子宫内膜癌的5%。研究表明,子宫内膜与卵巢双原发癌其中位发病年龄44岁,且更易发生于肥胖、绝经前和未产妇[2];发病越早,其预后越好[3]。本研究主要针对78例子宫内膜与卵巢双原发癌预后影响因素进行探讨。现报道如下。
1资料与方法
1.1一般资料
选取浙江省肿瘤医院1998年1月至2015年1月收治的子宫内膜和卵巢双原发癌78例为研究对象。年龄29~74岁,中位年龄51岁,其中<40岁者14例,≥40岁者64例。所有病例均经活组织检查或手术病理证实,入组时未经过任何形式的治疗。所有病例经诊断明确开始随访,2年内每3个月复查1次,3~5年内每6个月复查1次,之后每年复查1次。
1.2诊断标准
诊断标准:①两癌病灶无直接联系;②子宫肌层一般未受到浸润,即使受到浸润也为浅表的肌层浸润;③淋巴和血管一般无浸润;④癌造主要局限于卵巢和子宫内膜内部,一般无转移或仅伴微小转移病灶;⑤两个癌造一般局限于原发病灶;⑥子宫内膜常有不典型增生;⑦卵巢有时会伴有子宫内膜异位症;⑧两个癌造的组织学类型可以相同,也可以不同。其中前五项较为重要。诊断标准采用1987年Scully和Young提出。
1.3方法
记录患者的年龄、身体重量指数(body mass index,BMI)、癌抗原125(cancer antigen,CA125)、子宫内膜癌和卵巢癌病理分级和肿瘤分期、随访资料等。全部病例的肿瘤分期依据国际妇产科联盟(FIGO)提出的标准进行手术病理分期和组织学分类。
1.4统计学方法
采用SPSS 16.0软件处理数据,计量资料以均数±标准差表示,计数资料组间比较通过χ2检验进行,单因素与多因素分析使用Cox回归,P<0.05认为差异具有统计学意义。
2结果
2.1患者一般资料情况
78例患者发病年龄29~74岁,中位年龄51岁,其中年龄<40岁者14例(17.92%),≥40岁者64例(82.05);BMI<25kg/m2者49例(62.82%),BMI为25~<30kg/m2者24例(30.77%),BMI≥30kg/m2者5例(6.41%);未产妇30例(38.46%),经产妇≥1胎的患者48例(61.54%);绝经期患者44例(56.41%),非绝经期患者34例(43.59%);CA125正常(0~35.0 U/mL)患者25例(32.05%),CA125升高(>35.0U/mL)的患者53例(67.95%)。
78例患者中阴道不规则出血者54例(69.23%),盆腹腔疼痛者34例(43.58%),腹胀者24例(30.76%);盆腹腔肿物者31例(39.74%)。超声检查发现盆腔肿瘤者53例(67.94%),子宫异常回声或内膜增厚者18例(23.07%),宫腔积液4例(5.12%),腹水13例(16.67%),未见异常者2例(2.56%)。45例患者行计算机断层扫描(computed tomography,CT)或磁共振(magnetic resonance imaging,MRI)检查,发现子宫增大考虑为子宫内膜癌者20例(44.44%),盆腔肿瘤者23例(51.11%),未见异常者2例(4.45%)。27例患者行内膜活检均证实为子宫内膜癌。
子宫内膜癌特征:组织学类型:子宫内膜样63例,占80.77%;浆液性7例,占8.97%;透明细胞2例(2.56%);黏液性1例(1.28%);混合性4例(5.13%);其它1例(1.28%)。病理分级(1级34例,2级22例,3级22例),肿瘤分期(ⅠA期46例,ⅠB期9例,Ⅱ期1例,Ⅲ~Ⅳ期22例)。卵巢癌特征:组织学类型(子宫内膜样39例,占50.00%;浆液性16例,占20.51%;透明细胞5例,占6.41%;黏液性9例,占11.54%;混合性5例,占(6.41%);其它4例(5.13%)。病理分级(1级22例,2级27例,3级29例),肿瘤分期(ⅠA期19例,ⅠB期2例,ⅠC期11例,Ⅱ期20例,Ⅲ~Ⅳ期26例)。其中组织学类型见表1。

表1 子宫内膜和卵巢双原发性癌的组织学类型[n(%)]
2.2子宫内膜与卵巢双原发癌总生存期及影响因素分析
78例子宫内膜与卵巢双原发癌患者5年总生存期比较显示:血清CA125正常、组织学类型子宫内膜样癌、病理分级级别较低(1+2级)、子宫卵巢共同分级和卵巢癌肿瘤分期Ⅰ期患者的5年总生存率相对较高(生存率分别为94.3% vs 73.2%;82.8% vs 67.6%;88.2% vs 58.2%;86.2% vs 69.4%;82.9% vs 67.7%;96.1% vs 68.4%),且单因素分析显示其差异具有统计学意义(均P<0.05)。而其与年龄、BMI、卵巢癌组织学类型、双原发癌组织学类型及子宫内膜癌肿瘤分期无显著性差异(均P>0.05),见表2。
多因素分析显示,血清CA125和卵巢癌肿瘤分期为子宫内膜与卵巢双原发癌独立预后影响因素(均P<0.05),见表3。

表2 影响总生存期的单因素分析(n=78)
(转下表)
(续上表)
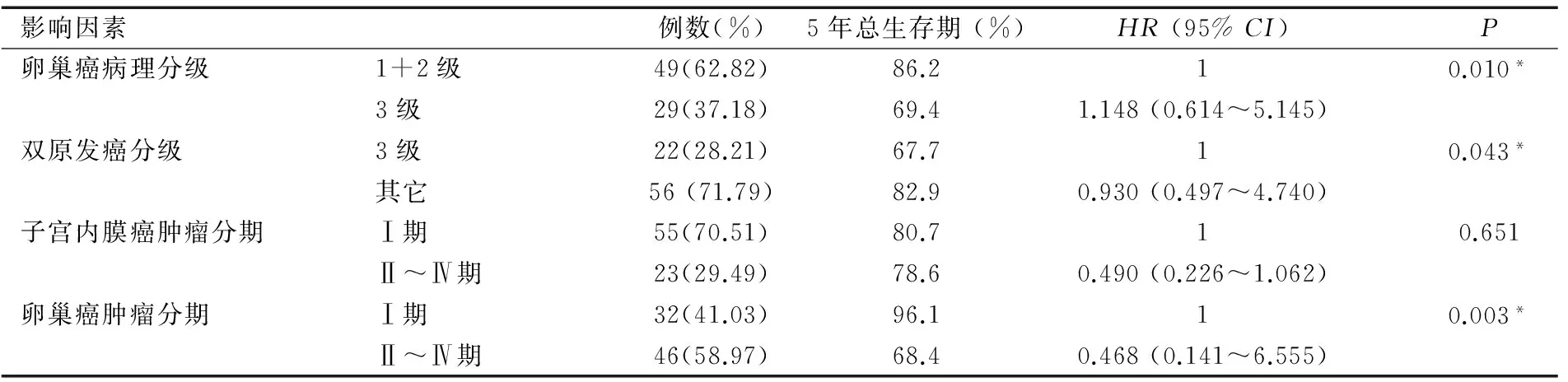
影响因素例数(%)5年总生存期(%)HR(95%CI)P卵巢癌病理分级1+2级49(62.82)86.210.010*3级29(37.18)69.41.148(0.614~5.145)双原发癌分级3级22(28.21)67.710.043*其它56(71.79)82.90.930(0.497~4.740)子宫内膜癌肿瘤分期Ⅰ期55(70.51)80.710.651Ⅱ~Ⅳ期23(29.49)78.60.490(0.226~1.062)卵巢癌肿瘤分期Ⅰ期32(41.03)96.110.003*Ⅱ~Ⅳ期46(58.97)68.40.468(0.141~6.555)
注:*表示P<0.05。
表3 影响总生存期的多因素分析
Table 3 Multivariate analysis of overall survival
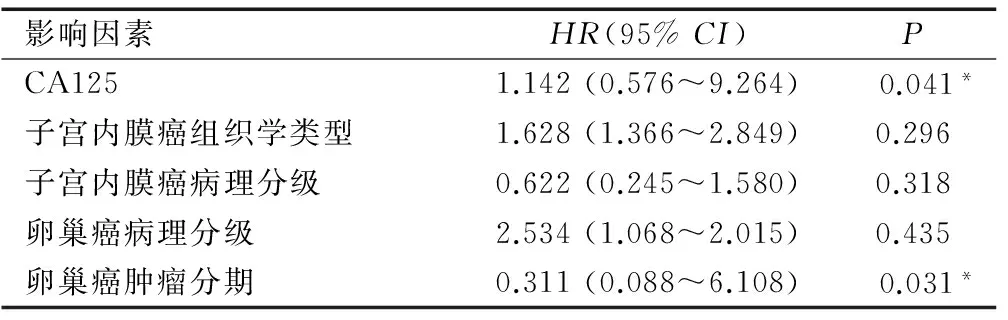
影响因素HR(95%CI)PCA1251.142(0.576~9.264) 0.041*子宫内膜癌组织学类型1.628(1.366~2.849)0.296子宫内膜癌病理分级0.622(0.245~1.580)0.318卵巢癌病理分级2.534(1.068~2.015)0.435卵巢癌肿瘤分期0.311(0.088~6.108) 0.031*
注:*表示P<0.05。
3讨论
3.1子宫内膜与卵巢双原发癌临床特征
子宫内膜和卵巢原发性双癌患者一般在早期即出现相应的临床症状与体征,但与子宫内膜癌伴卵巢转移或卵巢癌伴子宫内膜转移相比,并没有明显的特异性。该病患者在国内的发病中位年龄偏高,最常见的临床症状为不规则阴道出血、盆腔腹腔疼痛和肿物等[4]。本研究中,患者以阴道不规则流血和盆腹腔疼痛者为主,且超声发现盆腔肿瘤者比例较高。年龄大于40岁者、绝经期患者双原发癌较多,提示雌激素在子宫内膜和卵巢癌双原发癌的发生发展中可能起着重要作用。研究发现,月经初潮年龄早、不孕为子宫内膜和卵巢双原发癌的高危因素,可能与子宫和卵巢在长期雌激素暴露刺激下有关,而多产和口服避孕药有降低双原发癌的发病趋势[5]。
双原发癌以分化较好的子宫内膜样癌为多见,其次为子宫内膜癌和卵巢黏液或浆液性癌,少数为透明细胞癌[6]。本研究显示患者组织学类型中亦以子宫内膜样癌的比例为最多,其次为浆液性和透明细胞癌。研究表明,在双原发癌患者中,肿瘤分期早期患者居多,分别为Ⅰ期约为82.1%,Ⅱ期为9.5%,Ⅲ期为7.1%,Ⅳ期约为1.2%[7]。本研究结果与其类似,其中子宫内膜癌Ⅰ~Ⅱ期患者为71.79%,Ⅲ~Ⅳ期患者占28.21%;卵巢癌Ⅰ~Ⅱ期患者为66.67%,Ⅲ~Ⅳ期患者占33.33%。
3.2双原发癌患者预后影响因素
子宫内膜和卵巢原发性双癌病变多为早期,分化较好,预后好。有研究发现,子宫内膜和卵巢双原发癌的预后较Ⅱ期卵巢癌或Ⅲ期子宫内膜癌好。其组织学类型、肿瘤分化程度与子宫肌层浸润深度被认为是影响双原发癌预后的重要因素[8]。卵巢癌的肿瘤分期对双原发癌预后亦有重要的影响。分期对卵巢癌而非子宫内膜癌的生存有重要的影响,考虑可能与卵巢癌比子宫内膜癌恶性程度更高、进展更快有关。子宫内膜癌和卵巢癌的5年总体生存率分别为84%和50%[9]。本研究中,子宫内膜癌组织学类型中子宫内膜样患者、子宫内膜癌和卵巢癌病理分级1或2级患者、子宫卵巢共同分级患者和卵巢癌肿瘤分期Ⅰ期患者的5年总生存率较高。且多因素分析显示卵巢癌肿瘤分期为影响双原发癌患者独立预后影响因素。
目前CA125在子宫内膜和卵巢癌双原发癌预后中的作用研究较少,其主要作为糖蛋白上皮表面肿瘤标志物动态监测上皮性卵巢癌的病情变化,已是卵巢癌重要的生物学标志物。血清CA125对于子宫内膜癌的诊断通常来说缺少特异性和敏感性,但也有学者曾对子宫内膜癌患者行血清CA125检查,结果提示CA125可作为子宫内膜癌扩散至子宫外及预后预测指标[10]。本研究中,血清CA125升高的患者占绝大多数,且CA125为子宫内膜和卵巢癌双原发癌的独立预后因子。
综上所述,CA125水平、组织学类型、病理分级、肿瘤分期等均影响子宫内膜与卵巢双原发癌的预后,尤其是CA125水平和卵巢癌肿瘤分期对双原发癌有重要的预后判断价值。
[1]Singh N.Synchronous tumours of the female genital tract[J].Histopathology,2010,56(3):277-285.
[2]Chao A,Wu R C,Jung S M,etal.Implication of genomic characterization in synchronous endometrial and ovarian cancers of endometrioid histology[J].Gynecol Oncol,2016,143(1):60-67.
[3]Narin M A,Karalok A,Basaran D,etal.Does synchronous endometrioid endometrial cancer have any prognostic effect on Stage I endometrioid ovarian cancer?[J].Eur J Obstet Gynecol Reprod Biol,2016,200:113-116.
[4]王海芳,张爱华,姚爱琳,等.原发性子宫内膜与卵巢双癌6例报道及文献复习[J].中国妇幼健康研究,2016,27(S1):392-393.
[5]Solmaz U,Karatasli V,Mat E,etal.Synchronous primary endometrial and ovarian cancers: a multicenter review of 63 cases[J].Tumori,2016,102(5):508-513.
[7]Heitz F,Amant F,Fotopoulou C,etal.Synchronous ovarian and endometrial cancer-an international multicenter case-control study[J].Int J Gynecol Cancer,2014,24(1):54-60.
[8]Liu Y,Li J,Jin H,etal.Clinicopathological characteristics of patients with synchronous primary endometrial and ovarian cancers: a review of 43 cases[J].Oncol Lett,2013,5(1):267-270.
[9]Chia C C,Huang S C.Rapid progression of synchronous ovarian and endometrial cancers with massive omental carcinomatosis[J].Taiwan J Obstet Gynecol,2012,51(3):452-454.
[10]Powell J L,Hill K A,Shiro B C,etal.Preoperative serum CA-125 levels in treating endometrial cancer[J]. J Reprod Med,2005,50(8):585-590.
[专业责任编辑:吕淑兰]
Prognostic factors of synchronous primary cancer of endometrium and ovary
CHEN Xi, ZHU Yi-ming,ZHANG Ping,ZHU Tao
(Department of Gynecologic Oncology, Zhejiang Tumor Hospital, Zhejiang Hangzhou 310000, China)
Objective To discuss the prognostic factors of the synchronous primary cancers of endometrium and ovary. Methods Totally 78 patients with endometrial and ovarian primary cancer admitted in Zhejiang Tumor Hospital from January 1998 to January 2015 were enrolled in this study. Age, BMI index, CA125, histological grade and tumor stage of ovarian cancer and uterine cancer as well as follow-up data were recorded. Univariate and multivariate analysis were used to evaluate the prognostic factors of patients with synchronous primary cancer of endometrium and ovary. Results Among the cases, CA125 was normal in 25 patients (32.05%) and increased in 53 patients (67.95%). Five-year overall survival rate of cases with normal CA125 was higher than that of cases with increased CA125 (94.3% vs 73.2%,P<0.05). It was higher in cases of endometrioid histologic types (82.8% vs 67.6%), cases of uterine and ovarian cancer grade 1 or 2 (88.2% vs 58.2%;86.2% vs 69.4%), cases of endometrial-ovarian co-grading in other grades (82.9% vs 67.7%), cases of ovarian cancer stage I of endometrium and ovary (96.1% vs 68.4%) (allP<0.05). Multivariate analysis showed that increased level of CA125 and high tumor grade of ovarian cancer were independent prognostic factors of synchronous primary cancer of endometrium and ovary with HR (95%CI) value was 1.142 (0.576~9.264) and 0.311 (0.088~6.108), respectively (allP<0.05). Conclusion Increased level of CA125 and high grade of ovarian cancer have important clinical significance in predicting the prognosis of synchronous primary cancers of endometrium and ovary.
endometrial carcinoma; ovarian cancer; synchronous primary cancers; prognosis
2017-01-05
陈 曦(1981-),女,主治医师,硕士,主要从事妇科恶性肿瘤的诊治工作。
朱 滔,副主任医师。
10.3969/j.issn.1673-5293.2017.06.009
R737.3
A
1673-5293(2017)06-0644-03

