紧急钻颅和顺序脑膜剪开术用于特重型颅脑损伤合并脑疝患者中的临床效果
赵友林,边 佳
(1.四川省凉山州第一人民医院神经外科,凉山 615000;2.四川省凉山彝族自治州第一人民医院中西医结合科,凉山 615000)
紧急钻颅和顺序脑膜剪开术用于特重型颅脑损伤合并脑疝患者中的临床效果
赵友林1,边 佳2
(1.四川省凉山州第一人民医院神经外科,凉山 615000;2.四川省凉山彝族自治州第一人民医院中西医结合科,凉山 615000)
目的:研究紧急钻颅和顺序脑膜剪开术在特重型颅脑损伤合并脑疝患者中的临床治疗效果。方法:30例特重型颅脑损伤合并脑疝患者接受紧急钻颅+顺序脑膜剪开术治疗(治疗组),并将同期27例接受标准大骨瓣减压术+一次性脑膜剪开术治疗的同病症患者作为对照(对照组),分析两组确诊至减颅内压完成时间、术中急性脑膨出、瞳孔恢复情况和术后6月预后情况。结果:治疗组确诊至减颅内压完成时间、术中急性脑膨出率显著低于对照组;治疗组瞳孔恢复正常率40%,部分缩小率53.33%,无变化率6.67%,而对照组则分别为14.81%,25.93%和59.26%,两组差异显著;术后6月GOS评分显示,治疗组良好率53.33%,中残率20%,重残率10%,植物生存率3.33%,死亡率13.34%,而对照组则分别为11.11%,14.81%,18.52%,7.41%和48.15%,两组差异显著;治疗组术后6月并发症总发生率30%,对照组81.48%,两组差异显著。结论:紧急钻颅和顺序脑硬膜剪开术可为特重型颅脑损伤合并脑疝患者赢得充分减压时间,显著提高抢救成功率,疗效显著,有效降低术后残疾率和死亡率,减少并发症发生。
紧急钻颅;顺序脑膜剪开术;特重型颅脑损伤;脑疝
特重型颅脑损伤多由车祸、摔伤、砸伤等外力所致,患者颅骨、神经、脑膜、血管等产生严重机械变形,颅内血肿、肿胀导致颅内压急剧上升,引发脑疝,严重危害患者生命安全,文献报道,重型颅脑损伤合并脑疝者致死率高至42%-70%,即便手术成功,患者致残率也极高[1-3]。颅内高压是造成颅脑损伤不可逆的重要因素,有研究显示,颅腔内容物流出1ml,即可使颅内压降低0.4kPa,故特重型颅脑损伤合并脑疝患者急需释放颅脑血块,解除高压危机[4,5]。钻孔引流术则可有效缓解患者颅内压持续增高情况,为后续开颅术争取时间,有效降低致残和死亡率[6]。本研究针对我科室30例重型颅脑损伤合并脑疝患者,采用紧急钻颅和顺序脑膜剪开术治疗,并与同期27例接受常规标准大骨瓣减压术联合一次性脑膜剪开术的特重型颅脑损伤合并脑疝患者作为对照,发现紧急钻颅和顺序脑膜剪开术可显著提高救治成功率。具体报道如下。
1 资料与方法
1.1 一般资料2014年2月~2016年2月在我院接受诊治的57例特重型颅脑损伤合并脑疝患者作为研究对象。纳入标准:有明确外伤史,入院后颅内CT检查结果符合特重型颅脑损伤伴颅挫裂、颅内血肿及脑疝标准[7],确诊为特重型颅脑损伤合并脑疝者;有不同程度的瞳孔改变和意识障碍者;格拉斯哥昏迷评分[7]≤5分者;入院时间<1h者;本研究经我院伦理委员会批准,所有患者或家属均签署知情同意书,愿意配合本治疗者。排除标准:不合符纳入标准者;有心脑血管病史者;有严重心、肝、肾等脏器类疾病者;有血液类、精神类、代谢类疾病者;术后失访者;妊娠及哺乳期妇女。57例患者,其中30例接受紧急钻颅+顺序脑膜剪开术治疗者为治疗组,27例接受标准大骨瓣减压术+一次性脑膜剪开术治疗者为对照组。治疗组男18例,女12例,年龄19~65岁,平均年龄(38.68±6.24)岁,入院至手术时间20min~50min,平均(35.51±10.25)min,颅脑损伤原因为车祸者18例,外力击打损伤者2例,高空坠落损伤者8例,其他损伤者2例;其中单瞳孔散大者23例,双瞳孔散大者7例;单侧广泛脑挫裂伤者21例,双侧广泛脑挫裂伤者9例;单侧脑内小血肿和硬膜下血肿者18例,双侧脑内小血肿和硬膜下血肿者7例,双侧硬膜外血肿者5例;对照组男16例,女11例,年龄21~67岁,平均年龄(40.49±7.26)岁,入院至手术时间30min-60min,平均(45.51±1225)min,颅脑损伤原因为车祸者16例,外力击打损伤者2例,高空坠落损伤者6例,其他损伤者3例;其中单瞳孔散大者21例,双瞳孔散大者6例;单侧广泛脑挫裂伤者19例,双侧广泛脑挫裂伤者8例;单侧脑内小血肿和硬膜下血肿者17例,双侧脑内小血肿和硬膜下血肿者6例,双侧硬膜外血肿者4例。两组患者一般资料无显著性差异(P> 0.05)。
1.2 治疗方法所有患者手术前都接收甘露醇降颅内压、呋塞米利尿治疗,维持患者血压、呼吸正常,给予全麻麻醉后进行后续手术。
治疗组:接受紧急钻颅+标准大骨瓣减压+顺序脑膜剪开术治疗;①紧急钻颅术:于血肿最厚处行一个3~4厘米小切口直至颅骨,迅速用颅钻钻1小孔,适当用咬骨钳扩展骨孔,用神经剥离匙小心剥离血块,并用吸引器尽可能多的清除凝血块,后于硬膜下行“十”字切口切开硬脑膜,清除血肿,用连有导尿管的吸引器负压碎吸快速吸出血肿,避免脑组织损伤,对于血肿大于60m l者,可于相同切开线上钻第二个孔,确保清除凝血块达有效降低颅内压、缓解脑疝目的;②标准大骨瓣减压术:21例患者行单侧标准大骨瓣切口,9例行双侧标准大骨瓣切口;于患者脑挫裂伤严重侧(脑中线移位侧)进行10cm×10cm—12cm×12cm去骨瓣处理,对硬脑膜多处行小切口切口,清理凝血块和血性积液,降低颅内压缓解脑疝;③顺序脑膜剪开术:将患者颞部硬膜切开,切口距离骨窗缘4~6厘米,与骨窗平行,翻转硬脑膜,将其与颞肌缝合,清理损伤严重的脑组织和凝血肿块,部分严重患者需行颞极切除内减压处理;后经额部硬脑膜切开,切口与额前部骨缘平行,于近外侧脑挫裂处转向后方1~2厘米,清理损伤严重的脑组织和凝血肿块,对于脑挫裂伤严重的患者,必要情况切除额极减颅内压;后以蝶骨嵴为中心,行一弧形切口将外侧裂硬膜切开,清理其内血肿块,清理完毕后,放射状全部切开硬脑膜,将残留血肿和损伤严重组织全部清理。
对照组:19例患者行标准大骨瓣单侧切口,8例行标准大骨瓣双侧切口,与颅脑挫裂伤严重侧按上述标准大骨瓣减压术去骨瓣,清除血肿,后一次性完全切口硬脑膜,清理严重挫裂伤脑组织和凝血肿块[6,7]。
1.3 观察指标比较两组确诊至减颅内压完成时间、术中急性脑膨出情况、术中瞳孔恢复情况,并比较两组术后6月GOS伤残分级、并发症情况。
1.4 统计学分析实验数据以平均数±标准差(±s)表示,计量资料采用t检验,计数资料用 χ2检验,数据分析用 SPSS 19.0软件处理,P< 0.05为差异有统计学意义。
2 结果
2.1 两组确诊至减颅内压完成时间、术中急性脑膨出比较治疗组确诊至减颅内压完成时间(16.54±2.34)m in,对照组(60.32±5.26)min,两组存在极显著差异(P< 0.001);治疗组术中急性脑膨出率23.33%,对照组70.37%,两组之间差异显著(P< 0.01),见表1。

表1 两组确诊至减颅内压完成时间、术中急性脑膨出比较
2.2 两组术中瞳孔恢复情况比较治疗组瞳孔恢复正常率40%,部分缩小率53.33%,无变化率6.67%,而对照组则分别为14.81%,25.93%和59.26%,两组存在显著性差异(P< 0.05),见表2。
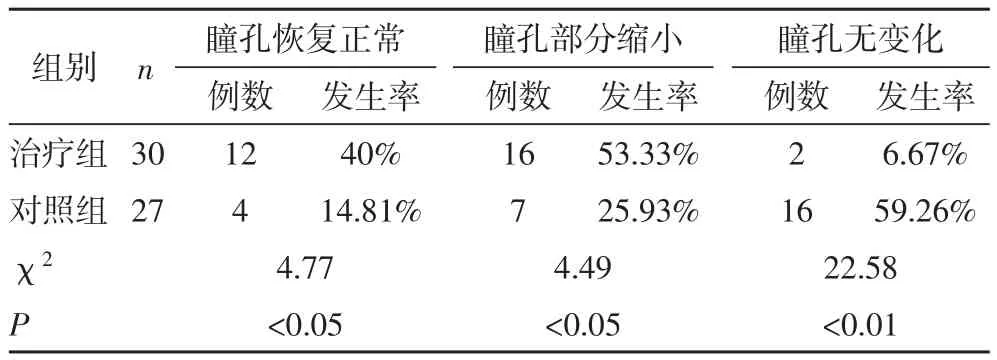
表2 两组术中瞳孔恢复情况比较(n&%)
2.3 两组术后6月GOS评定预后情况比较术后6月GOS评分结果显示,治疗组良好率53.33%,中残率20%,重残率10%,植物生存率3.33%,死亡率13.34%,而对照组则分别为11.11%,14.81%,18.52%,7.41%和48.15%,两组差异显著(P< 0.05),见表3。
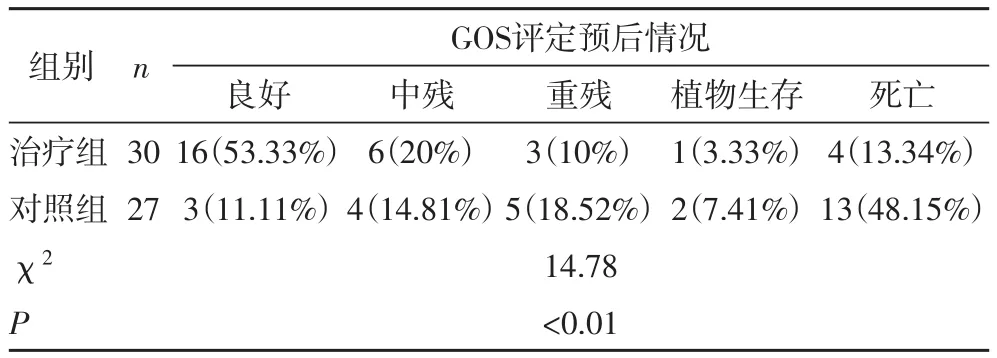
表3 两组术后6月GOS评定预后情况比较
2.4 两组术后6月并发症情况比较治疗组术后再出血率13.33%,颅内感染率3.33%,切口疝率6.67%,癫痫率6.67%,并发症总发生率30%,而对照组则分别为29.63%,14.81%,18.52%,18.52%和81.48%,两组并发症总发生率存在极显著差异(P< 0.01),见表4。
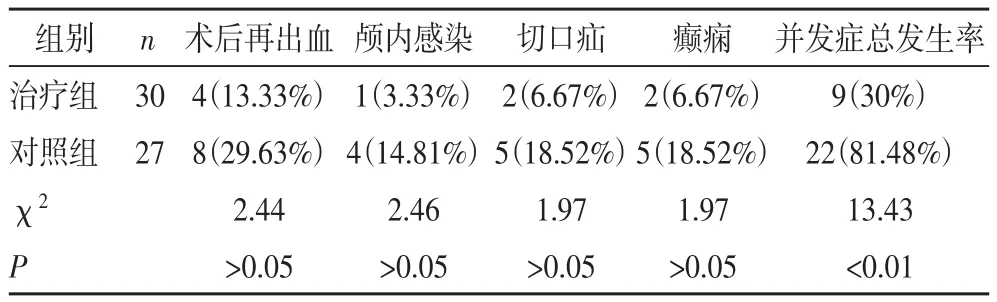
表4 两组术后6月并发症情况比较
3 讨论
特重型颅脑损伤患者因外力冲击于枕部导致单侧或双侧额颞部严重挫裂伤,短时间内会造成难以遏制的颅内压急剧增高,颅内代偿机制的异常会引发严重的脑缺血、颅内水肿,引发脑疝,对脑部造成不可逆损伤[3]。Kinoshita等[8]研究结果显示,若脑部组织持续缺血3~4小时,脑部循环可受到严重损伤,脑细胞和神经元几乎完全损伤或凋亡,即便后期恢复血液供应,也不能改变脑损伤现状。而颅腔内容物流出1m l,即可使颅内压降低0.4kPa,故在颅内失代偿期,减少颅内血肿块和释放颅内积液,可有效遏制继发性颅脑损伤,促进脑疝复位和有望恢复受损神经[9]。故本研究针对本院特重型颅脑损伤患者,入院后及时行紧急钻孔术清除颅内凝血块,并进行顺序脑膜剪开术逐一清除颅内血肿,为充分减压赢得时间,取得显著疗效。
本研究中,采用紧急钻孔术后,患者确诊至减颅内压完成时间显著低于行标准大骨瓣减压术与一次性脑膜剪开术患者,说明紧急钻孔术为后期颅内充分减压赢得宝贵时间。特重型颅脑损伤患者并发脑疝时,其单侧或双侧瞳孔会散大,有研究表明[6],双侧瞳孔散大时间超过90分,患者意识恢复不可逆,超过3小时,则呼吸恢复不可逆,故患者发生脑疝后,手术治疗刻不容缓,必须争分夺秒,若稍有延误,患者停止呼吸,则手术也无法回天逆转,故确诊至减颅内压完成时间直接关系患者救治成功率和后期生存质量[10]。紧急钻孔术操作简便、迅速,可在尽短时间内对颅内积液和凝血块进行引流和吸出,有效解除颅内高压,缓解脑疝危机,为后期充分减压术赢得宝贵时间,故紧急钻孔术是特重型颅脑损伤合并脑疝患者有效、迅捷的治疗方法[11]。标准大骨瓣减压术是两组患者都用的术式,具有骨窗大,视野清晰的特点,手术过程可清晰直视病灶部位,便于颅内凝血块、积液、失活脑组织的彻底清除,且术中对硬脑膜进行缝合,可显著扩大颅内容积,进行减缓颅内压,利于术后脑疝复位和缓解脑水肿、肿胀等情况[12]。本研究结果中,治疗组术中急性脑膨出率23.33%,对照组70.37%,两组之间差异显著,说明紧急钻孔术联合顺序脑膜剪开术可显著降低术中急性脑膨出情况的发生。急性脑膨出是颅脑手术常见棘手问题,与减压术后脑肿胀和迟发性颅内血肿形成有关,行标准大骨瓣减压术+一次性脑膜剪开术的患者,术前没有进行颅内钻孔减压,术中开颅后,颅内压骤减可使原来麻痹扩张的血管突然灌注而极度扩张,或使原已破损的血管因突然失去堵塞压力而急速出血,加剧周围小血管破裂,造成迟发型血肿而导致脑膨出[13-15],故对照组患者急性脑膨出率显著高于治疗组。治疗组患者在术前行紧急钻孔,提前引流部分颅内血性积液和凝血块,缓解颅内高压,且术中行顺序脑膜剪开术,一方面可充分清除凝血块和受损组织,降低难以控制的颅内高压,另一方面可逐次打开硬脑膜血肿部位,逐步缝合硬脑膜,使颅内压下降不至于过快从而减少过度灌注和颅内迟发血肿所致的急性脑膨出现象。故在有效降低颅内压和恢复受压迫神经后,患者术后瞳孔恢复情况、GOS评价的伤残情况以及术后并发症情况,行紧急钻孔联合顺序脑膜剪开术治疗的患者显著高于常规治疗术式患者,与刘建林等[6],林友城等[7]研究结果一致。故根据笔者体会,特重型颅脑损伤合并脑疝患者救治过程中,应注意以下要点:一、术前保持患者血压、呼吸道通畅,提前做好急救准备,建立有效急救体系和绿色通道,可为手术治疗争取宝贵时间;二、在进行标准大骨瓣减压术前,先行紧急钻颅术引流颅内积液和吸出凝血块,进行局部减压,钻孔过程先剃除患者血肿部位头发,血肿吸出后,再剃除其余他头发,此外,昏迷患者无需进行局部麻醉;三、对于凝血块大于60m l的患者,可在同切开线处钻2个小孔,保证颅内血肿充分而迅速清除;四、硬脑膜下凝血块吸出时可用软管负压碎吸血肿,避免金属吸头二次损伤脑部组织;五、顺序硬脑膜剪开术过程需逐次彻底清除血肿,预防急性脑膨出情况发生,术后注意密切观察患者情况,强化护理,预防并发症,及早实施康复治疗。
综上所述,紧急钻颅和顺序脑硬膜剪开术可为特重型颅脑损伤合并脑疝患者赢得充分减压时间,显著提高抢救成功率,疗效显著,有效降低术后残疾率和死亡率,减少并发症发生,是临床有效紧急救治方法。
[1] 岳中华, 颜雷.64排CT在创伤性颅脑损伤诊断中的临床价值分析[J]. 中国CT和MRI杂志, 2016, 14(2): 27-28.
[2] 陈亚军, 刘少波, 谷万春, 等. 双侧大骨瓣减压治疗特重型颅脑损伤疗效观察[J]. 医学临床研究, 2013, 30(4): 817-818.
[3] 郑超, 乔陈财, 唐红军, 等. 重型颅脑损伤患者血清 NSE 和 MMPs的动态变化及临床意义[J]. 湖南师范大学学报 (医学版), 2016, 13(4): 107-110.
[4] 王洪生, 王健, 李学军, 等. 基地医院开颅手术成功救治特重型颅脑损伤一例[J]. 解放军医药杂志, 2013, 25(2): 106-107.
[5] 李建, 宋婷婷, 马龙, 等. 支气管肺泡灌洗治疗重型颅脑损伤后肺部感染的效果观察[J]. 临床误诊误治, 2015, 28(1): 94-98.
[6] 刘建林, 朱新民, 李强, 等. 开颅术前钻孔引流术在抢救严重对冲性颅脑损伤所致脑疝中的临床应用[J]. 中国临床神经外科杂志, 2014, 19(12): 754-755.
[7] 林友城, 严国凤, 苏肇植, 等. 紧急钻颅及顺序硬脑膜剪开术治疗特重型颅脑损伤伴脑疝[J]. 中国临床神经外科杂志, 2011, 16(9): 533-535.
[8] Kinoshita K, Kushi H, Hayashi N. Characteristics of parietal-parasagittal hemorrhage after mild or moderate traumatic brain injury[J]. Acta Neurochirurgica Supplement, 2003, 86(86): 343-6.
[9] 张继承, 曲鑫, 韩韬, 等. 标准大骨瓣开颅联合水冲脑疝复位法在重型颅脑损伤合并小脑幕切迹疝中的临床效果[J]. 中华急诊医学杂志, 2011, 20(11): 1198-1200.
[10] 莫士田, 黄志宁, 陆武华, 等. 标准大骨瓣减压治疗重型颅脑损伤合并脑疝57例临床效果[J]. 中国医学物理学杂志, 2015, 32(3): 444-446.
[11] 王莹莹, 张泰铭, 赵宪林. 微创穿刺术与钻孔引流术治疗慢性硬膜下血肿疗效Meta分析[J]. 山西医药杂志, 2016, 45(9): 1056-1060.
[12] 文宁郁. 标准大骨瓣减压术与常规去骨瓣减压术对脑疝患者的疗效比较[J]. 医学综述, 2014, 20(3): 551-553.
[13] 谢贤生, 刘胜初, 廖驭国, 等. 重型颅脑损伤术中急性脑膨出情况及其影响因素分析[J]. 医学研究杂志, 2014, 43(5): 162-164.
[14] 何建青, 王玉海, 张春雷, 等. 颅脑损伤开颅术中急性脑膨出预后影响因素分析 (附168例报告) [J]. 中华神经外科杂志, 2015, 31(4): 362-364.
[15] 许如东, 陈志标, 汤伟强. 重型创伤性脑损伤术中急性脑膨出49例[J]. 中华创伤杂志, 2014, 30(3): 241-243.
Clinical effects of emergent drilling on the skull bone and sequential dural incision app lied in patients w ith most severe brain injury com p licated w ith cerebral hernia
Zhao You-lin1, Bian Jia2
(1. Department of Neurosurgery; The First People's Hospital of Sichuan Province, Liangshan 615000, China; 2. Department of Integrated TCM & Western Medicine, The First People's Hospital of Yi Autonomous Prefecture of Sichuan Province, Liangshan 615000, China)
Objective To study the clinical effects of emergent drilling on the skull bone and sequential dural incision applied in patients with most severe brain injury complicated with cerebral hernia. M ethods Thirty patients with most severe brain injury complicated with cerebral hernia who underwent emergent drilling on the skull bone and sequential dural incision were included in treatment group, and another 27 such patients who underwent standard decompressive craniectomy and one-time dural incision were included in control group at the same time. The time from confirmed diagnosis to the end of decreasing intracranial pressure, intraoperative acute encephalocele, pupil recovery and prognosis in postoperative 6 months were analyzed. Results The time from confirmed diagnosis to the end of decreasing intracranial pressure and the incidence of intraoperative acute encephalocele in the treatment group were significantly lower than control group; The rate of pupil becoming normal, partial reduction rate and rate of none changes in the treatment group were 40%, 53.33% and 6.67%, respectively while in control group were 14.81%, 25.93% and 59.26%, respectively; Postoperative 6-month GOS scores showed that the excellent and good rate, rates of moderate disability, severe disability, plant survival and mortality rate in treatment group were 53.33%, 20%, 10%, 3.33% and 13.34%, respectively while in control group were 11.11%, 14.81%, 18.52%, 7.41% and 48.15%, respectively; in postoperative 6 months, the total incidence of complications in treatment group was 30% while in control group was 81.48%. Conclusion Emergent drilling on the skull bone and sequential dural incision can win full time for decompression of patients with most severe brain injury complicated with cerebral hernia, significantly improve the success rate, and the curative effect is significant. It also can reduce postoperative disability rate, mortality rate and the occurrence of complications.
emergent drilling on the skull bone; sequential dural incision; most severe brain injury; cerebral hernia
R651.15
A
1673-016X(2017)04-0170-04
2017-04-03
赵友林,E-mail:zhaoyoulin1980@sina.com

