妊娠期糖尿病合并生殖道感染的相关因素调查及精细护理干预的实施效果研究
潘惠珍 龚素昭 唐蓉蓉
妊娠期糖尿病合并生殖道感染的相关因素调查及精细护理干预的实施效果研究
潘惠珍 龚素昭 唐蓉蓉
目的:探讨妊娠期糖尿病合并生殖道感染患者的相关因素及精细护理干预的实施效果。方法:选取2015年5月~2017年1月我院妇产科及社区卫生服务中心保健门诊收治的妊娠期糖尿病患者178例作为观察组,另选取同时期来我院定期体检的健康产妇60例作为对照组,详细记录患者和正常产妇临床资料,对可能引发生殖道感染的高危因素进行分析;将合并生殖道感染的妊娠期糖尿病产妇46例随机等分为A,B两组,B组采用常规护理,A组采用精细化护理,比较两组产妇并发症发生率。结果:文化程度、体重指数、空腹血糖、混用外阴洗具以及滥用抗菌药物是妊娠期糖尿病患者并发生殖道感染的高危影响因素。采用精细护理干预的妊娠期糖尿病合并生殖道感染患者不良事件发生率低于同时期常规护理患者(P<0.05)。结论:文化程度、体重指数、空腹血糖、混用外阴洗具以及滥用抗菌药物是妊娠期糖尿病患者并发生殖道感染的高危影响因素;精细护理干预能有效降低产后出血、羊水过多以及妊娠期高血压综合征等不良事件发生概率,改善母婴妊娠结局。
妊娠期糖尿病;生殖道感染;精细护理干预;效果
妊娠期糖尿病是孕产妇在妊娠期间出现的血糖代谢异常疾病,发病率1%左右,妊娠期糖尿病易诱发妊娠期高血压综合征,产妇出现流产、早产以及新生儿畸形概率均显著高于正常人[1-2]。生殖道感染通常是由于病原菌入侵引发的生殖道感染或经生殖道感染疾病。女性生殖系统较为特殊,阴道内本身微生物较多,而个人卫生习惯差、不洁性交、妊娠及分泌等因素使得女性阴道、外阴及宫颈等部位更容易诱发感染[3]。妊娠期糖尿病患者免疫功能降低,对病原菌抵抗力较弱,因而更易合并生殖道感染疾病,不仅严重危害女性生殖系统和心理健康,还可能增加胎儿死亡、畸形等风险,预后较差[4]。为探讨妊娠期糖尿病合并生殖道感染的相关因素及精细护理干预的实施效果,特作该试验,现将结果报道如下。
1 资料与方法
1.1 临床资料 随机选取2015年5月~2017年1月我院妇产科及社区卫生服务中心保健门诊收治的妊娠期糖尿病患者178例作为观察组,产妇年龄18~37岁;体重指数21~29 kg/m2;孕周19~37周;初产妇119例,经产妇59例。其中合并生殖道感染产妇46例。整个研究均在患者知情同意下完成,并经过我院伦理委员会的批准。纳入标准:(1)所有患者符合妊娠期糖尿病相关诊断标准(孕期有多食、多饮、多尿及体重下降等症状;空腹血糖明显升高,连续两次及以上检测空腹血糖>5.8 mmol/L,和(或)口服葡萄糖耐量试验中,有2次及以上血糖测试超标)[5]。(2)患者无精神疾病,与医护人员沟通交流无障碍。(3)无心、肝、肾等方面严重疾病患者。另选取同时期来我院定期体检正常的健康产妇60名作为对照组,产妇年龄20~39岁;体重指数19~27 kg/m2;孕周22~37周;初产妇43例,经产妇17例。两组产妇在年龄、孕周等一般资料比较差异无统计学意义(P<0.05),具有可比性。
1.2 方法 所有患者和正常产妇入院后,填写我院自制调查问卷,问卷内容包括:年龄、身高、体重、文化程度、职业、居住地、工作强度、营养状况、孕次、产次、流产情况、饮食习惯、个人卫生习惯、作息习惯、是否有吸烟酗酒等不良嗜好、性伴侣数、丈夫是否有多个性伴侣、既往感染史、抗菌药物使用情况等。收集妊娠期糖尿病合并生殖道感染患者阴道分泌物或宫颈分泌物标本送检,分析感染病原菌种类和构成比。将观察组中合并生殖道感染的46例产妇随机等分为A组和B组,B组产妇采用常规护理,A组产妇采用早期精细护理干预,主要包括:(1)加强护患双方专业培训。定期组织患者参加感染相关知识讲座的学习,了解和掌握预防感染的常识;规范医护人员的侵袭性操作;重视血糖控制;加强个人清洁护理;合理使用抗菌药物。(2)知识讲座。对患者及其家属进行定期妊娠期糖尿病知识讲座,详细介绍疾病成因、对产妇和新生儿的危害以及预防措施,告知日常注意事项。(3)科学膳食,控制血糖。根据患者身高、体重以及日常活动量确定每日所需能量,制定合理膳食计划,告知患者和家属控制体重的重要性,控制血糖便于胎儿正常生长发育,可培养产妇适应“三大餐三小餐”的饮食习惯,饭后可适当散步或进行其他户外活动,避免体重上升过快,促进组织对葡萄糖利用,控制血糖含量;告知患者定期监测血糖重要性,让产妇学会监测血糖,同时让产妇定期做尿常规、糖化血红蛋白检查等,避免异常情况。(4)解除胰岛素治疗误区。若产妇采用上述方法后,血糖控制仍不理想可采用胰岛素治疗,有些患者对胰岛素治疗存在不同程度的心理抵抗,要给患者讲明胰岛素治疗不会产生依赖性而且可以使胰岛得到应有的休息,避免疲劳作战。(5)会阴及皮肤护理。糖尿病患者免疫力低下,易受各种毒素侵袭,告知患者加强个人卫生,勤换衣裤,勤洗手,每晚睡前可用温水清洗会阴部并擦干,不和他人混用毛巾、面盆等清洗用具。(6)产褥期护理。尽量避免导尿操作,如有必要应严格遵守无菌操作并尽量缩短导尿管留置时间,做好阴道清洁工作,如高锰酸钾溶液冲洗,降低病原菌感染几率。
1.3 观察指标 比较患者和正常产妇临床资料,对可能引发生殖道感染的高危因素进行分析,比较采用不同护理方式干预后的产妇发生不良事件情况。
1.4 评价标准 生殖道感染评价标准:(1)患者有尿频、尿急、尿痛等排尿异常症状。(2)患者白带等阴道分泌物增加,且伴有不同程度外阴瘙痒、红肿发热。(3)阴道分泌物或宫颈分泌物经实验室检查确诊为生殖道感染[6]。
1.5 统计学处理 选择SPSS 17.0统计学软件,计量资料比较采用t检验,计数资料比较采用χ2检验。检验水准α=0.05。
2 结 果
2.1 两组产妇生殖道感染情况比较(表1)
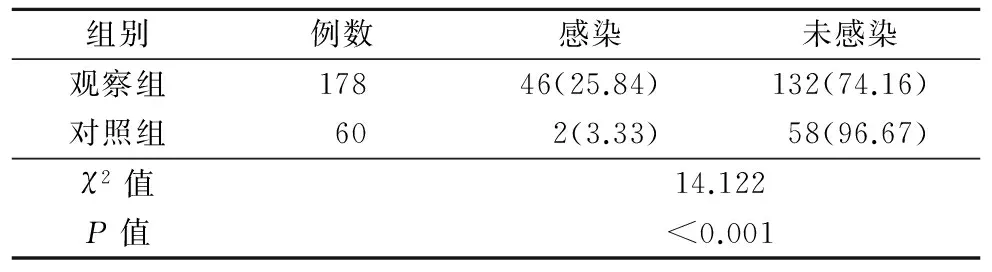
表1 两组产妇生殖道感染情况比较 例(%)
2.2 妊娠期糖尿病患者合并生殖道感染高危影响因素分析 文化程度、体重指数、空腹血糖、混用外阴洗具以及滥用抗菌药物是妊娠期糖尿病患者并发生殖道感染的高危影响因素,数据比较差异有统计学意义(P<0.05);而与年龄、孕周、孕次等因素无关(P>0.05)。见表2。

表2 妊娠期糖尿病患者合并生殖道感染高危影响因素分析
注:1)为t值,2)为χ2值
2.3 观察组妊娠期糖尿病合并生殖道感染患者感染部位分析(表3)

表3 妊娠期糖尿病合并生殖道感染患者感染部位分析(n=46)
2.4 观察组妊娠期糖尿病合并生殖道感染患者病原菌构成比 本次送检标本46份,共检出59株病原菌,以阴道假丝酵母菌居多,构成比为40.68%。见表4。

表4 观察组妊娠期糖尿病合并生殖道感染患者病原菌构成比(n=59)
2.5 两组妊娠期糖尿病合并生殖道感染患者妊娠并发症发生情况比较(表5)

表5 两组妊娠期糖尿病合并生殖道感染患者妊娠并发症发生情况比较 例(%)
注:观察A组出现羊水过多2例,妊娠期高血压综合征1例;观察B组出现产后出血4例,羊水过多8例,妊娠期高血压综合征6例
3 讨 论
生殖道感染疾病根据感染途径不同又分为内源性感染和外源性感染,内源性感染通常是患者长期大量使用抗生素药物致使阴道内菌群失调所引发的感染;而患者不注意个人卫生、不正规妇科检查以及宫腔手术等多种原因均可能导致外源性生殖道感染[7-8]。阴道炎是女性生殖道感染患者最常见的感染疾病,患者多伴有白带增多、白带异味或形状改变、外阴瘙痒、坐卧不宁、尿急、尿痛等临床症状。此外,急慢性宫颈炎以及盆腔炎也是较常见的生殖道感染疾病。由于生殖道感染初期无明显症状,50%~60%患者并未选择及时就医,病情未得到有效控制,进一步增加感染传播几率,也严重影响自身健康。
妊娠期糖尿病主要指妊娠期间出现的糖耐量异常和高血糖症状,孕妇在怀孕期间体内肾上腺素、催乳素、孕激素等激素水平升高,对胰岛素拮抗作用增强,短时间内血糖水平难以控制下来;此外,孕妇在怀孕后期食欲变好,进食量增加,体内糖分代谢负担也加重,进一步引起血糖升高,因此产妇妊娠期糖尿病较为常见。妊娠期糖尿病不包括妊娠前已有的糖尿病。产妇妊娠期糖尿病对母婴影响较大,产妇在妊娠期间出现低血糖昏迷、酮症酸中毒、妊娠期高血压综合征、早产、自然流产、羊水过多、新生儿窘迫、糖尿病性巨大儿等不良事件概率明显高于正常产妇[9-10]。
临床上多项研究报告均发现妊娠期糖尿病产妇相比正常产妇更易出现生殖道感染疾病。本研究178例妊娠期糖尿病产妇中有46例发生生殖道感染,感染率为25.84%,显著高于同时期正常产妇3.33%的感染率,证实妊娠期糖尿病患者中出现生殖道感染疾病概率较高,一方面这可能与妊娠期糖尿病患者体内血糖水平升高,血液内高糖分状态使得微生物大量增殖,诱发感染有关;另一方面妊娠期妇女对病原菌抵抗力下降,随着胎儿生长体内代谢废物也增多,经尿道排出时可能会促进阴道内霉菌增生,进一步诱发生殖道感染疾病[11]。本次送检46份标本,共检出59株致病菌,提示部分妊娠期糖尿病合并生殖道感染患者存在多重感染;妊娠期糖尿病合并生殖道感染患者中以阴道感染最多,占52.17%;其次是宫颈感染,占21.74%。均为下生殖道感染。对可能影响患者生殖道感染的高危因素进行分析后发现,文化程度低、体重指数高、空腹血糖水平高、混用外阴洗具以及滥用抗菌药物是妊娠期糖尿病患者并发生殖道感染的危险因素。某些文化程度过低的患者认知水平有限,个人清洁卫生不到位,一些日常生活习惯可能破坏生殖道自净作用,混用外阴洗具和滥用抗生素现象也较为常见,进一步增加细菌感染几率。
常规护理的妊娠期糖尿病合并生殖道感染患者中有4例产妇产后出血,8例羊水过多,发生妊娠期高血压综合征6例;而对部分妊娠期糖尿病合并生殖道感染患者进行精细护理干预后,无患者产后大出血,出现妊娠期高血压综合征以及羊水过多等并发症概率均低于同时期常规护理患者,证实精细护理干预能有效降低妊娠期糖尿病合并生殖道感染患者不良事件发生概率,改善妊娠结局[12]。
综上所述,文化程度、体重指数、空腹血糖、混用外阴洗具以及滥用抗菌药物是妊娠期糖尿病患者并发生殖道感染的高危影响因素;精细护理干预能有效降低产后出血、羊水过多以及妊娠期高血压综合征等不良事件发生概率,改善母婴妊娠结局。
[1] 李 鹰,陈 波,谷 强,等.同型半胱氨酸与神经管畸形的相关病因学研究进展[J].现代生物医学进展,2012,12(9):1778-1781.
[2] 罗 静,常 青,王廷洲,等.新妊娠期糖尿病诊断标准与围生期母儿结局分析[J].实用妇产科杂志,2012,28(9):755-758.
[3] 覃 烨,王红丽,任 彤,等.宫颈癌及宫颈上皮内瘤病变与生殖道感染的相关性研究[J].中华医院感染学杂志,2014,24(4):811-813.
[4] 胡敏华,刘慧姝,狄小丹,等.围生期下生殖道感染对妊娠结局影响的临床研究[J].中华医院感染学杂志,2013,23(18):4441-4443.
[5] 杨慧霞.妊娠期糖尿病的诊断变迁和血糖管理[J].中华糖尿病杂志,2014,6(12):919-921.
[6] 包翠萍,张敏英,齐秀英 等.育龄妇女生殖道感染综合干预效果的Meta分析[J].中国妇幼保健,2013,28(1):174-177.
[7] 赵 超,刘 畅,张 果,等.妇科门诊生殖道感染患者及无症状女性淋球菌、沙眼衣原体及解脲脲原体感染情况分析[J].中国妇幼保健,2014,29(16):2549-2552.
[8] 黄 燕,班文芬,谢 丽,等.农村少数民族育龄妇女生殖道感染现状及影响因素分析[J].中国妇幼保健,2012,27(11):1626-1629.
[9] 杨宏琳,武俊青,李玉艳,等.流动人口生殖道感染现状及相关因素分析[J].中国公共卫生,2016,32(1):73-75.
[10]马 红,赵俊红.妊娠期妇女生殖道感染妊娠结局研究[J].中国妇幼保健,2013,28(23):3828-3829.
[11]王 晓,钱小毛,王芬娟,等.妊娠期妇女生殖道感染的临床分析[J].中华医院感染学杂志,2013,23(11):2644-2645.
[12]钱 瑛,邵耀明,李 琴,等.妊娠期妇女生殖道感染的分析[J].中华医院感染学杂志,2012,22(7):1386-1388.
(本文编辑 崔兰英)
Investigation on related factors of gestational diabetes combined with reproductive tract infection and research on implementation effect of meticulous nursing intervention
PAN Hui-zhen,GONG Su-zhao,TANG Rong-rong
(Duanzhou District Red Cross Hospital of Zhaoqing,Zhaoqing 526040)
Objective:To discuss related factors for patients with gestational diabetes combined with reproductive tract infection and implementation of meticulous nursing intervention.Methods:Selected 178 patients with gestational diabetes receiving treatment in gynecology and obstetrics department of our hospital and the community health service center health care outpatient department from May 2015 to January 2017 as the observation group, and selected 60 healthy lying-in women receiving regular physical examination in our hospital in the same period as the control group, the clinical data of the patients and normal lying-in women were recorded in detail, and the highly critical factors that might cause reproductive tract infection were analyzed; 46 lying-in women with gestational diabetes combined with reproductive tract infection were equally divided into Group A and Group B at random, where conventional nursing was employed for the lying-in women in Group B, and meticulous nursing was employed for the lying-in women in Group A, and lying-in women in the two groups were compared in incidence rate of complications.Results:Education background, weight index, fasting blood glucose, mixed use of vulva cleaning tools and misuse of antibacterial agents were the highly critical influential factors for the patients with gestational diabetes combined with reproductive tract infection. The incidence rate of adverse events for the patients with gestational diabetes combined reproductive tract infection receiving meticulous nursing intervention was lower than that of the patients receiving conventional nursing in the same period (P<0.05). Conclusion:Education background, weight index, fasting blood glucose, mixed use of vulva cleaning tools and misuse of antibacterial agents were the highly critical influential factors for the patients with gestational diabetes combined with reproductive tract infection; meticulous nursing intervention could effectively reduce the probability of adverse events such as postpartum hemorrhage, hydroamnious and pregnancy-induced hypertension and improve the end of maternal pregnancy.
Gestational diabetes;Reproductive tract infection;Meticulous nursing intervention;Effect
526040 肇庆市 广东省肇庆市端州区红十字会医院妇产科
潘惠珍:女,本科,主管护师
2017-03-22)
10.3969/j.issn.1672-9676.2017.13.043

