乳腺浸润性筛状癌与筛状结构导管原位癌的临床病理及免疫组化对比分析
曾玉梅 曹晓珊 杜娟 陈应智 储兵
乳腺浸润性筛状癌与筛状结构导管原位癌的临床病理及免疫组化对比分析
曾玉梅 曹晓珊 杜娟 陈应智 储兵
目的 探讨乳腺浸润性筛状癌(invasive cribriform carcinoma,ICC)与筛状结构导管原位癌(ductal carcinoma in situ,DCIS)的临床病理及免疫表型特点。方法收集12例浸润性筛状癌及12例筛状结构导管原位癌的临床资料,对它们进行形态学观察,免疫组化检测,并进行比较。选用的抗体包括CK5/6、CK(34βE12)、P63、Calponin、ER、PR、HER2、E-cad、Ki67。结果临床资料显示 ICC患者的平均发病年龄较筛状结构DCIS的大,临床可触及肿物,而ICC腋窝淋巴结转移少见,预后均良好。镜下两者具有极相似的筛状结构,免疫组化结果显示,ICC导管周围肌上皮标记均为阴性,而筛状结构DCIS周围肌上皮标记阳性。结论ICC与筛状结构DCIS有相似的组织学特征,免疫组化对鉴别诊断有重要意义。
乳腺;病理;浸润性筛状癌;筛状结构;导管原位癌;免疫组化
浸润性乳腺癌是女性最常见的癌症,并且是引起女性死亡的主要原因[1]。其中乳腺浸润性筛状癌(invasive cribriform carcinoma,ICC)是一种具有筛状结构的浸润性癌,结构与筛状结构导管原位癌(ductal carcinoma in situ,DCIS)相似,近年来逐渐增多且预后极好,一般分为单纯型和混合型[2]。单纯型是指具有明显的筛状结构,同时伴有小于50%小管癌成分,混合型ICC是指伴有10%~49%的其它形态成分(小管癌除外)。但ICC与筛状结构DCIS两者病理分类、手术方式及治疗方案均不同。为了在实际工作中更好区分两者,我们对12例乳腺筛状癌与12例筛状结构导管原位癌进行临床资料、组织学及免疫组化对比分析,以探讨乳腺筛状癌特殊的临床病理特点。
1 资料与方法
1.1 资料
对2005年1月至2015年1月中山市人民医院病理科乳腺癌档案切片进行复查,选取出乳腺浸润性筛状癌12例。根据苏木精-伊红染色(hematoxylin-eosin staining,HE)形态,12例浸润性筛状癌中单纯型和混合型各6例,均为女性患者,术前均未作过化疗、放疗和内分泌治疗,无其他合并恶性肿瘤和家族、遗传性疾病病史,患者年龄27~74岁,中位年龄54岁。同时选取筛状结构导管原位癌12例为对照组。
1.2 方法
所有标本经10%福尔马林固定,常规石蜡包埋。全部蜡块重新3 μm切片,HE及免疫组化染色。免疫组化染色采用罗氏全自动免疫组化机,选用的抗体有:CK5/6、CK(34βE12)、P63、Calponin、ER、PR、HER2、Ki67、E-cad。ICC 再进一步用荧光原位杂交(fluorescence in situ hybridization,FISH)技术检测HER2基因扩增情况。以标记物在肿瘤细胞相应部位(胞膜、胞膜-胞质、胞质、胞核)引起黄棕色颗粒沉着为阳性,相应部位无黄棕色颗粒沉着则为阴性。FISH法HER2基因扩增检测试剂盒购自北京金菩嘉医疗科技有限公司。
1.3 统计学方法
采用SPSS 13.0软件进行统计分析,非正态分布资料用中位数表示,组间比较用秩和检验,P〈0.05为差异有统计学意义。
2 结果
2.1 临床资料
患者均为女性。实验组ICC组中位年龄[54(27~74)]岁,临床上均发现乳腺肿物,肿物最大径1.1~3.5 cm,均未发现腋窝淋巴结癌转移。对照组筛状结构DCIS中位年龄[36(24~62)岁],3例发现乳腺肿物,2例因乳头溢液就诊,7例为体检发现,肿物最大径0.6~3 cm。其余临床资料见表1、2。ICC组年龄与对照组比较有统计学差异(P=0.028),肿物大小两组无统计学差异(P=0.127)。

表1 ICC的临床资料Table 1 Clinical data of ICC
2.2 病理特点
2.2.1 肉眼所见
浸润性筛状癌肿块切面灰白,一般边界清楚,质硬,有时可见散在灰黄色。筛状结构原位癌切面灰黄灰白,可见边界不清的实性区,部分切面可见黄色的坏死物。
2.2.2 镜下所见
浸润性筛状癌肿瘤细胞呈不规则浸润性岛屿状分布,常成角状,形成界限清楚的筛孔圆-卵圆形(图1)。筛孔腔可见胞浆突起,腔内有粘液样分泌物,部分可见到微钙化,肿瘤无明显坏死,局部癌巢呈条索状或实性团状,细胞形态单一,小至中等大,细胞质少,核级别低,核分裂象罕见(图2)。周围可见胶原化,或有反应性的成纤维母细胞和成肌纤维细胞增生,按浸润性乳腺癌分级标准,6例单纯型ICC组均为Ⅰ级,而6例混合型均伴有浸润性导管癌,其中3例为Ⅱ级。而筛状结构导管内癌的筛孔略有不同,圆而光滑且腔缘平滑,仿似冲凿一样。细胞也呈单形性,低核级别,核分裂少见,病理分级均为Ⅰ级。

表2 筛状结构DCIS的临床资料Table 2 Clinical data of cribriform structure of ductal carcinoma in situ

图1 ICC的镜下形态(HE,×200)Figure 1 Microscopic morphology of ICC(HE,×200)

图2 ICC的镜下形态(HE,×400)Figure 2 Microscopic morphology of ICC(HE,×400)
2.2.3 免疫组化结果
从表3、4中可以看到,实验组ICC肌上皮标记无论在单纯型或混合型CK5/6、P63(图3)、Calponin在癌巢周均表达阴性,上皮标记CK(34βE12)阳性率为 83%,ER 阳性率为 100%(图4)、PR为91%,HER2均在0~2+之间,做FISH检测HER2无1例扩增,而Ki67保持在较低水平。而对照组筛状结构DCIS在癌巢周均有CK5/6、P63、Calponin的肌上皮表达。CK(34βE12)阳性率100%,Ki67也在较低水平,平均约20%,ER、PR阳性率为100%,HER2原位均为3+,没有进行FISH检测。
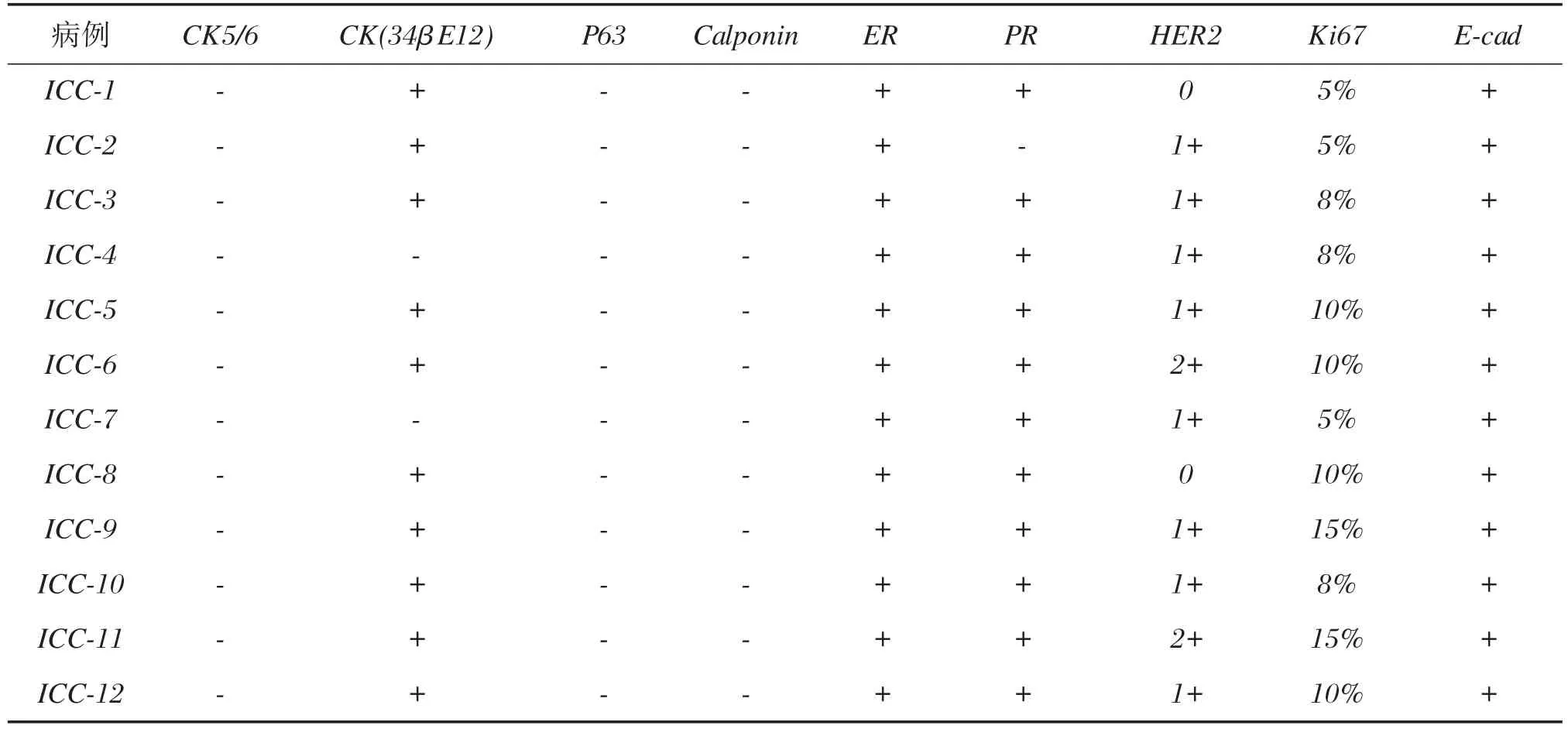
表3 ICC免疫组化表达Table 3 Immunohistochemical characteristics of ICC
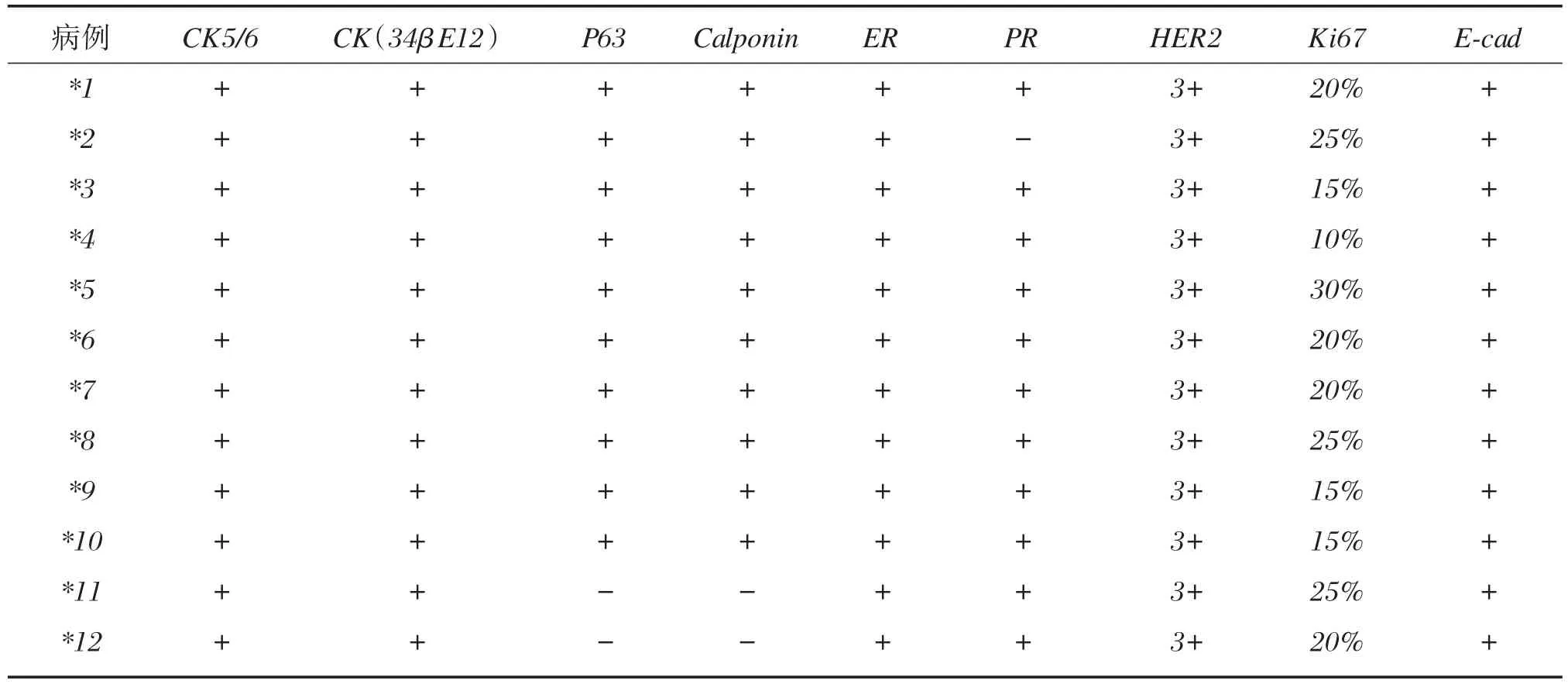
表4 DCIS免疫组化表达Table 4 Immunohistochemical characteristics of DCIS
3 讨论

图3 肌上皮P63表达缺失(Elivision,×400)Figure 3 The nagative expression of myoepithelial P63(Elivision,×400)

图4 ER阳性表达(Elivision,×200)Figure 4 The positive expression of ER(Elivision,×200)
ICC是一种具有明显筛状结构的少见的浸润癌,由Page等[3]在1983年提出并进行了描述。但ICC仅占乳腺癌的0.3%~0.8%,也有研究报道占4%,平均年龄 53~58 岁[4],少有男性患者报道[5]。肿瘤生长较缓慢且不易发现肿物[6],影像学检查常有囊实性或微钙化[7],盛洁等[8]认为钙化可能是组织坏死后钙盐析出沉积在坏死组织中形成,钙化越明显,其恶性程度越高。肿瘤常单发,部分病例可为多发性病灶。大体检查肿物平均直径约2~3.5 cm,质较硬,切面呈灰白色,界清。
本实验组中ICC中位发现年龄为54岁,肿物最大径平均约1.91 cm,未见有淋巴结转移;对照组中的中位发现年龄为36岁,肿物最大径平均1.57 cm(具体临床资料见表1、表2)。显示ICC平均发病年龄较筛状结构DCIS大。肉眼观ICC切面可见不明显的实性或颗粒状区,部分可见管腔内淡黄色的坏死,边界不清,与DCIS相似。光镜所见ICC的癌巢呈不规则及分布杂乱的岛状,或典型的筛孔状,筛孔多为不规则圆形,大小不尽相同,可见顶浆分泌及微钙化。腔内可有多少不等的分泌物。粘液染色腔内分泌物阳性,有人认为是癌细胞自身产生的黏液可阻碍代谢,减轻了其侵袭性生物学行为[9]。Grimelius染色瘤细胞内不含有嗜银颗粒。细胞形态一般较小且多为低级别核,核分裂象不易见;间质有反应性增生的纤维母细胞和肌纤维母细胞。筛状结构DCIS光镜下其扩大的导管通常缺乏棱角,筛孔形状圆形较整齐,腔缘也可见顶突,有的腔呈几何形,有些筛状结构形成栅栏或罗马桥状,并保持细胞核与桥长轴及腔缘垂直的特征。间质胶原可有瘢痕化,使导管变形呈不规则,而类似于ICC。
免疫表型中,ICC癌巢中无1例表达肌上皮标记。而具有筛状结构的DCIS癌巢周均有肌上皮的不同程度表达。值得注意的是乳腺肌上皮指标最好采用2种以上,虽然P63被公认为敏感性和特异性较高的肌上皮指标,但免疫组化受影响的因素较多,包括标本固定、抗原修复、商品化的抗体的稳定性等。因此我们认为采用2种以上的肌上皮指标是比较稳妥的。有研究表明在浸润性筛状癌激素受体阳性表达率高,无论是单纯型或混合型ER、PR阳性表达率达86.7%~100%,而HER2均为阴性,Ki67一般低表达(〈14%)[10],在混合型ICC中Ki67指数高于单纯型ICC[11],与本实验组中结果大致相同。筛状型DCIS的免疫表型会因级别不同而有差异,几乎所有表达于浸润性乳腺癌的标记物均表达于DCIS,只是表达的普遍性有差别,HER2过表达常见于高级别的DCIS。目前评估ER、PR的方法多数是沿用以前发表的针对浸润性乳腺癌的免疫组化法,约75%~80%的DCIS表达,PR的阳性率略低。研究表明,筛状型DCIS有89%的ER表达[2]。但实际工作中,两者只要是大于或等于1%均为阳性。对于CK(34βE12)两者均有较高的阳性表达,因此ICC与DCIS起源上可能有密切相关。但根据肌上皮表达,ICC其本质为浸润性癌,目前乳腺ICC治疗方案与非特殊类型浸润性癌无区别,多采用改良根治术加术后化疗[12],但有机会接受赫赛汀靶向治疗的病例太少,还需进一步累积HER2阳性的病例统计。而筛状结构DCIS临床多采用保守治疗加术后化疗,无需进行HER2的检测及靶向治疗。
电镜下筛状癌与小管癌的细胞核、细胞质的特点及细胞间连接复合体都相似,显示有类似的管腔结构及管腔缘微绒毛的存在。国内有学者认为,ICC直接起源导管内癌,导管内癌也可同时或单独演变为小管癌[13]。但两者在起源上是否为同一类型,或者是否为浸润性癌的不同发展阶级有待进一步研究。
ICC的预后非常好,有研究中报道单纯型ICC和浸润性筛状结构〉50%的混合型ICC患者的5年生存率都可以达到100%,而低于50%的混合型ICC为88%[2],ICC淋巴结转移率较低(14.13%),腋下淋巴结转移很少超过3个[14]。与细胞间连接有关的E-cad标记均为阳性,这可能与其良好的预后相关[15]。Saleh 等[16]对单纯型浸润性筛状癌进行研究,发现预后标志物CD44vB和v6亚型强表达,而缺乏v4亚型的表达。
鉴于实际工作中,乳腺肿瘤出现筛状结构的病变可以是ICC或DCIS,甚至是腺样囊性癌。但腺样囊性癌有腺上皮和肌上皮2种细胞形成真假腺腔,有基底细胞样、鳞状细胞及皮脂腺细胞分化,免疫组化表达肌上皮和基膜成分,ER、PR为阴性。在没有免疫组化尤其是在冰冻时,或者在穿刺活检肿瘤组织较小时难以区分,因其临床治疗方案有不同,为了避免对患者作出过度治疗,是否报告方式可以倾向于保守,例如:有筛状结构的乳腺癌,是否为浸润性筛状癌或筛状结构的导管原位癌待免疫组化进一步明确。
综上所述,ICC与筛状结构DCIS有相似的组织学特征,鉴别需免疫组化技术协助。
[1]Torrt LA,Bray F,Siegel RL,et al.Global cancer statistics,2012[J].CA Cancer J clin,2015,65(2):87-108.
[2]龚西榆,丁华野.乳腺病理学[M].北京:人民卫生出版社,2009:328-330.
[3]Page DL,Dixon JM,Anderson TJ,et al.Invasive cribriform carcinoma of the breast[J].Histopathology,1983,7:525-36.
[4]Rakha E,Pinder SE,Shin SJ,et a1.Tubular carcinoma and cribriform carcinoma.In WH0 Classification of Tumours of the Breast[M].4th edition.Lyon:IARC Press,2012:43-45.
[5]袁修学,袁静萍,杨月红,等.男性乳腺浸润性筛状癌1例[J].临床与实验病理学杂志,2014,30(5):580-581.
[6]Zhang W,Lin Z,Zhang T,et al.A pure invasive cribriform carcinoma of the breast with bone metastasis if untreated for thirteen years:a case report and literature review[J].World J Surg Oncol,2012,10:251.
[7]Nishimura R,Ohsumi S,Teramoto N,et al.Invasive cribriform carcinoma with extensive microcalcifications in the male breast[J].Breast Cancer,2005,12(2):145-148.
[8]盛洁,高洁,钱朋飞.X线钼靶与高频彩超对早期乳腺癌诊断的对比研究[J].中国临床医学影像杂志,2012,23(3):206-208.
[9]李婷婷,张丽丽,赵丽荣.乳腺巨大浸润性筛状癌超声表现 1例[J].中国医学影像技术,2015,31(3):482.
[10]Zhang W,Zhang T,Lin Z,et al.Invasive cribriform carcinoma in a Chinese population:comparison with low-grade invasive ductal carcinoma-not otherwise specified[J].Int J Clin Exp Pathol,2013,6(3):445-457.
[11]Cong Y,AI E.Invasive cribriform carcinoma of the breast:a report of nine cases and a review of the literature[J].Oncol Lett,2015,9(4):1753-1758.
[12]中国抗癌协会乳腺癌专业委员会.中国抗癌协会乳腺癌诊治指南与规范(2013版)[J].中国癌症杂志,2013,23(8):637-693.
[13]魏莉,李志高.乳腺浸润性筛状癌相关研究[J].中华乳腺病杂志(电子版),2015,9(6):398-402.
[14]朱鸿,步宏.乳腺浸润性筛状癌1例[J].临床与实验病理学杂志,2007,23(2):244-245.
[15]李莉,闻祥红.乳腺浸润性筛状癌的临床病理及免疫表型[J].临床与实验病理学杂志,2005,21(5):555658.
[16]Saleh F,Reno W.Invnsive cribriform breast carcinomas in patients with grade 1 and stage IIA(T2 NO MO)breast cancer strongly express the v3 and v6.but not the v4 isoforms of the metastafic marker CD44[J].Neoplasm,2008,55(3):246.
Comparative analysis based on clinicopathology and mmunohistochemistry of invasive cribriform carcinoma of the breast and cribriform structuer of ductal carcinoma in situ
ZENG Yumei,CAO Xiaoshan,DU Juan,CHEN Yingzhi,CHU Bin
(Department Pathology of Zhongshan City People’s Hospital,Zhongshan,Guangdong,China,528400)
Objective To investigate the clinicopathologic characteristics and the immunophenotypic markers of invasive cribriform carcinoma(ICC)in comparison to cribriform structuer of ductal carcinoma in situ(DCIS). Methods 12 cases of ICC and 12 cases of cribriform structure of ductal carcinoma in situ were collected for this analysis,in which the morphologic features and immunohistochemical expressions were measured and compared.The antibody CK5/6,CK(34βE12),P63,Calponin,ER,PR,HER2,E-cad,and Ki67 were included in this analysis. Results The median age of onset of ICC was much older referring to the data of the involved cases.The ICC patients were found with palpable tumors,whereas axillary lymph node metastases were rare and the prognoses were satisfied.All cases showed similar cribriform structure in microscopic examinations,the immunostaining for myoepithelial cells clear expressed negative to 12 ICC patients,but showed positive in 12 cases of cribriform structure of ductal carcinoma in situ. Conclusions The histological features of ICC were similar to those found in cribriform structure of ductal carcinoma in situ,the immunohistochemistry was of great significance in diagnosing ICC from the other.
Breast;Pathology;Invasive cribriform carcinoma of the breast;Cribriform structuer;Ductal carcinoma in situ;Immunohistochemistry
广东省中山市人民医院病理科,广东,中山528400
储兵,E-mail:dchubing@aliyun.com

