无创正压通气对慢性阻塞性肺疾病合并肺动脉高压患者疗效分析
沈奕播 聂洪玉 孙楷 徐东兰 肖亮 缪娟 胡明冬
无创正压通气对慢性阻塞性肺疾病合并肺动脉高压患者疗效分析
沈奕播1聂洪玉1孙楷1徐东兰1肖亮1缪娟1胡明冬2
目的探讨无创正压通气对慢性阻塞性肺疾病(COPD)合并肺动脉高压(PH)患者的治疗作用。方法入选对象为本科室病房2014年10月至2016年1月收治入院经治疗达到COPD稳定期且合并肺动脉高压的136例患者。所有患者通过超声心动图检查收缩期肺动脉压(sPAP)>40 mmHg。136例患者中男121例,女15例,平均年龄(60.3±11.3)岁,随机分为无创正压通气(NPPV)组和常规治疗组。比较两组治疗前后FEV1/预计值、氧合指数、PCO2、sPAP 、BNP指标的差异,并进行sPAP与氧合指数、PCO2、BNP、FEV1/预计值的相关性分析。结果①NPPV组治疗后与治疗前以及与常规组治疗后在氧合指数、PCO2、BNP较前有明显改善(P<0.05),而FEV1/预计值、sPAP无统计学差异(P>0.05)。常规组治疗前后无统计学意义(P>0.05);②根据sPAP值分为A组(40 mmHg
无创正压通气; 肺疾病,慢性阻塞性; 肺动脉高压; 收缩期肺动脉压
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)是常见的发病率和病死率极高的慢性呼吸系统疾病,目前已成为全球第3大致死病因[1-2]。COPD由于长期气道炎症刺激,导致气道痉挛、低氧性肺血管收缩、肺血管内皮功能异常等原因,最终导致肺动脉高压。肺动脉高压(pulmonary hypertension, PH)是COPD并发症之一,它可以导致COPD病死率上升及医疗费用增加。无创正压通气(noninvasive positive pressure ventilation, NIPPV)是不通过气管插管及气管切开而使用面罩提供正压通气的呼吸支持技术。而越来越多的研究发现无创正压通气治疗COPD可以明显改善患者心功能。本研究旨在探讨无创正压通气对COPD合并肺动脉高压的影响。
资料与方法
一、研究对象
选择2014年10月至2016年1月在我科住院期间经治疗达到COPD稳定期且合并肺动脉高压的患者为研究对象,共136例,男121例,女15例,平均年龄(60.3± 11.3)岁。纳入标准: ①所有研究对象均符合《中国COPD诊治指南(2013年修订版)》COPD诊断标准[3];②超声心动图符合肺动脉高压诊断标准显示有肺动脉高压的患者;③病程5~30年[4]。世界卫生组织定义肺动脉高压标准为:收缩期肺动脉压(sPAP)>40 mmHg(相当于彩色多普勒超声三尖瓣返流速度>3.0 m/s)[5-7]。符合COPD稳定期的标准:咳嗽、咳痰、气短等症状稳定或症状轻微;年龄>40岁。排除标准:①循环不稳定(收缩压低于90 mmHg,恶性心律失常);②颜面部严重畸形、上气道梗阻、不配合使用无创呼吸机;③近期有上消化道出血;④气胸、纵隔气肿;⑤气道分泌物多,自主排痰能力差;⑥昏迷或精神障碍者;⑦经胸超声心动图示左心室射血分数(LVEF)<50%,未发现三尖瓣返流;⑧排除其他可能引起肺动脉压力升高的疾病: 限制性通气功能障碍者、近2年内有静脉血栓栓塞者、未经治疗的阻塞性睡眠呼吸暂停、囊性纤维化者、充血性心力衰竭Ⅲ或Ⅳ级、先天性心脏病者、肝硬化和风湿性疾病者。
二、研究方法
1. 患者入组分配:136例患者按抽签方式随机分NPPV组和常规组,每组各68例。NIPPV组的68例患者,男62例,女6例。常规组68例,男59例,女9例。两组在年龄、性别组成、BMI、FEV1/预计值、氧合指数、PCO2、BNP、sPAP无统计学差异。常规组予以持续低流量吸氧,解痉、平喘、祛痰药物综合治疗。NPPV组在常规组治疗基础上联合无创呼吸机辅助通气,采用澳大利亚瑞思迈无创双水平正压通气治疗,通气模式为S/T,自吸气压6~8 cmH2O、呼吸压4 cmH2O起上调至患者合适的压力,使潮气量6~10 ml/kg,吸氧浓度(FiO2)调整到可维持氧饱和度在95%以上。两组疗程为2周。
2. 观察指标
(1)动脉血气分析:取患者动脉血约2 ml,尽快予以血气仪分析测得PaO2及PaCO2值,根据吸氧浓度计算氧合指数。
(2)彩色多普勒超声心动图检查:采用美国飞利浦5500型彩色多普勒超声诊断仪,探头频率3~5 MHz,所有患者取左侧卧位,平静呼吸后嘱患者自然摒气,快速测量三尖瓣返流频谱、肺动脉返流频谱及右心房压,所有数值采集三次,并计算平均值。(sPAP=RVSP=ΔP+sRAP,其中RVSP=右室收缩压; sRAP=收缩期右房压; ΔP=三尖瓣反流的最大压差),计算肺动脉压力。
(3)脑钠肽(BNP)测量:所有患者治疗前后采取静脉血约2 ml,分离血清测量BNP含量(pg/ml),
仪器及试剂选择。
(4)肺功能检查:采用德国耶阁肺功能仪对所有患者治疗前后进行肺功能检查。在正常体温、大气压下,患者需完成3次最大用力呼吸及慢呼气肺功能,分别测量FEV1/FVC(第1 s用力呼吸容积占用力肺活量百分比)、FEV1/预计值(第1 s用力呼吸容积占预计值百分比),计算平均值。
三、统计学方法
结 果
一、一般资料
常规组中有5例患者因COPD急性加重再次入院治疗,3例因急性加重气管插管至ICU治疗。NIPPV组有2例因急性加重再次入我科住院治疗。此10例患者治疗后数据未采用。
二、两组患者治疗后各项指标比较
NIPPV组治疗后与治疗前以及与常规组治疗后在氧合指数、PCO2、BNP较前有明显改善(P<0.05),而FEV1/预计值、sPAP无统计学差异(P>0.05)。常规组治疗前后无统计学差异(P>0.05),见表1。
三、分组研究两组患者治疗前后各档指标参数比较
根据患者测得 sPAP 值分为A组 (40 mmHg

表1 两组患者治疗前后一般情况比较
注BMI:体重指数(体重kg/身高m2);a与NPPV治疗前比较P<0.05;b与常规组治疗后比较P<0.05

表2 两组患者治疗前后各指标参数比较
注:a与NIPPV A组治疗前比较P<0.05;b与常规组A组治疗后比较P<0.05;c与NIPPV B组治疗前比较P<0.05;d与常规组B组治疗后比较P<0.05
四、相关性分析
Pearson相关性分析研究发现sPAP与氧合指数呈负相关(P<0.05),与BNP呈正相关(P<0.05),见表3。
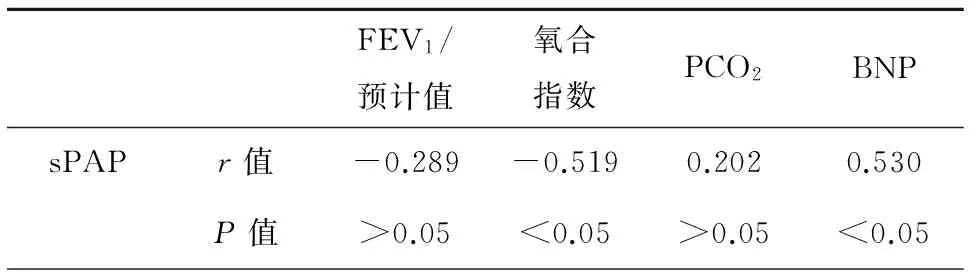
表3 sPAP相关性分析
五、两组患者不良反应率比较
对照组患者出现上腹胀2例,胃部烧灼感4例,不良反应发生率10.0% ,NPPV组患者出现人机对抗1例,上腹胀8例,胃部烧灼感1例,不良反应发生率15.1%。不良反应都可缓解,未出现严重后果。
讨 论
COPD目前是呼吸科常见病及多发病,近年来COPD发病率在全球范围内逐年升高,且并发症多复杂。而肺动脉高压是COPD最常见的并发症,目前其发病机制考虑与吸烟、缺氧、炎症反应等综合因素引起COPD患者肺动脉损伤,导致肺动脉内膜增厚、引起血管收缩、形成血栓及肺血管重塑,同时毛细血管缺失,多种因素导致肺血管阻力增加,肺动脉压力升高,严重时引起右心室肥厚及扩张,最终导致慢性肺源性心脏病的发生[4]。COPD合并肺动脉高压预后极差,明确诊断后中位生存时间2~3年,而肺动脉高压合并右心衰竭患者预后更差,sPAP升高和右心衰竭是COPD合并肺动脉高压死亡的主要原因[8-10]。
目前诊断肺动脉高压右心导管检查仍是金标准,但由于该有创检查的危险性,未能作为常规COPD诊断肺动脉高压的常规检查手段。目前研究采用超声心动图作为筛选肺动脉高压的主要诊断方法,以sPAP>40 mmHg(相当于彩色多普勒超声三尖瓣返流速度>3.0 m/s)作为超声诊断标准[11-12]。目前研究发现COPD合并肺动脉高压发病率总体保持在30%~70%之间,且以轻度及中度为主,患者肺动脉高压程度与气流受限成正比,但有少数重度肺动脉高压患者气流受限可表现在轻中度为主,称为“COPD不成比例的肺动脉高压”[8,13]。本组研究中COPD患者合并肺动脉高压以A组(40 mmHg 近年来由于分子靶向治疗的推广,COPD合并肺动脉高压患者3年生存率有所提高。但由于分子靶向治疗药物价格昂贵,而大部分患者存在严重的血流动力学改变以及功能障碍,导致远期预后并不理想。除药物治疗外,呼吸机治疗是常见的治疗方式,无创机械通气通过鼻罩或面罩的方式进行机械通气技术,其不用建立人工气道,简便易行、依从性好,对上呼吸道不会造成损伤,易被患者及家属接受。呼吸机辅助通气治疗,可迅速纠正患者呼吸衰竭,提高动脉氧分压降低PCO2,改善酸碱失衡,减轻缺氧、呼吸性酸中毒、高碳酸血症引起的血管收缩,从而减低肺动脉压力[14-16]。 近期学者研究发现年龄≥60岁、运动中SpO2下降>3%、FEV1占预计值百分比<50%、6 min步行距离 <350 m是COPD合并肺动脉高压的危险因素[17]。本研究中两组治疗前后比较发现NPPV组在治疗后患者氧合指数、PCO2、BNP较治疗前及常规组治疗后有明显改善(P<0.05),而FEV1/预计值、sPAP组间及组内无统计学差异。由于样本中我们发现40 mmHg 综上所述,在老年COPD患者出现合并肺动脉高压,尤其是轻度肺动脉高压患者,在积极的抗感染、解痉、平喘的基础上,给予无创正压通气,可以有效的降低高碳酸血症,纠正低氧血症及呼吸性酸中毒,从而降低肺动脉高压。但是否可减少患者再次住院率以及降低患者总体死亡率尚有待进一步的临床研究证实。 1 任成山, 钱桂生. 慢性阻塞性肺疾病发病机制研究现状与展望[J/CD]. 中华肺部疾病杂志(电子版) , 2009, 2(2): 104-115. 2 文富强. 重视慢性阻塞性肺疾病的合并症[J/CD]. 中华肺部疾病杂志(电子版), 2013, 6(2): 99-102. 3 中华医学会呼吸病学分会制定的慢性阻塞性肺疾病学组. 慢性阻塞性肺疾病诊治指南(2013 修订版)[J]. 中华结核和呼吸杂志, 2013, 36(4): 255-264. 4 贾佳, 程德云. 慢性阻塞性肺疾病相关肺动脉高压发病机制[J]. 临床荟萃, 2016, 31(3): 345-348. 5 Lau EM, Tamura Y, Mcgoon MD, et al. The 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension: a practical chronicle of progress[J]. European Respiratory Journal, 2015, 46(4): 879-882. 6 Hoeper MM, Bogaard HJ, Condliffe R, et al. Definitions and diagnosis of pulmonary hypertension[J]. J Ameri Coll Cardi, 2013, 62(25): 42-50. 7 翟振国, 陈新旺, 王辰. ESC/ERS《肺动脉高压诊断和治疗指南》制定过程中的方法学及主要变化[J]. 中华医学杂志, 2016, 96(4): 315-317. 8 Minai OA, Chaouat A, Adnot S. Pulmonary hypertension in COPD: epidemiology, significance, and management: pulmonary vascular disease: the global perspective[J]. Chest, 2010, 137(6 Suppl): 39S-51S. 9 蔡柏蔷. 慢性阻塞性肺疾病合并肺动脉高压诊治的新认识[J]. 中华结核和呼吸杂志, 2009, 32(4): 245-247. 10 吴刚, 白冲. COPD合并肺动脉高压诊治分析[J]. 临床肺科杂志, 2013, 18(11): 1950-1951. 11 谢万木, 黄可, 张泽宇, 等. ESC/ERS《肺动脉高压诊断和治疗指南》解读之定义与分类[J]. 中华医学杂志, 2016, 96(10):827-829. 12 Subias PE. Comments on the 2015 ESC/ERS Guidelines for the diagnosis and treatment of 10 pulmonary hypertension[J]. Revista Espaola De Cardiología, 2016, 69(2): 102-108. 13 Held M, Jany BH. Pulmonary hypertension in COPD[J]. Respir Care, 2012, 58(8): 86-91. 14 贾恩霞, 王冬颖, 曹雪滨. 无创呼吸机治疗老年性慢性阻塞性肺疾病所致肺动脉高压的疗效观察[J]. 中西医结合心血管病电子杂志, 2015, 3(30): 19-20. 15 梁少红, 田峰, 冼慧仪, 等. 无创通气治疗重度慢性阻塞性肺病并肺动脉高压的探讨[J]. 当代医学, 2012, 18(15): 12-14. 16 葛南海, 蔡孝桢, 肖长长, 等. 夜间无创正压通气对重度-极重度慢性阻塞性肺疾病相关肺动脉高压的影响[J]. 中国现代药物应用, 2017, 11(1): 49-51. 17 王同生, 毛毅敏, 孙瑜霞, 等. 慢性阻塞性肺疾病合并肺动脉高压的临床特征及高危因素[J]. 中华内科杂志, 2015, 54(12): 2163-2166. 18 李仰瑞, 熊伟, 赵云峰. 无创正压通气对老年COPD相关肺动脉高压患者的治疗作用[J]. 成都医学院学报, 2013, 8(4): 393-396. (本文编辑:张大春) 沈奕播,聂洪玉,孙楷,等. 无创正压通气对慢性阻塞性肺疾病合并肺动脉高压患者疗效分析[J/CD]. 中华肺部疾病杂志(电子版), 2017, 10(3): 281-285. Efficacy of noninvasive positive pressure ventilation in patients with chronic obstructive pulmonary disease complicated with pulmonary hypertension ShenYibo1,NieHongyu1,SunKai1,XuDonglan1,XiaoLiang1,MiuJuan1,HuMingdong2. 1DepartmentofRespiration,theFourthPeople′sHospitalofZigong,Zigong643000,China;2DepartmentofRespiratoryMedicine,IntensiveCareUnit,InstituteofRespiratoryDisease,XinQiaoHospital,ThirdMilitaryMedicalUniversity,Chongqing400037,China ShenYibo,Emil:shenyibo0709@163.com Objective To investigate the therapeutic effect of noninvasive positive pressure ventilation on chronic obstructive pulmonary disease (COPD) complicated with pulmonary hypertension (PH). Method Patients admitted to hospital from October 2014 to January 2016 were treated with stable COPD and pulmonary hypertension, and sPAP was measured by echocardiography in all patients (>40 mmHg). 136 patients, including 121 males and 15 females, with an average age of (60.3±11.3)years, were randomly divided into noninvasive positive pressure ventilation (NPPV) group and conventional treatment group. The FEV1/predictive value, oxygenation index, PCO2, sPAP, BNP were compared between the two groups before and after treatment, and the correlation between sPAP and the oxygenation index, PCO2, BNP and FEV1/predictive value were analyzed. Result ①There was significantly improved between the NPPV group after treatment and NPPV group before treatment and the conventional group after treatment in the oxygenation index, PCO2, BNP (P<0.05), but FEV1/predicted value, sPAP no statistical difference (P>0.05). There was no significant difference between the two groups before and after treatment in conventional group (P>0.05); ②According to the values of sPAP were divided into A group (40 mmHg Noninvasive positive pressure ventilation; Chronic obstructive pulmonary disease; Pulmonary hypertension; sPAP 10.3877/cma.j.issn.1674-6902.2017.03.008 国家卫生部卫生行业科研专项项目(201002012) 自贡市科技局课题(2014ZC08) 643000 四川,自贡市第四人民医院呼吸科1400037 重庆,第三军医大学新桥医院呼吸内科·重症医学科2 沈奕播,Emil:shenyibo0709@163.com R563 A 2017-03-06)

