高流量吸氧在慢性阻塞性肺疾病合并呼吸衰竭患者中的临床价值
陈玺 王蔚 李江华 李鹏飞 张鹏 周健 王耀丽
高流量吸氧在慢性阻塞性肺疾病合并呼吸衰竭患者中的临床价值
陈玺1王蔚2李江华2李鹏飞2张鹏2周健2王耀丽2
目的观察慢性阻塞性肺疾病急性加重期(AECOPD)合并呼吸衰竭接受有创机械通气患者采用两种序贯脱机方式(无创正压通气与无创正压通气联合高流量吸氧组)的临床疗效。方法将48例60岁以上COPD急性加重期给予有创机械通气的患者,随机分为A组(无创正压通气序贯组)25例和B组(无创正压通气联合高流量吸氧序贯组)23例。两组均给予常规基础治疗。每日对两组患者进行SBT试验联合科室治疗小组根据临床经验评估撤机。撤机后A组给予无创正压通气序贯治疗,B组给予无创正压通气联合高流量吸氧序贯治疗。记录患者一般资料和临床资料(年龄、性别、APACHEⅡ评分、基础疾病数量、SOFA评分),两组序贯治疗方式在拔管后4、8、12、24、48 h患者的生命体征及血气指标(心率、呼吸、收缩压、氧分压、二氧化碳分压),预后指标(有创正压通气使用时间、48 h内再插管率、48 h后再插管率、ICU住院时间、28 d和90 d病死率)。结果两组患者人口学和临床资料,有创机械通气使用时间,48 h内、48 h后再插管率,28 d及90 d病死率P值>0.05,没有统计学差异。B组ICU住院时间低于A组,P值<0.05,有统计学差异。结论无创正压通气联合高流量吸氧序贯治疗,缩短了ICU住院时间。
急性加重期,肺疾病,慢性阻塞性; 机械通气; 序贯治疗; 高流量吸氧
无创正压通气(noninvasive positive pressure ventilation, NIPPV)作为慢性阻塞性肺病急性加重期(acute exacerbation of chronic obstructive pulmonary disease, AECOPD)合并呼吸衰竭经有创机械通气后,常用的有创-无创序贯脱机方式。其可促进COPD患者早期康复,提高生活质量,降低病死率[1]。但无创正压通气疗效受意识状态、酸中毒、是否合并感染、脏器功能损害等多因素影响[2-3]。近年来,新型的高流量吸氧以其有效的温化湿化、准确的吸氧浓度调节、与患者自主呼吸大致相等的高流速、提供低水平的气道正压、改善通气功能等优点[4],在COPD急性期患者中得到越来越多的应用。我们回顾性分析了大坪医院ICU对AECOPD行气管插管有创机械通气拔管后的48例老年患者采取不同的序贯治疗方式,及治疗效果,现报道如下。
资料与方法
一、研究对象
2015年1月至2016年1月入住大坪医院ICU的60岁以上COPD急性加重且需要有创机械通气患者48例,其中男性27例,女性21例,平均年龄(67.46±10.28)岁。随机分成两组,A组(无创正压通气)25例、B组(无创正压通气联合高流量吸氧)23例,两组患者诊断符合中华医学会呼吸病分会2007年拟定的《慢性阻塞性肺疾病诊治指南》诊断标准[5],气管插管有创机械通气指征:①呼吸困难,呼吸频率大于35次/min;②意识障碍,呼吸抑制或停止;③严重低氧血症,PaO2<60 mmHg或PaO2/FiO2<200;④严重呼吸性酸中毒,pH<7.25或高碳酸血症;⑤严重心血管系统并发症(低血压等)。排除转入ICU前已插管超过24 h,气管插管时间大于1周,2周内行了气管切开,2周内死亡的患者。
二、操作方法
所有患者均进行了心电监护,插管后立即留取痰培养,早期根据医疗组组长意见给予经验性使用抗生素,待痰培养细菌结果回后调整抗生素,调整血容量,解痉、平喘,心肺功能支持,营养支持,加强气道管理,根据痰液性状定期留取痰培养送检,适当镇痛镇静,维持电解质和内环境的稳定。两组患者均每日进行评估是否脱机,其指征包括:①导致病情急性加重行气管插管有创机械通气的病因是否好转或去除;②意识清醒,配合;③血流动力学相对稳定或较低剂量的血管活性药物;④自主呼吸及咳痰力量可。⑤氧合指数改善,FiO2<0.5,PEEP<5 cmH2O,PaO2/FiO2大于200。在以上条件下,根据SBT实验及医疗组组长临床经验相结合的情况下,做出是否拔管的决定。A组患者拔除气管插管后遂给予无创正压通气;B组患者拔除气管插管后给予间断无创正压通气,间断采用予新西兰费雪派克公司生产的高流量湿化氧疗系统(AIRVO2),进行高流量吸氧(我们常在气管插管拔出后的前24h内给予各2h交替辅助治疗的方式,根据患者的需求酌情增减时间)。两组患者均给予鼓励及辅助咳痰。若再出现有创机械通气指征则给予再次气管插管有创机械通气。
三、监测指标
观察两组序贯治疗方式4、8、12、24、48 h患者心率(HR)、呼吸(R)、收缩压(SBP)、氧分压(PaO2)、二氧化碳分压(PaCO2);48 h内再插管率、48 h后再插管率、ICU住院时间、28 d及90 d死亡率。
四、统计学方法
结 果
一、一般资料
两组患者年龄、男性比例、APACHEⅡ评分、基础疾病数量、SOFA评分差异(P>0.05),无统计学意义,见表1。

表1 患者人口学和临床资料
注:A组表示无创正压通气序贯组;B组表示无创正压通气联合高流量吸氧序贯组;P表示A组与B组相比(P<0.05有统计学意义)

表2 两组不同时间点各生命体征及血气指标
注:A组表示无创正压通气序贯组;B组表示无创正压通气联合高流量吸氧序贯组;P值表示A组与B组相比(P<0.05有统计学意义)
二、拔管后两组不同时间点各生命体征及血气指标比较
A组和B组拔管后4、8、12、24、48 h在PaO2、PaCO2差异(均P>0.05)无统计学意义,B组HR在拔管后12、24、48 h较A组低(均P<0.05),B组R、SBP在拔管后24 h较A组高(均P<0.05),有统计学意义,见表2。
三、预后指标
A组较B组ICU住院时间长,两组分别为13.5±1.5、10.2±1.3,P<0.05,有统计学意义;两组在有创机械通气使用时间、48 h内及48 h后再插管率, 28 d及90 d死亡率,P>0.05无统计学意义,见表3。
讨 论
随着我国乃至世界人口老龄化格局的出现, COPD已成为威胁老年人身体健康较常见的疾病之一。COPD是一种以不完全可逆的气流受限为特征的疾病,病情反复发展,肺功能进行性减退[6]。AECOPD是指病情急性恶化,在此基础上合并急性呼吸衰竭,其病死率可高达50%[7]。当患者出现意识障碍,无自主咳痰能力等紧急情况时,及时气管插管,有创机械通气替代患者呼吸肌做功,降低呼吸肌氧耗,防止多器官功能障碍综合征(multiple organ dysfunction syndrome, MODS)[8-9],是改善患者呼吸衰竭,挽救患者生命有效的方法。但有创机械通气需要气管内插管,具有患者不耐受、容易引起下呼吸道感染和呼吸机相关性肺炎(ventilator associated pneumonia, VAP)等缺点,致使病情反复,有创机械通气时间延长,撤机困难,卧床时间延长,再加之镇静剂的使用等,增加了COPD患者获得性肌无力的风险及致残率。
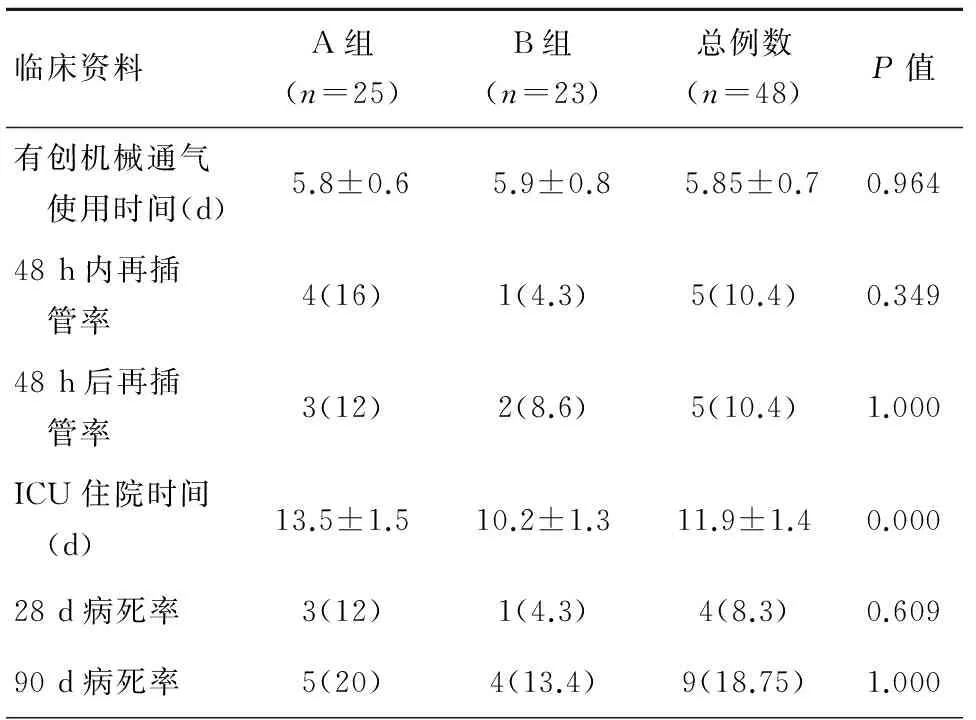
表3 预后指标[n(%)]
无创正压通气具有无创、并发症少等优点已在临床上使用广泛。常用的无创模式BIPAP提供双水平压力,帮助COPD患者克服气道阻力,改善通气,对抗内源性PEEP,减轻呼吸肌疲劳,纠正低氧及CO2潴留[10]。特别是近年来临床医师常使用的有创-无创序贯脱机方式,在肺部感染控制窗的AECOPD患者中取得了较好效果,缩短了有创机械通气时间,降低了再插管率及VAP的发生率[11]。但无创正压通气具有胃胀气,面部皮肤压迫部位缺血坏死,误吸风险高,深部痰液不易引流等缺点[12],以及依从性相对较差,且易受到年龄、文化程度、医护人员的耐心指导等因素影响[13],常常导致有创-无创序贯治疗失败。
新型高流速湿化氧疗有别于传统的低流速氧疗,具有稳定的加温湿化、稀释痰液促进痰液引流,患者耐受好,依从性高等优点,近年在临床上已广泛应用。Sreenan等[14]研究发现,高流速正压氧疗技术应用鼻导管吸氧将氧流量调至1~2 L/min时,即可产生正压通气作用;当鼻导管吸氧流量达8 L/min时,产生的正压值约为0.490 kPa(5 cmH2O)。应用高流速正压氧疗技术可以保证患者在自主呼吸状态下维持有效气道压,促进CO2的排出,防止肺泡萎陷,促进肺复张,从而降低气道阻力,减少呼吸做功,缓解呼吸肌疲劳,改善患者通气[15-16]。
本研究将有创机械通气拔管后的患者随机分为两组,A组采取常规的有创-无创序贯治疗,取得了一定疗效。B组采用无创-高流量吸氧相结合交替治疗的方式,即照顾了COPD患者刚拔管容易出现呼吸肌疲劳,可能需要无创正压通气相对高流量吸氧更高的压力支持,又考虑到了无创呼吸机患者依从性相对较差,深部痰液不易引流等缺点,加用了高流量吸氧协作克服无创正压通气的缺点。本研究发现,B组在48 h内及48 h后,再插管率相对A组低,虽然均P>0.05,无统计学意义,这可能与我们样本量相对较少等有关,但仍然显示出了无创与高流量吸氧联用的一定优势,这与Maggiore等[17]的研究结果是一致的。从我们的研究中还发现,B组ICU住院时间较A组短,P<0.05,有统计学意义,这可能与高流量吸氧促进痰液稀释引流,减少VAP的发生率,病人耐受性好,心理作用等因素相关。两组的90 d死亡率无明显差异,笔者认为,这与老年COPD患者容易反复发作,合并其他基础疾病,各脏器功能等因素影响有关。
总之,无创正压通气联合高流量吸氧的序贯治疗方式,在临床上已显示出了较好的疗效,虽然本研究中B组较A组在气管插管机械通气后拔管的成功率,再插管率无明显差异,但ICU住院时间明显较短,由此可能减少了患者ICU综合征、ICU谵妄的发生,并减少了患者的住院费用,增强了患者痊愈的自信心等。本研究仅选择了60岁以上插管时间小于1周的48例COPD患者,笔者将在今后的工作中总结更多应用高流量吸氧的病例,观察疗效,为COPD患者服务。
1 曹秀丽, 罗勇. 无创正压通气治疗慢性阻塞性肺疾病急性加重并Ⅱ型呼吸衰竭的疗效分析[J]. 中国煤炭工业医学杂志, 2015, 18(6): 892-894.
2 Heindl W. Ventilation therapy for patients with COPD[J]. Wien Med Wochenschr, 2005, 155(56): 112-117.
3 Mathers CD, Loncar D. Projections of global mortality and burden of JMdisease from 2002 to 2030[J]. PLoS Med, 2006, 3(11):e442.
4 窦培红. 经鼻导管湿化高流量吸氧在呼吸衰竭患者中的应用[J]. 吉林医学, 2016, 37(9): 2371-2372.
5 中华医学会呼吸病学分会慢性阻塞性肺疾病学组, 慢性阻塞性肺疾病诊治指南(2007年修订版)[J]. 中华结核和呼吸杂志, 2007, 30(1): 10.
6 钱频, 钱桂生. 老年人慢性阻塞性肺疾病的诊断与治疗[J/CD]. 中华肺部疾病杂志(电子版), 2013, 6(2): 103-105.
7 Patil SP, Kfishnan JA, Leehtzin N, et al. In hospital mortality following acute exacerbations of chronic obstructive pulmonary disease[J]. Arch Intern Med, 2003, 163(6): 1180.
8 邱海波, 郭凤梅. 老年人呼吸衰竭的机械通气治疗[J]. 老年医学与保健, 2004, 10(1): 12-14.
9 李慧平, 张睢扬, 王英, 等. 慢性阻塞性肺疾病急性加重机械通气治疗后酸碱平衡状态及电解质的变化[J/CD]. 中华肺部疾病杂志(电子版), 2013, 6(3): 216-221.
10 曹志新, 王辰. 无创机械通气的应用范围及指针[J]. 中华结核和呼吸杂志, 2002, 25(3): 136-137.
11 王辰, 商鸣宇, 黄克武, 等. 有创与无创惯性机械通气治疗慢性阻塞性肺炎疾病所致严重呼吸衰竭的研究[J]. 中华结核和呼吸杂志, 2000, 23(4): 212-216.
12 钱利华. BIPAP无创呼吸机治疗慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭疗效观察[J]. 临床肺科杂志, 2013, 18(12): 2243-2244.
13 吴荣, 周文琴, 钱玉华, 等. 呼吸衰竭病人使用无创呼吸机依从性影响因素调查[J]. 护理研究, 2008, 22(2): 404-406.
14 Sreenan C, Lemke RP, Hudson-Mason A, et al. High-flow nasal cannulae in the management of apnea of prematurity:a comparison with conventional nasal continuous positive airway pressure[J]. Pediatrics, 2001, 107(5): 1081-1083.
15 Ward JJ. High-flow oxygen administration by nasal cannula for adult and perinatal patients[J]. Respir Care, 2013, 58(1): 98-122.
16 Patel A, Nouraei SAR. Transnasal humidified rapid-insufflation ventilatory exchange:a physiological method of increasing apnoea time in patients with difficult airways[J]. Anaesthesia, 2015, 70(3): 323-329.
17 Maggiore SM, Idone FA, Vaschetto R, et al. Nasal high-flow versus Venturi mask oxygen therapy after extubation:effects on oxygenation,comfort,and clinical outcome[J]. Am J Respir Crit Care Med, 2014, 190(3): 282-288.
(本文编辑:王亚南)
陈玺,王蔚,李江华,等. 高流量吸氧在慢性阻塞性肺疾病合并呼吸衰竭患者中的临床价值[J/CD]. 中华肺部疾病杂志(电子版), 2017, 10(3): 263-266.
Clinical value of high flow oxygen in AECOPD patients with respiratory failure
ChenXi1,WangWei2,LiJianghua2,LiPengfei2,ZhangPeng2,ZhouJian2,WangYaoli2.
1ICU,TheFirstPeopleHospitalofChongqingLiangjiangNewArea,Chongqing401121,China;2ICU,DapingHospital,ThirdMilitaryMedicalUniversity,Chongqing400042,China
WangYaoli,Email:wangylchen2005@aliyun.com
Objective To observe the clinical effect of the acute exacerbation of chronic obstructive pulmonary disease(AECOPD) patients complicated with respiratory failure after different Sequential off-line (noninvasive positive pressure ventilation and noninvasive positive pressure ventilation combined with high-flow oxygen group). Method 48 patients over 60 years old with AECOPD treated by invasive mechanical ventilation. Patients were divided into two groups at random: 25 cases of group A (Non-invasive positive pressure ventilation sequential group) and 23 cases of group B (Non-invasive positive pressure ventilation combined with high-flow oxygen sequential group). Two groups received conventional treatment. According to daily SBT results and clinic experience, treatment team evaluated weaning. Group A treated by noninvasive positive pressure ventilation sequential therapy after weaning, Group B treated by noninvasive positive pressure ventilation combined with high flow oxygen sequencing. General information, clinical manifestation (age, sex, APACHE Ⅱ score, underlying diseases, SOFA score), vital signs and blood gas index (heart rate, breath, systolic pressure, oxygen partial pressure, partial pressure of carbon dioxide) after extubation (4 h, 8 h, 12 h, 24 h and 48 h), prognostic index (invasive positive pressure ventilation time), reintubation rate within and after 48 hours, duration of ICU stay, 28-day and 90-day mortality) were observed and recorded. Results There was no significant statistical difference in demography, clinical data, the duration of Invasive mechanical ventilation, reintubation rate within and after 48 hours, 28-day and 90-day mortality between two groups (P>0.05). Group B had a shorter duration of ICU stay than group A (P<0.05), showing a statistical difference. Conclusion Noninvasive positive pressure ventilation combined with high-flow oxygen sequencing shortened the duration of ICU stay.
AECOPD; reintubation rate; Sequential therapy; High flow oxygen
10.3877/cma.j.issn.1674-6902.2017.03.004
国家自然科学青年基金项目(81200057) 军队十二五重点基金资助项目(BWS12J035)
401121 重庆,两江新区第一人民医院重症医学科1400042 重庆, 第三军医大学大坪医院重症医学科2
王耀丽,Email: wangylchen2005@aliyun.com
R563
A
2017-02-10)

