红细胞分布宽度与2型糖尿病相关并发症的关系研究
房万菊,魏 刚
红细胞分布宽度与2型糖尿病相关并发症的关系研究
房万菊1,魏 刚2
目的 探讨红细胞分布宽度(RDW)与2型糖尿病相关并发症的关系。方法 对296例2型糖尿病且合并增殖性视网膜病变者进行糖尿病肾病、糖尿病性神经病及外周动脉疾病进行回顾性调查分析,并对研究对象进行一般资料、生化指标和24 h动态血压检测,分析其相关并发症状况。结果 所有研究对象糖尿病肾病占57%,糖尿病性神经病占46%,外周动脉疾病占26%;RDW与糖尿病性神经病(P=0.086)和外周动脉性疾病不相关(P=0.187),与糖尿病肾病有关(P=0.003)。多因素Logistic回归分析显示RDW(OR=1.45,95%CI 1.25~2.55)、肾小球滤过率(OR=1.17,95%CI1.05~1.21)、红细胞沉降率(OR=1.16,95%CI1.08~2.07)和夜间收缩压(OR=1.35,95%CI 1.23~2.16)是糖尿病肾病独立的危险因素。结论 RDW与2型糖尿病肾病相关,与糖尿病性神经病和外周动脉疾病可能不相关。
2型糖尿病;红细胞分布宽度;糖尿病肾病;糖尿病性神经病;外周动脉疾病
红细胞分布宽度(red cell distribution width,RDW)是反映红细胞变异性的指标,有研究发现RDW与心血管疾病病人的氧化应激和慢性炎性状态有关[1],而氧化应激和血管炎症是糖尿病的重要特征,且这种状态能加速动脉粥样硬化和增加心血管疾病的发病率和死亡率。Tsuboi等[2]经过平均3.9年的随访研究发现,RDW过高可增加糖尿病病人死亡率;也有研究发现较高水平RDW与心肌梗死、心力衰竭、中风和肾脏疾病有关[3]。RDW与2型糖尿病病人肾脏疾病、外周动脉疾病和周围神经疾病的研究较少。本研究分析2型糖尿病合并增殖性视网膜病变病人RDW水平与糖尿病肾病、糖尿病性神经病和外周动脉疾病的关系,为2型糖尿病病人早期靶器官损害的检测提供依据。
1 资料与方法
1.1 研究对象 选取2013年10月—2014年5月在天津市滨海新区大港中医医院收治的2型糖尿病合并增殖性视网膜病变病人进行回顾分析。选择合并增殖性视网膜病变病人是由于此类病人经历较长时间的慢性高血糖状态,能较好探究糖尿病相关并发症。糖尿病的诊断标准采用1999年WHO规定的标准。排除标准:自身免疫性疾病者;持续性尿路感染者;尿白蛋白正常但出现肾功能损害者(肾小球滤过率<60 mL/min)。所有研究对象均签署知情同意书。
1.2 研究方法
1.2.1 一般资料收集 包括年龄、性别、身高、体重、体质指数(BMI)、腰围指数、2型糖尿病病程、吸烟史、患病史、用药情况及诊时血压。
1.2.2 相关指标检测 抽取清晨空腹静脉血,采用高效液相色谱法检测糖化血红蛋白(HbA1c);空腹血糖(FBG)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、肝功能、超敏反应蛋白(hs-CRP)、总蛋白和微蛋白值、血清尿酸、血清胰岛素水平及全血细胞计数采用酶法,肾小球滤过率(eGFR)用MDRD公式计算[4]。采用震动感觉阈值(VPT)评估病人周围神经病变(DPN)[5-6],VPT≥25 V表示存在周围神经病变;踝臂指数(ABI)作为评估病人的周围动脉疾病的指标,ABI<0.9为周围动脉疾病组[7],0.90~1.29为参考组,>1.3为动脉钙化组(从分析中排除)[8];尿微量白蛋白(免疫比浊法)(男性≥2.5 mg/mmol,女性≥3.5 mg/mmol)评估糖尿病肾病。
1.2.3 动态血压监测 所有病人采用TONOPORTV仪器进行24 h动态血压检测,计算白天和夜间的平均收缩压(SBP)、舒张压(DBP)、动脉压(MAP)及脉压,将夜间平均动脉压下降值少于10%为非杓形组,大于等于10%为杓形组。

2 结 果
2.1 研究对象一般资料 296例研究对象,男172例,女124例,年龄64.8岁±9.8岁,糖尿病病史10年~25年。详见表1。
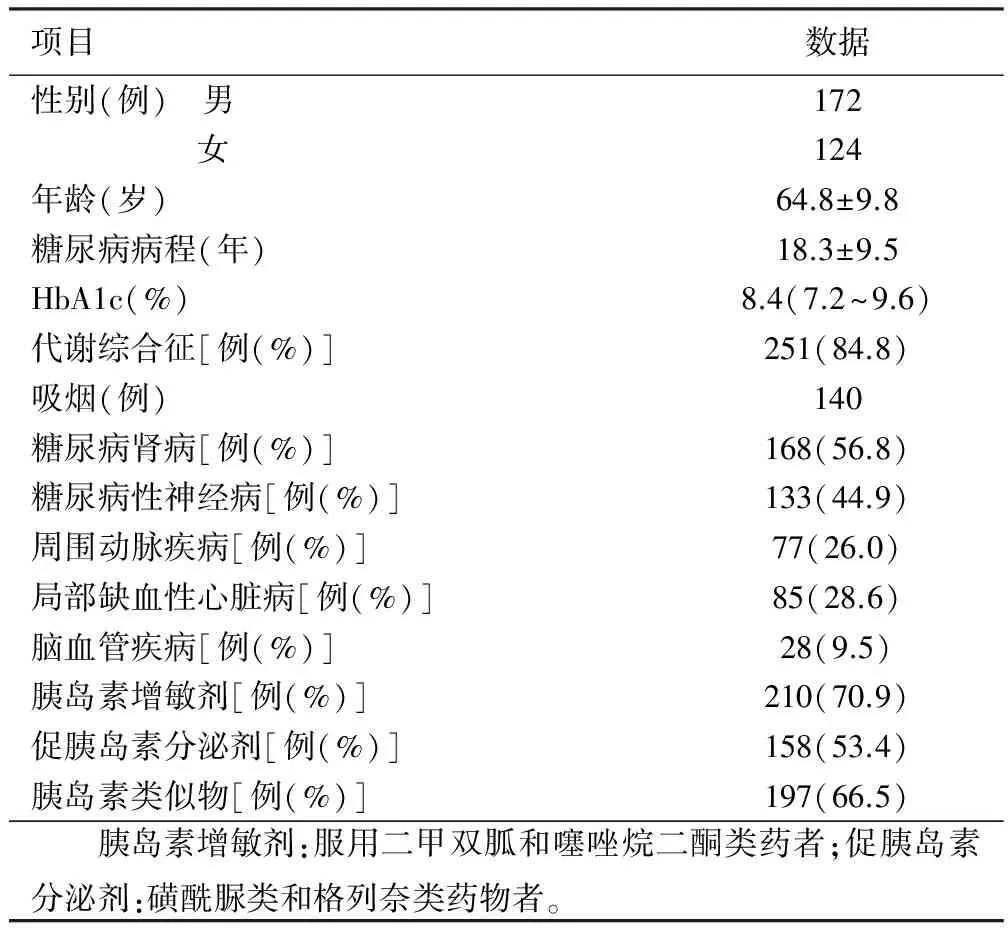
表1 研究对象的一般特征
2.2 RDW与糖尿病相关并发症的单因素分析 所有研究对象中,糖尿病肾病占56.8%,糖尿病性神经病占44.9%,周围动脉疾病占26.0%。单因素分析发现RDW与糖尿病性神经病(P=0.086)和周围动脉疾病无相关性(P=0.187),而糖尿病肾病组与非肾病组RDW(13.2±0.9 vs 13.5±0.8)差异有统计学意义(P=0.003);糖尿病肾病组与非糖尿病肾病组在代谢综合征状态、体重指数、腰围指数、血糖控制水平、药物服用间差异无统计学意义(P>0.05)。生化指标比较发现,两组病人hs-CRP、TC、LDL-C、HDL-C、HbA1c、胰岛素抵抗状态及空腹血糖之间差异无统计学意义(P>0.05)。
糖尿病肾病组比非肾病组有更高的白细胞计数(P=0.0001)、红细胞沉降速率(P<0.001)、TG(P<0.001)、血小板计数(P=0.004)、RDW(P=0.003)和尿酸水平(P<0.001);24 h动态血压监测结果发现,白天和夜间糖尿病肾病组比非肾病组有较高的收缩压(P<0.001,P<0.001)、舒张压(P=0.001,P<0.001)和脉压水平(P=0.033,P=0.017),且糖尿病肾病组有较低的血红蛋白水平(P<0.001)和肾小球滤过率(P<0.001)。详见表2。

表2 糖尿病肾病组与非肾病组间各项指标比较
2.3 RDW与糖尿病肾病的多因素Logistic回归分析 以是否为糖尿病肾病为因变量,以年龄、性别等一般资料,生化指标及动态血压检测指标为自变量进行多因素Logistic回归分析,结果发现RDW(OR=1.45,95%CI 1.25~2.55)、肾小球率过滤(OR=1.17,95%CI1.05~1.21)、红细胞沉降率(OR=1.16,95%CI1.08~2.07)和夜间收缩压(OR=1.35,95%CI1.23~2.16)是糖尿病肾病独立的危险因素。详见表3。

表3 糖尿病肾病多因素Logistic回归分析结果
3 讨 论
糖尿病是一组以高血糖为特征的内分泌代谢异常疾病,其病情进展较为缓慢,发病时不仅存在糖代谢与脂质代谢紊乱,且伴随血液流变学、分子机制及炎症因子变化;血液流变学改变主要由于高血糖引起,而高血糖主要由于胰岛素分泌缺陷或其生物效应降低,或两者兼有所致。
本研究发现糖尿病肾病病人有较高的RDW水平,可能原因为高水平RDW是肾小球滤过功能变化的标志。糖尿病的高血糖环境造成高渗环境,红细胞在高渗环境中,形态大小发生改变,其黏度升高,变形能力减小,另外高渗环境使红细胞发生破裂[9]。有研究发现糖尿病病人红细胞变形能力丧失,且在糖尿病肾病中更为显著,变形能力丧失进一步增加红细胞脆性,且RDW升高也降低红细胞本身的变形能力[10]。有研究还发现糖尿病肾病与红细胞破裂有关,红细胞破裂使得RDW增大[11-12],同时也增加血液外周阻力。红细胞通过肾脏血管速度降低,这增加肾小球滤过负荷,而肾小球滤过功能障碍容易引起肾性高血压,进一步增加对肾功能的损害[13-14]。红细胞变形能力丧失导致血管微循环障碍和微血栓的形成,而这两个因素不仅在糖尿病肾病进展过程中起着一定的作用,与视网膜病变和周围神经病变有关。可能由于升高的肾小球内压和红细胞变形能力的丧失共同导致红细胞破裂,从而使得红细胞RDW升高。
本研究发现RDW独立于胰岛素抵抗、代谢综合征、24 h血压及相关治疗措施,是糖尿病引起的肾功能损害的危险因素,本研究进一步确认和扩大RDW与肾功能损害间的关系。发现RDW与糖尿病引起的周围神经病变和外周血管疾病不相关,这可能是由于微血管并发症在糖尿病人群中病理生理上的差异。
本研究存在局限:样本量较小,可能一定程度上影响RDW与糖尿病周围神经病和外周血管疾病的关系,需要更大的样本量做进一步研究;其次,本研究是一个横断面研究,因果关系确定有一定局限,但本研究在分析时控制可能潜在的混杂因素,这也是本研究的一个特点。
综上所述,本研究发现RDW与2型糖尿病肾病相关,与糖尿病性神经病和外周动脉疾病可能不相关,具体机制还需进一步研究。
[1] Semba RD,Patel KV,Ferrucci L,et al.Serum antioxidants and infl ammation predict red cell distribution width in older women:the Women’s Health and Aging Study I[J].Clin Nutr,2010,29:600-604.
[2] Tsuboi S,Miyauchi K,Kasai T,et al.Impact of red blood cell distribution width on long-term mortality in diabetic patients after percutaneous coronary intervention[J].Circ J,2013,77:456-461.
[3] Malandrino N,Wu WC,Taveira TH,et al.Association between red blood cell distribution width and macrovascular and microvascular complications in diabetes[J].Diabetologia,2012,55:226-235.
[4] National Kidney Foundation.Calculator for Healthcare Professionals[EB/OL].http:// www.kidney.org/professionals/kdoqi/gfr_calculator.com
[5] Kärvestedt L,Mårtensson E,Grill V,et al.Peripheral sensory neuropathy associates with micro or macroangiopathy results from a population-based study of type 2 diabetic patients in Sweden[J].Diabetes Care,2009,32:317-322.
[6] Nasseri K,Strijers RL,Dekhuijzen LS,et al.Reproduc-ibility of different methods for diagnosing and monitoring diabetic neuropathy[J].Electromyogr Clin Neurophysiol,1998,38:295-299.
[7] Klein S,Hage JJ.Measurement,calculation,and normal range of the ankle-arm index:a bibliometric analysis and recommendation for standardization[J].Ann Vasc Surg,2006,20:282-292.
[8] Papanas N,Symeonidis G,Mavridis G,et al.Ankle-brachial index:a surrogate marker of microvascular complications in type 2 diabetes mellitus?[J].Int Angiol,2007,26:253-257.
[9] 刘洪.糖尿病肾病血液流变学的研究[J].现代医药卫生,2012,29(11):952-953.
[10] Shin S,Ku YH,Ho JX,et al.Progressive impairment of erythrocyte deformability as indicator of microangiopathy in type 2 diabetes mellitus[J].Clin Hemorheol Microcirc,2007(3):253-261.
[11] Banno S,Ito Y,Tanaka C,et al.Quantification of red blood cell fragmentation by the automated hematology analyzer XE-2100 in patients with living donor liver transplantation[J].Clin Lab Haematol,2005(5):292-296.
[12] Bessman JD.Red blood cell fragmentation,improved detection and identification of causes[J].Am J Clin Pathol,1998,90:268-273.
[13] Lewko B,Stepinski J.Hyperglycemia and mechanical stress:targeting the renal podocyte[J].J Cell Physiol,2009,(2):288-295.
[14] Gnudi L,Thomas SM,Viberti G.Mechanical forces in diabetic kidney disease:a trigger for impaired glucose metabolism[J].J Am Soc Nephrol,2007,18(8):2226-2232.
(本文编辑薛妮)
天津市滨海新区卫生和计划生育委员会(No.2015bwky021)
1.天津市滨海新区大港中医医院(天津 300270);2.天津市滨海新区大港医院
魏刚,E-mail:kff320@163.com
信息:房万菊,魏刚.红细胞分布宽度与2型糖尿病相关并发症的关系研究[J].中西医结合心脑血管病杂志,2017,15(11):1379-1382.
R587.1 R255.4
B
10.3969/j.issn.1672-1349.2017.11.028
1672-1349(2017)11-1379-04
2016-08-12)

