同型半胱氨酸(Hcy)与血清胱抑素C(CysC)及尿微量清蛋白(U-mALB)联合检测对高血压早期肾损伤的诊断价值
迟新栋,马 丽,何 佳,甘庆雷,李 鹏
(1.新疆医科大学附属中医医院 高血压科,新疆 乌鲁木齐830000;2.新疆医科大学附属中医医院 心内一科,新疆 乌鲁木齐830000)
同型半胱氨酸(Hcy)与血清胱抑素C(CysC)及尿微量清蛋白(U-mALB)联合检测对高血压早期肾损伤的诊断价值
迟新栋1,马 丽1,何 佳1,甘庆雷1,李 鹏2
(1.新疆医科大学附属中医医院 高血压科,新疆 乌鲁木齐830000;2.新疆医科大学附属中医医院 心内一科,新疆 乌鲁木齐830000)
目的 探讨同型半胱氨酸(Hcy)、胱抑素(CysC)、尿微量白蛋白(U-mALB)联合检测对高血压早期肾损伤诊断意义。方法 选取2012年6月至2014年6月来我院治疗的160例高血压患者为观察组,另选取160例正常健康人为对照组,检测血清Hcy、CysC、U-mALB水平,分析Hcy、CysC、U-mALB联合检测对高血压早期肾损伤的诊断意义。结果 高血压患者血清Hcy、CysC、U-mALB水平均显著高于对照组(P<0.05),血清中Hcy、CysC、U-mALB单项检测对高血压患者的敏感性:Hcy(75.63%)>U-mALB(66.25%)> CysC(60.63%),Hcy+ CysC + U-mALB联合检测(任一项阳性)敏感性为:89.38%,高血压患者血清中Hcy与CysC、U-mALB表达水平有相关性((P<0.05)。结论 血清Hcy、CysC、U-mALB可作为高血压早期肾损伤的诊断指标,联合检测有助于早期发现肾损伤。
肾损伤;高血压;Hcy;CysC;U-mALB
(ChinJLabDiagn,2017,21:0939)
高血压为临床常见心血管疾病,血压持续升高可导致肾、脑、心等器官病变,肾脏本身用于过滤体内毒素,同时防止蛋白、血细胞等物质漏出血管,高血压使血管内压力增高,使蛋白漏出,蛋白漏出破坏肾脏的滤网系统,造成恶性循环[1,2]。临床肾功能指标为血肌酐与尿素氮,但当肾脏出现病理结果时,已处于严重肾损伤,所以高血压肾损伤的早期诊断具有重要意义。尿微量白蛋白U-mALB作为早期诊断肾损伤指标在临床得到广泛应用,血清胱抑素CysC可反映肾小球滤过率,肾小球损伤时同型半胱氨酸Hcy水平升高,随病情程度加重而水平增加[3,4]。本文探讨同型半胱氨酸(Hcy)、胱抑素(CysC)、尿微量白蛋白(U-mALB)联合检测对高血压早期肾损伤诊断意义。
1 资料与方法
1.1 临床资料 选取2012年6月至2014年6月来我院治疗的160例高血压患者为研究对象,按2010年《中华高血压防治指南》标准[5],所有患者均确诊为高血压。其中男86例,女74例,44-76岁,平均年龄(53.61±6.19)岁。另选取160例正常健康人为对照组,其中男82例,女76例,年龄45-76岁,平均年龄(54.18±5.74)岁。两组受试者性别、年龄差异比较无统计学意义,具有可比性。
1.2 排除标准 糖尿病者;糖尿病肾病者;恶性肿瘤者;严重免疫系统性疾病者;严重心脑血管疾病者;贫血者等。
1.3 血清Hcy、CysC、U-mALB指标检测方法 所有受检者尿液采取新鲜晨尿(作蛋白定性),早晨空腹用肝素抗凝管抽取静脉血5 ml,离心取血清,BECKMAN COULTER AU5800型全自动生化分析仪检测Hcy、CysC、U-mALB水平,采用循环酶法检测Hcy水平(试剂及标准品购自四川迈克生物科技股份有限公司),免疫比浊法检测CysC(试剂及标准品购自四川迈克生物科技股份有限公司)、U-mALB(试剂及标准品购自英国 RANDOX Laboratorier 有限公司)。阳性标准:Hcy>15.00 μmol/L,CysC>1.09 mg/L,U-mALB≥30.00 mg/L;Hcy+CysC+U-mALB联合检测时,上述任一标准为阳性,即视检测结果为阳性。 南京森贝伽生物科技有限公司 南京森贝伽生物科技有限公司 南京森贝伽生物科技有限公司 南京森贝伽生物科技有限公司南京森贝伽生物科技有限公司。
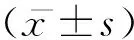
2 结果
2.1 两组患者血清中Hcy、CysC、U-mALB表达水平比较 由表1可知,高血压组患者血清中Hcy、CysC、U-mALB表达水平明显高于对照组,比较差异均有统计学意义(P<0.05)。
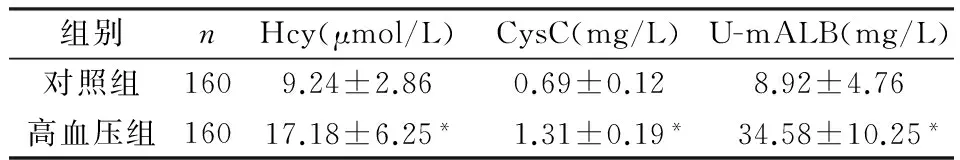
表1 两组血清中Hcy、CysC、U-mALB表达水平及异常检出率比较
注:与对照组比较,*P<0.05
2.2 高血压组各项指标敏感性及特异性比较 血清中Hcy、CysC、U-mALB单项检测对高血压患者的敏感性:Hcy(75.63%)>U-mALB(66.25%)> CysC(60.63%),但Hcy对高血压的特异性低于U-mALB、CysC。Hcy+ CysC + U-mALB联合检测(任一项阳性)敏感性为:89.38%,特异性为99.38%,Hcy+ CysC + U-mALB(同时阳性)敏感性为:56.87%,特异性为100.0%,见表2。
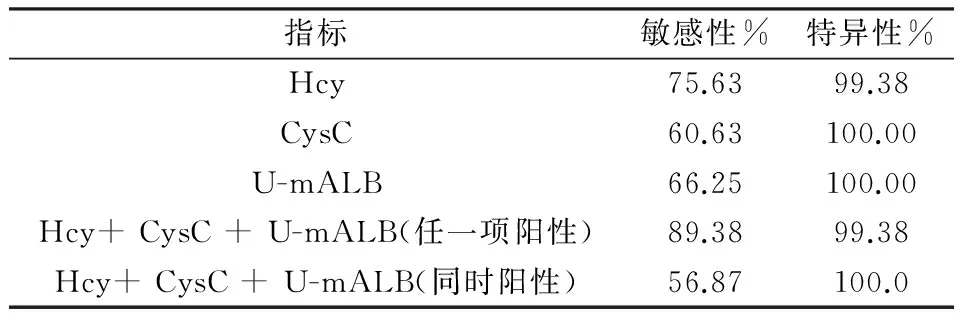
表2 高血压组各项指标敏感性及特异性比较
2.3 高血压患者血清中Hcy与CysC、U-mALB表达水平的相关性分析 对高血压患者血清中Hcy与CysC、U-mALB表达水平进行相关性分析,发现Hcy与CysC、U-mALB均呈正相关关系,Hcy与CysC:r=0.674,P<0.05;Hcy与U-mALB:r=0.758,P<0.05;CysC与U-mALB:r=0.612,P<0.05,见表3。

表3 高血压患者血清中Hcy与CysC、U-mALB表达水平的相关性分析
3 讨论
肾功能检查常用尿液显微镜、化学及血液的某些化学检查等指标来衡量肾功变化,常用检测项目有:尿比重、尿沉渣镜检、肌酐、尿素氮、非蛋白氮定量及酚红排泄实验等,常规肾功能检查相对敏感性较低,对于肾脏早期的损伤灵敏度较差[6,7],因此,高灵敏度及特异性指标对于检测早期肾损伤具有重要意义。本文探讨同型半胱氨酸(Hcy)、胱抑素(CysC)、尿微量白蛋白(U-mALB)联合检测对高血压早期肾损伤诊断意义。
血压持续性增高(20.0/13 Kpa,150/100 mmHg以上)导致血管内压力升高,蛋白漏出,出现轻中度蛋白尿,早期血尿酸升高,尿β2-MG、NAG酶升高,尿浓缩-稀释功能障碍;血尿素氮、肌酐升高,肾小管功能损伤多先于肾小球功能损害[8,9]。正常情况下尿内白蛋白Alb水平含量很少,肾小球出现损伤时,蛋白质滤过屏障系统被破坏,通透性升高,尿中白蛋白水平排泄量增加,尿中U-mAlb是肾早期损伤敏感指标。CysC不受性别、年龄、炎症等影响,是反映肾小球滤过率标志物;血清内高半胱氨酸高水平是导致心血管疾病及中风重要因素,高血压患者血清高半胱氨酸高水平导致体内血管损伤程度升高,引发肾、脑、心并发症[10-12]。 本研究结果表明,高血压患者血清Hcy、CysC、U-mALB水平均显著高于对照组(P<0.05),血清中Hcy、CysC、U-mALB单项检测对高血压患者的敏感性:Hcy(75.63%)>U-mALB)66.25%)>CysC(60.63%),Hcy+ CysC+U-mALB联合检测(任一项阳性)敏感性为:89.38%,特异性为99.38%,Hcy+CysC + U-mALB(同时阳性)敏感性为:56.87%,特异性为100.0%。高血压患者血清中Hcy与CysC、U-mALB表达水平有相关性((P<0.05)。提示,高血压患者需定期进行尿U-mALB检查,有利于早期发现肾损伤,但尿U-mALB水平受机体内尿液稀释浓缩的影响,运动、蛋白质摄入等因素均可影响U-mALB排泄量,肾脏是CysC唯一代谢及滤过器官,肾小球轻微损害,血清CysC水平即增加,CysC的稳定性、敏感性及特异性较高,在肾功能早期损伤评价中有重要作用。本研究中联合检测Hcy、CysC、U-mALB在高血压早期肾损伤评估中可提高敏感性,提高了高血压患者早期肾损伤的检出率,有助于早期预防高血压患者并发肾损伤。
综上所述,血清Hcy、CysC、U-mALB可作为高血压早期肾损伤的诊断指标,联合检测有助于早期发现肾损伤。
[1]古国荣,曾康港,蔡菊红.血清胱抑素C在急性肾小球肾炎早期肾功能损害评估中的意义[J].临床和实验医学杂志,2011,10(6):407,409.
[2]全 晖,秦 进.胱抑素在糖尿病早期肾损伤检测中的价值评估[J].西部医学,2011,23(1):156.
[3]刘义明,凌 云,钟毓琼.高同型半胱氨酸血症与原发性高血压相关性探讨[J].河北医学,2010,16(8):949.
[4]王建华.同型半胱氨酸在原发性高血压患者中的检测意义研究[J].河北医学,2013,19(5):740.
[5]《中国高血压防治指南修订》委员会.中国高血压防治指南2010[J].中华心血管病杂志,2011,8:701.
[6]贾海琴,吕 进,谭 艳.血清胱抑素C对原发性高血压早期肾损伤的诊断价值[J].临床和实验医学杂志,2012,11(22):1783.
[7]Khosravi A,Gharipour M,Isfahani MA,et al.Perspective on the hospital incidence rate of deep venous coagulopathy:Clinical and biochemical diagnostic markers[J].Adv Biomed Res,2014,12:254.
[8]Joob B,Wiwanitkit V.Homocysteine and masked hypertension[J].Anadolu Kardiyol Derg,2014,10:5152.
[9]Jiang S,Pan M,Wu S,Venners SA,et al.Elevation in Total Homocysteine Levels in Chinese Patients With Essential Hypertension Treated With Antihypertensive Benazepril[J].Clin Appl Thromb Hemost,2014,1:30.
[10]杨忠臣.联合检测血清胱抑素C糖化血红蛋白和尿微量尿白蛋白/肌酐在2型糖尿病早期肾损伤诊断价值[J].实验与检验医学,2013,31(3):261.
[11]曾 虹.Hcy、CysC和hs-CRP联合检测在糖尿病肾病早期诊断中的应用价值[J].中国初级卫生保健,2014,28(3):112.
[12]徐 勇,彭启松.糖尿病肾病早期生化诊断研究[J].检验医学与临床,2013,10(24):3316.
Value of combined detection of serum Homocysteine (Hcy) and cystatin C (CysC) and urine micro albumin (U-mALB) for Diagnosis of early renal injury in hypertension
CHIXin-dong1,MALi1,HEJia1,etal.
(1.Hypertension,AffiliatedTraditionalChineseMedicalHospital,XinjiangMedicalUniversity,Urumqi830000,China;2.UrumqiXinjiang830000,China'sAffiliatedTCMHospital,XinjiangMedicalUniversity)
Objective To discussion the value of joint detection of serum homocysteine (Hcy),cystatin (CysC),microalbuminuria (U-mALB) for diagnosis of early renal injury in hypertension significance.Methods 160 cases of hypertensive patients were selected from June 2012 to June 2014 in our hospital for observation group,and the other 160 cases of normal healthy people were selected as the control group,serum Hcy,CysC,U-mALB level were texted,the sensitivity and specificity of combined detection Hcy,CysC,U-mALB for diagnosis of early renal injury in hypertension were analyzed.Results Hcy CysC,U-mALB in serum of patients with hypertension were significantly higher than those in control group(P <0.05),sensitivity of single detection in serum Hcy,CysC,U-mALB in patients with hypertension was:Hcy (75.63%)> U -mALB (66.25%)> CysC (60.63%),sensitivity of Hcy + CysC + U-mALB joint detection (any one of the positive) was 89.38%,Hcy and CysC,U-mALB expression levels in patients with essential hypertension were correlated ((P<0.05).Conclusion Serum Hcy,CysC,U-mALB can be used as diagnostic indicator of early hypertensive renal injury,combined detection of Hcy,CysC,U-mALB could help early detection of renal damage.
Kidney damage;hypertension;Hcy;CysC;U-mALB
国家自然科学基金(30960470)
1007-4287(2017)06-0939-03
R541.3
A
2016-08-21)

