根治性膀胱切除结合淋巴结扩大清扫术治疗浸润性膀胱癌的预后影响因素分析
周密 刘锋 王帅
根治性膀胱切除结合淋巴结扩大清扫术治疗浸润性膀胱癌的预后影响因素分析
周密 刘锋 王帅
目的 探讨根治性膀胱切除结合淋巴结扩大清扫术治疗浸润性膀胱癌的预后影响因素。方法 收集58例行根治性膀胱切除结合淋巴结扩大清扫术治疗的浸润性膀胱癌患者的临床资料,对影响患者的预后因素进行Cox比例风险回归模型分析。结果 Cox比例风险回归模型分析结果显示,TNM分期、病理分级、淋巴结是否转移、淋巴结密度是浸润性膀胱癌术后生存的独立影响因素(均P<0.01)。 结论 根治性膀胱切除结合淋巴结扩大清扫术治疗浸润性膀胱癌患者的预后较好,TNM分期、病理分级、淋巴结是否转移、淋巴结密度与患者预后有关。
根治性膀胱切除术 淋巴结清扫术 浸润性膀胱癌 预后 影响因素
【 Abstract】 Objective To explore the influencing factors related to prognosis of invasive bladder cancer following radical cystectomy combined with lymph node dissection. Methods The clinical data of 58 patients with invasive bladder cancer treated by radical cystectomy combined with lymph node dissection in our hospital from January 2004 to September 2011 were retrospectively reviewed.The prognosis of patients after treatment and the factors related to prognosis were analyzed by univariate and multivariate Cox regression model. Results Univariate and multivariate Cox regression analysis showed that TNM stage,pathologic grade,lymph node metastasis and lymph node density were independent prognostic factors for postoperative survival of patients with invasive bladder cancer (all P<0.01). Conclusion The prognosis of patients with invasive bladder cancer after radical cystectomy with lymph node dissection is correlated with TNM stage,pathological grade,lymph node metastasis and lymph node density.
【 Key words】 Radical cystectomy surgery Lymph node dissection surgery Invasive bladder Prognosis Influencing factors
近年来我国浸润性膀胱癌的发病率有增高趋势,目前该病的治疗首选根治性膀胱切除术,标准的根治性膀胱切除术包括淋巴结清扫。但是关于淋巴结清扫的范围存在争议,部分患者行根治性膀胱切除术时未行淋巴结清扫[1]。有研究表明浸润性膀胱癌患者的预后差异较大,其影响因素较多,如年龄、临床分期等[2]。笔者收集58例行根治性膀胱切除结合淋巴结扩大清扫术治疗的浸润性膀胱癌患者的临床资料,以探讨该术式对患者预后的影响因素。
1 资料和方法
1.1 一般资料 收集本院2004年1月至2011年9月收治的58例行根治性膀胱切除结合淋巴结扩大清扫术治疗的浸润性膀胱癌患者的临床资料,所有患者经泌尿系B超、CT、膀胱镜检查以及病理检查确诊为浸润性膀胱移行细胞癌。其中男45例,女13例;年龄33~89(66.4±8.1)岁;国际抗癌联盟(UICC)的TNM分期:T1期12例,T2期23例,T3期13例,T4期10例;WHO的病理分级:G2级11例,G3级47例;尿流改道方法:回肠膀胱术39例,输尿管皮肤造口术10例,回肠原位膀胱术9例;合并慢性疾病:无20例,1种29例,2种及以上9例;ASA:Ⅱ级31例,Ⅲ级27例。
1.2 方法
1.2.1 手术方法 先行双侧扩大淋巴结清扫术,清扫范围:上界是腹主动脉与下腔静脉肠系膜下动脉水平,下界是髂血管腹股沟处旋髂血管水平,内侧界是乙状结肠系膜,外侧界是生殖股神经;将清扫后的淋巴结送检病理。随后行根治性膀胱切除术。
1.2.2 观察指标 术后随访5年,定期行胸部X线片、盆腔CT、膀胱镜检查以及尿脱落细胞检查,并统计生存期。生存期起点为确诊浸润性膀胱癌之日,终点为病死或随访结束之日。
1.3 统计学处理 应用SPSS19.0统计软件。对可能影响预后的因素(年龄、性别、合并慢性疾病、肿瘤大小、肿瘤数目、TNM分期、病理分级、淋巴结是否转移、淋巴结密度)进行单因素Cox比例风险回归模型分析,其中P<0.05的因素再进行多因素Cox比例风险回归模型分析。
2 结果
2.1 一般情况 随访5年后,58例患者病死20例,死因均为膀胱癌。
2.2 单因素分析 经单因素Cox比例风险回归分析,结果显示年龄、TNM分期、病理分级、淋巴结是否转移、淋巴结密度与浸润性膀胱癌患者术后生存明显相关(RR=2.185~6.231,P<0.05),见表1~2。

表1 自变量赋值情况
2.3 多因素分析 将单因素分析结果P<0.05的因素纳入多因素Cox比例风险回归模型分析,结果显示TNM分期、病理分级、淋巴结是否转移、淋巴结密度是浸润性膀胱癌术后生存的独立影响因素(均P<0.01),见表3。
3 讨论
在我国,膀胱癌是最常见的泌尿系恶性肿瘤,移行细胞癌约占90%,其中25%的膀胱癌可进展成浸润性膀胱癌。目前临床上首选根治性膀胱切除术治疗浸润性膀胱癌,Nikapota等[3]研究表明,对于未出现远处转移的膀胱癌仅予膀胱癌根治术治疗,5年生存率为65.5%~74.3%。热合曼·衣明等[4]研究表明肌层浸润性膀胱移行细胞癌患者5年总生存率为52.9%,病死原因主要是原发肿瘤复发/血行转移。为了提高膀胱癌患者术后生存率、延长生存期,临床上开展了许多尝试如术前新辅助放化疗、术后辅助放化疗、术前淋巴结清扫等,但效果甚微。自上世纪中叶开始,临床上开始将盆腔区域淋巴结清扫归入标准的根治性膀胱切除术中,以预防淋巴结转移[5]。相关研究表明术前诊断未出现淋巴结转移的浸润性膀胱癌患者,术后发生淋巴结转移的概率约为25%,建议将根治性膀胱癌切除结合盆腔淋巴结清扫术作为浸润性膀胱癌治疗的标准术式[6]。
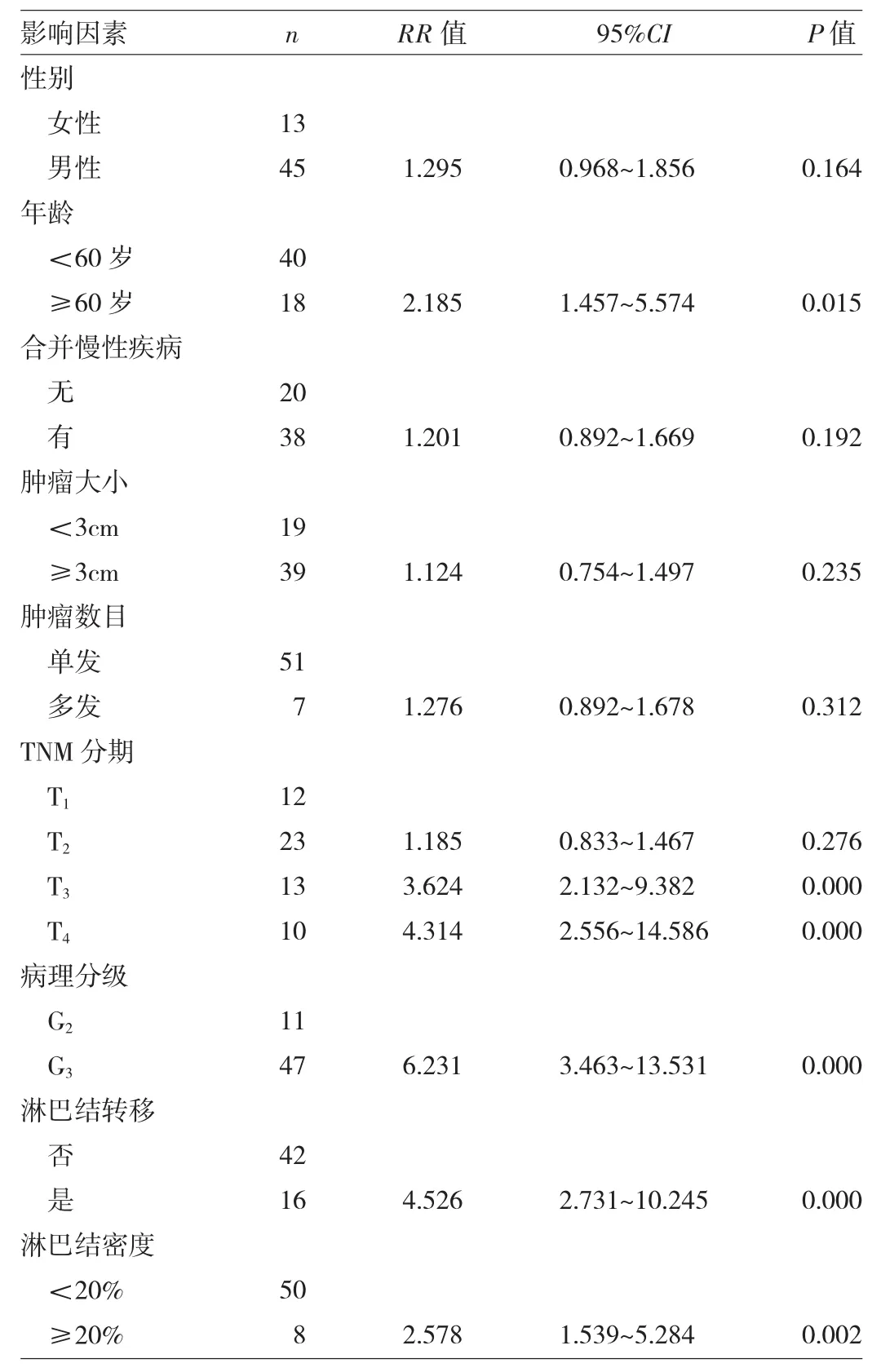
表2 术后生存单因素Cox比例风险回归模型分析
近年来深入研究发现,扩大淋巴结清扫范围有助于改善患者预后,原因在于帮助及早筛查并切除难以检测的微转移灶[7]。本研究进一步探讨根治性膀胱切除结合淋巴结扩大清扫术治疗浸润性膀胱癌患者的预后影响因素,结果显示TNM分期、病理分级、淋巴结是否转移、淋巴结密度均是浸润性膀胱癌术后生存的独立影响因素。病理分级G3级、TNM分期较高,则患者预后越差,与多数研究报道一致[8-9];考虑原因是随着病理分级、组织学分期的逐渐增高,膀胱癌细胞会表现出更明显的异型性、异质性。刘卫华等[10]研究结果表明,膀胱癌TNM分期可有效预测根治性膀胱切除术后创伤情况、尿动力学状况等。此外,本研究结果显示淋巴结转移、淋巴结密度高的患者,其预后越差。惠鹏宇等[11]研究结果表明肿瘤直径>5cm、多发肿瘤不利于5年癌特异性生存率,即肿瘤直径越大、病灶越多,膀胱部分切除术的疗效越差;因此对于这部分患者,建议选择根治性膀胱切除结合淋巴结扩大清扫术治疗。
综上所述,TNM分期、病理分级、淋巴结是否转移、淋巴结密度是影响根治性膀胱切除结合淋巴结扩大清扫术治疗浸润性膀胱癌患者预后的独立影响因素。

表3 术后生存多因素Cox比例风险回归模型分析
[1] Center M M.Global cancer statistics[J].CA:A Cancer Journal for Clinicians,2015,61(2):33-64.
[2] 房杰群,黄建生,肖克峰.膀胱部分切除术配合辅助化疗治疗盆腔淋巴结阴性的肌层浸润性膀胱癌临床疗效及其预后影响因素分析[J].国际泌尿系统杂志,2014,34(4):468-471.
[3] Nikapota A D,Cresswell J,Appleyard S,et al.Quality of life after bladder cancer:A prospective study comparing patient-related outcomes after radicalsurgery or radicalradiotherapy for bladder cancer[J].ClinicalOncology,2015,28(6):373-375.
[4] 热合曼·衣明,张蕾,武二伟,等.102例肌层浸润性膀胱移行细胞癌预后影响因素分析[J].癌症进展,2016,14(2):146-149.
[5] 陆建军.根治性膀胱切除术前后实施扩大盆腔淋巴结清扫术对患者临床疗效的影响[J].中国医师进修杂志,2014,37(35):23-25.
[6] Faysal A Y,Wassim K.Experience of laparoscopic radical cystectomy and sigmoid colon orthotopic neobladder reconstruction for invasive bladder cancer:report of 18 cases[J]. Chin J Endourology,2013,7(3):188-192.
[7] 姚旭东.膀胱癌扩大淋巴结清扫术的外科意义[J].现代泌尿生殖肿瘤杂志,2013,5(3):190.
[8] 王森,王奇龙,吕铁升,等.膀胱癌术后预后影响因素分析及其浸润转移与纤维蛋白含量的关系[J].陕西医学杂志,2015(10):1319-1320.
[9] Tolkach Y,Godin K,Petrov S,et al.A new technique of bladder neck reconstruction during radical prostatectomy in patients with prostate cancer[J].International Braz J Urol Official Journal of the Brazilian Society of Urology,2015,41(3):455-465.
[10]刘卫华,邓红琴,吴振启.膀胱癌不同TNM分期对根治性膀胱切除术患者预后的影响[J].现代肿瘤医学,2016,24(20):3240-3243.
[11] 惠鹏宇,李振华,于秀月,等.选择性膀胱部分切除术治疗浸润性膀胱癌的多因素生存分析[J].中国医科大学学报,2013,42(9):821-824.
Influencing factors related to prognosis of invasive bladder cancer following radical cystectomy with lymph node dissection
ZHOU Mi,LIU Feng,WANG Shuai.Department of Urology,Zhejiang Provincial People's Hospital,Hangzhou 310012,China
2016-11-08)
(本文编辑:陈丹)
10.12056/j.issn.1006-2785.2017.39.12.2016-1840
310012 杭州,浙江省人民医院泌尿外科
周密,E-mail:liuxinx0623@163.com

