眼外伤后视觉功能综合评价1例
檀思蕾,俞晓英,王 萌,夏文涛
(1.苏州大学医学部法医学系,江苏苏州215123;2.司法部司法鉴定科学技术研究所上海市法医学重点实验室上海市司法鉴定专业技术服务平台,上海200063)
诉讼与案例Litigation and Case Report
眼外伤后视觉功能综合评价1例
檀思蕾1,2,俞晓英2,王 萌2,夏文涛2
(1.苏州大学医学部法医学系,江苏苏州215123;2.司法部司法鉴定科学技术研究所上海市法医学重点实验室上海市司法鉴定专业技术服务平台,上海200063)
法医临床学;眼外伤;视觉功能;综合评价
1 案例
1.1 简要案情
李某,男,15岁,于2016年3月11日在学校操场游戏时被同学踢出的足球猛击右眼部致伤,伤后经临床治疗,仍遗留视物模糊不适等症状。李某及其家长据此要求学校与肇事同学家长共同承担赔偿责任,为确定赔偿数额,遂提出伤残等级司法鉴定的委托,同时李某的家长考虑李某年龄与生理发育特点,认为其视觉功能有可能发生进一步损害,为维护李某的合法权益,要求司法鉴定机构一并对其视觉功能进行全面综合评价。本研究所司法鉴定中心受理了本案的鉴定。
1.2 病史摘要
2016年3月14日某医科大学附属医院眼科门诊:诉右眼足球击伤3天,感局部疼痛伴视物不清。眼科检查:右眼(裸眼)视力0.12,矫正可达0.3,左眼(裸眼)视力0.8;右眼轻度结膜充血,角膜明,前房中深,瞳孔圆,直径3mm,对光反射可,晶体明,眼底玻璃体出血混浊,上方著,散瞳后见后极部视网膜水肿伴灰白色改变,累及黄斑区,上方可见视网膜前点块状出血,未见明显裂孔;左眼未见异常。诊断:右眼底出血,视网膜震荡。
2016年3月17日复诊,眼科检查:右眼后极部视网膜水肿、灰白,颞上方少量出血。
2016年3月24日复诊,眼科检查:右眼(裸眼)视力0.2,矫正可达0.3;右眼前节(-),上方玻璃体出血混浊,散瞳后见后极部视网膜水肿,呈灰白色改变,累及黄斑,上方视网膜可及视网膜前出血。诊断:右眼底出血。
2016年3月28日复诊,眼科检查:右眼后极部视网膜水肿,上方散在出血点。
2016年4月22日复诊,眼科检查:右眼(裸眼)视力0.2,矫正可达0.5,左眼(裸眼)视力1.0;右眼底视盘界清、色可,视网膜平伏,颞侧视网膜色灰,反光增强、弥散,黄斑区中心凹光反射不见;左眼未见明显异常。
2016年8月13日复诊,眼科检查:右眼(裸眼)视力0.3,未查矫正视力,左眼(裸眼)视力1.0;双眼外观正常,前节(-);右眼底视网膜平伏,色淡伴萎缩样改变(以鼻上象限为主),左眼底未见明显异常。
1.3 法医学眼科检验
神志清,在家长陪同下步入检查室,对答切题,查体合作。诉本次外伤前双眼视力基本相当,裸眼视力均在1.2以上。本次遭足球踢伤右眼部后即感右眼视物模糊,至今虽有所好转,但仍较伤前明显变差,且视物不适感明显,易感视疲劳。
视力表投影仪检查远视力:右眼0.4-2,-1.00DS-0.50DC×165→0.6-2;左眼1.2+2。
非接触眼压计测量眼压:右眼15.3mmHg;左眼16.2mmHg。
裂隙灯检查:右眼角膜明,前房中深,房水清,虹膜纹理清晰,瞳孔整圆,直径3mm,直接对光反射欠灵敏且不够持久,间接对光反射存在,晶体在位、尚透明;左眼角膜明,前房中深,房水清,虹膜纹理清晰,瞳孔整圆,直径3mm,直接、间接对光反射均灵敏且持久,晶体在位、透明。
直接检眼镜并眼底照相检查:右眼底视网膜平伏,上方血管弓处大片状视网膜下瘢痕伴视网膜萎缩灶,累及黄斑区,并见视网膜前膜形成,后极部可见视网膜点片状萎缩,黄斑区中心凹光反射不见,视盘边界清、色泽可(图1);左眼底视网膜平伏,黄斑区中心凹光反射清,视盘边界清、色泽可。
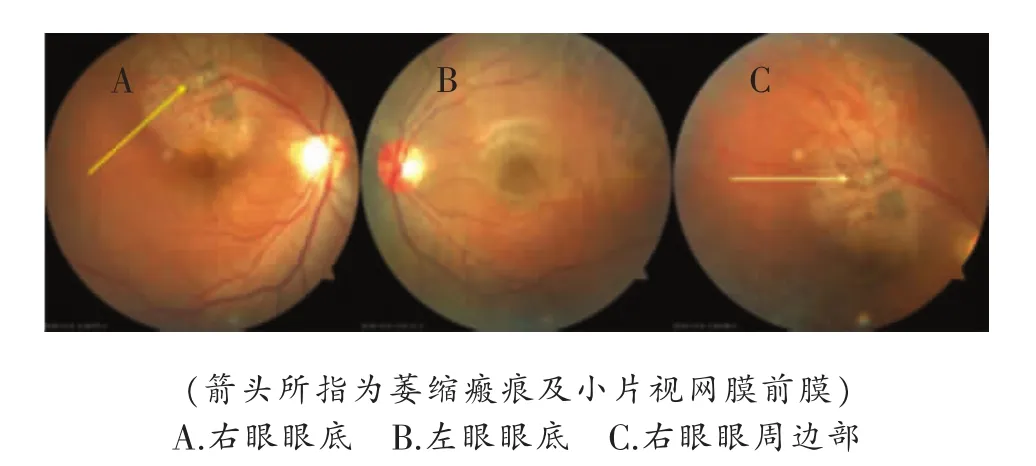
图1 眼底照相结果
眼底光相干断层扫描(Optical coherence tomography,OCT)检查:右眼黄斑区中心凹上方及鼻侧区域视网膜神经上皮层高度降低呈萎缩改变,椭圆体层及光感受器外节层缺失,视网膜色素上皮层(retinal pigmentepithelium,RPE)结构紊乱,视网膜前膜形成(图2)。右眼视盘上方视网膜神经纤维层(retinal nerve fiber layer,RNFL)厚度下降,余方位厚度与左侧对称,尚属正常范围。左眼黄斑区及视盘扫描未见异常。
微视野检查:左、右眼黄斑区视网膜光敏感度分别为16.8、9.4 dB。右眼上方视网膜光敏感度显著下降。
电脑视野计检查动态视野:左眼视野范围未见明显异常;右眼上方及颞侧视野边界基本正常,下方及鼻侧视野略呈向心性缩小,伴该区域视野范围内可见岛状暗区(累及中心区域),通过计算视野有效值估算残余视野范围直径介于60°~120°之间(图3)。
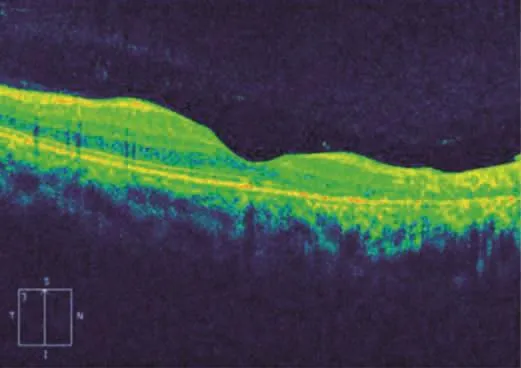
图2 眼底OCT检查结果(右眼)
图像翻转视诱发电位(pattern reversal visual evoked potential,PRVEP)检查:双眼波形均分化良好,多个视角(199'、100'、50'、25'、12'、6')刺激图像均可见右眼P100波振幅明显低于左眼,潜伏期略延迟(图4)。
视功能分析仪检查对比敏感度(contrastsensitivity function,CSF):右眼CSF值在多数空间频率区域均低于正常参考值范围,且在各空间频率区相对于左眼均呈明显下降,左眼CSF值在正常范围;双眼同时视时与左眼单视基本相当(图5)。采用Titmus立体视图谱检查立体视功能:双眼注视时立体视功能中度障碍(4/9)。
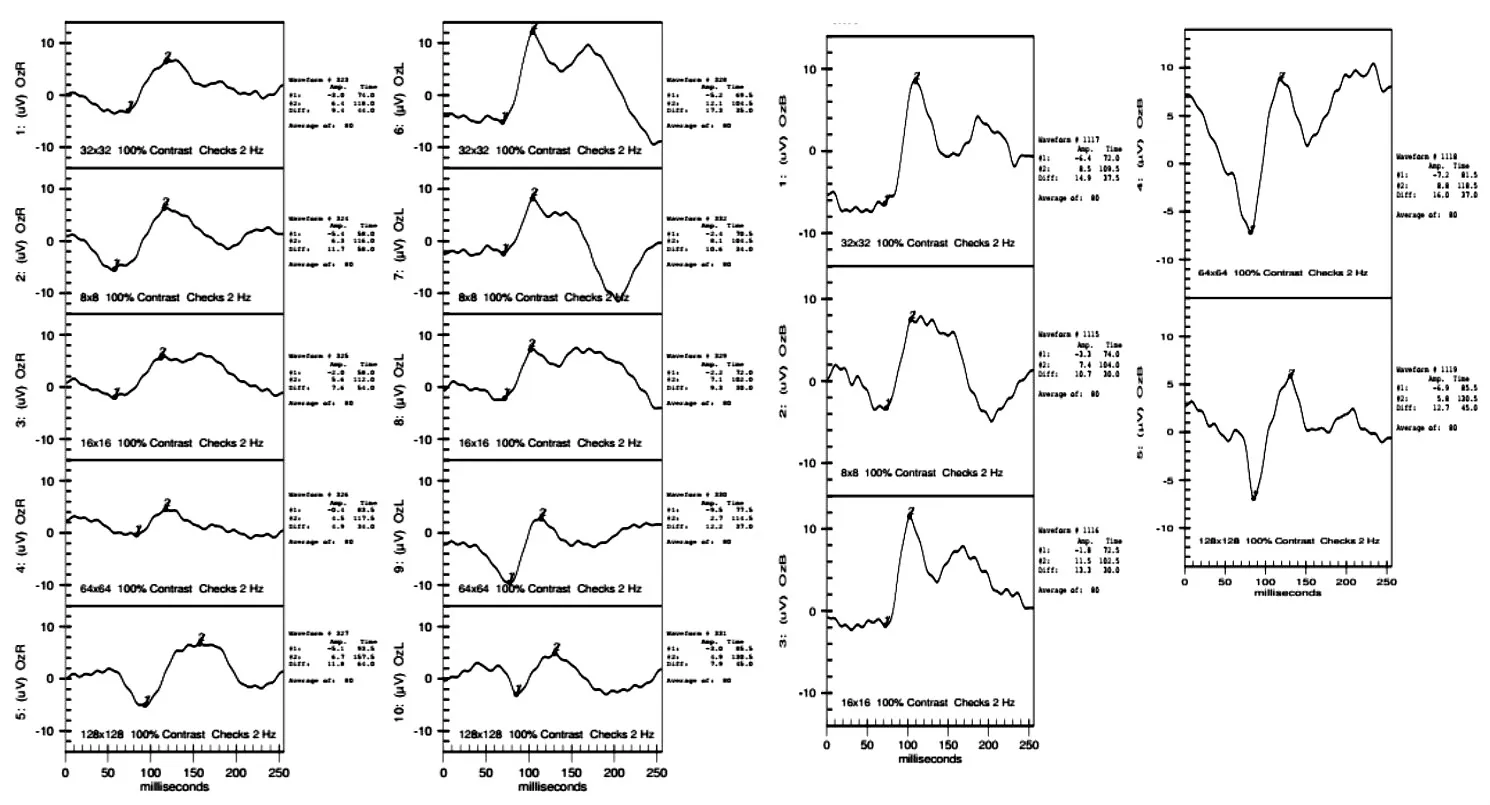
图4 PRVEP检查结果
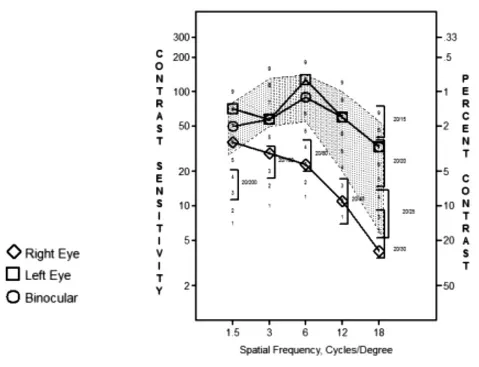
图5 CFS检查结果
1.4 视觉功能综合评价意见
李某因外伤致右眼部挫伤,右眼底玻璃体积血、视网膜出血累及黄斑区,后遗右眼视力较左眼明显降低,视野缺损累及中心区域,右眼对比敏感度下降,双眼立体视功能障碍。综合评价其右眼存在一定的视觉功能障碍,属轻度异常(或者属略低于正常水平),且右眼视功能障碍不利于形成良好的立体视。
2 讨论
2.1 创伤性视网膜损伤的形成机制
眼视网膜由神经组织和血管组织构成。眼外伤与许多全身性疾病(如高血压、动脉硬化、血液病、免疫系统病)或眼局部病变(如炎症、变性等)均可使视网膜血管及神经发生病理性改变。如果血-视网膜屏障受损,可发生视网膜水肿、渗出及出血,从而引起视功能障碍。
2.1.1 视网膜瘢痕
外伤后视网膜各种炎症因子、细胞活性物质由损伤局部向外周弥散可诱导外周视网膜瘢痕形成。在此过程中,外伤、变形、变性等原因可先使脉络膜内层的玻璃膜发生破裂,从而形成脉络膜新生血管(choroidal neovascularization,CNV),进而引起周围RPE层结构紊乱。如果破裂发生于眼底后极部,尤其是黄斑区附近,脉络膜毛细血管则可由此裂隙向内生长而形成CNV。这些新生血管壁的韧性较差,容易造成渗出、出血,从而引起机化,最终促进视网膜瘢痕形成。同时,脉络膜的血液循环重组可使视网膜瘢痕周围RPE层继发性萎缩,最终被不断扩张的萎缩环所环绕[1]。随着时间延长萎缩区域会逐渐扩大,导致眼部结构和功能的破坏,严重损害视功能。
2.1.2 视网膜前膜
视网膜前膜(epiretinal membrane of macular,ERM)是一种位于视网膜内界膜与玻璃体后界膜之间、以细胞增生形成纤维膜为主要病变的眼底疾病,通常发生在黄斑区或其附近。可分为原发性与继发性视网膜前膜。原发性ERM常发生于有玻璃体脱离的眼,老年人多见。继发性ERM通常合并有其他的视网膜病变,可见于外伤后。外伤后机体在对局部损伤进行修复的过程中,通过细胞在黄斑处的迁移、定位并增殖,形成继发性纤维增殖膜(即ERM)。病变晚期症状主要有视物变形、视物变小、闪光感及不同程度的视力减退。
2.2 对比敏感度及其对视功能的影响
与中心视力、视野相仿,CSF也属于形觉检查方法,能反映视觉系统对不同空间频率和视标对比度的分辨能力,有助于更加全面地评价视功能水平。某些疾病在用视力表还不能查出视力减退时就可表现出CSF曲线的异常。有研究[2]表明,增生性视网膜前膜在视力改变之前可出现全空间频率CSF显著性降低,表现出已有形觉功能的损害。临床眼科工作者对视网膜震荡伤患者进行研究时发现[3],此类伤眼患者均有视物模糊之主诉,而按目前常规的视力表视力检查方法常难以发现其存在视功能异常。如加用CSF测定,即可使异常得以清晰显现,当亮度对比降低时,伤眼分辨物像能力显著下降,从而证实此类伤眼的视功能确有缺陷。目前,已有CSF应用于许多眼科疾病(如白内障、青光眼及高眼压、屈光不正、斜视、弱视、眼底病、视神经病变等)筛查与疗效评估等研究的报道,且正不断在临床实践中得以进一步推广。
2.3 视功能综合评价
日常生活中良好视觉功能的实现,依赖于良好的单眼视与双眼视。一般认为,视觉功能包括形觉、光觉、色觉和立体视觉等多个方面,其中任何一方面受损,其日常生活视功能就会受到一定程度的损害。以往对于视功能的评价偏重于形觉的检测,通常局限于单眼的视力与视野,且主要检测高亮度对比时的情形,与日常生活实际情况存在明显差异,不能满足对视功能进行全面评价的要求。近年来对于CSF研究的兴起,使人们认识到CSF与对比度视力同样可以作为评价视觉功能的重要指标[4]。视觉功能综合分析技术综合了多种技术手段,为我们客观评价双眼视功能提供了可能性。目前认为,对于视觉功能的综合评价,不能局限于单一的视力或者视野检测,而应采用多技术手段,并结合损伤基础与眼球结构改变,全面分析、综合评定。
本案例中,眼外伤法医学鉴定人对李某的视功能检验发现:(1)受伤的右眼中心远视力低于左眼,最好矫正视力降低至接近正常水平;(2)黄斑微视野检查示右眼黄斑区视网膜光敏度明显降低,进一步显示该眼后极部中心区域视网膜功能受损,与眼底OCT等形态学检查结果可以相互印证;(3)右眼下方及鼻侧局限性视野缺损累及中心区域,残余视野直径介于60°~120°之间,符合轻度视野缺损范畴,与眼底检查所见右眼底上方血管弓处大片视网膜病灶以及OCT所示黄斑中心凹上方及鼻侧视网膜存在异常改变、视盘上方视网膜神经纤维层厚度下降等均具有良好的吻合性;(4)PRVEP检查示两眼波形分化均良好,但多个视角(199'、100'、50'、25'、12'、6')刺激图像下均可见右眼P100波振幅明显低于左眼,伴潜伏期略有延迟,但以前者为主,支持右眼视力明显差于左眼;(5)CSF检查示右眼数值较左眼明显下降且低于正常范围,而双眼同时视时与左眼单视基本相当,支持右眼后极部结构改变累及功能;(6)双眼立体视检查发现双眼注视时立体视功能障碍达中等程度。结合损伤后病历所显示的伤情,李某右眼钝挫伤史明确,伤后发生一系列眼底病变,具有引起视功能下降的损伤基础。虽然其右眼中心远视力水平未达到中度视力损害的程度,视野也未达中度视野缺损,但根据检查结果,可见其上述视力与视野水平均有一定下降,加之CSF降低,足以影响其双眼视与立体视觉的形成[5],可以影响日常生活视功能,且随着时间推移、年龄增长,不排除视网膜损害及其视觉功能障碍进一步加重的可能。
2.4 结论
在现行由两院三部发布实施的《人体损伤程度鉴定标准》《人体损伤致残程度分级》中,仍单纯以“最高矫正视力”、“视野缺损残存视野有效值”等作为评定视觉功能障碍所致损伤程度及伤残等级的依据,未充分、全面考虑其在日常生活中的适用性,不能真实反映实际生活中的视功能状况。随着WHO于2003年提出以“日常生活视力”作为评价视力损害的依据,“日常生活视力”的概念越来越受到司法鉴定人的关注。CSF与立体视功能检查既扩大了视功能形觉检查的内容,又相对独立于形觉感受,能更好地评价日常生活视力。笔者认为,今后在进行眼外伤案件视力水平评估时,可根据眼球结构损害情况,在进行相应视功能障碍的检查时适当引入CSF与立体视功能的检查方法,考虑损害后果对日常生活的影响,综合评价被鉴定人的日常生活视功能水平,尽可能全面保护伤者的合法权益。
[1]Sarks J,Tang K,Killingsworth M,et al.Development of Atrophy of the Retinal Pigment Epithelium Around Disciform Scars[J].Digest of the World Core Medical Journals,2006,90(4):442-446.
[2]李洁,戴虹,夏群,等.对比敏感度对特发性黄斑前膜的视功能评价[J].眼科,2006,15(4):253-257.
[3]韩芷敏,曹国平.视网膜震荡伤患者对比敏感度的临床探讨[J].实用临床医药杂志,2000,(2):140-141.
[4]王萌,夏文涛,王旭.视觉功能检查及客观评定的法医学原则与方法[M].北京:科学出版社,2015,(5):127-133.
[5]林慧敏,陈瑶,封利霞.屈光参差与立体视功能的相关性分析[J].安徽医科大学学报,2016,51(10):1514-1516.
(本文编辑:陈捷敏)
DF795.4
B
10.3969/j.issn.1671-2072.2017.03.018
1671-2072-(2017)03-0094-05
2016-12-02
“十三五”国家重点研发计划(2016YF0800701);上海市法医学重点实验室资助项目(17DZ2273200);上海市司法鉴定专业技术服务平台资助项目(16DZ2290900)
檀思蕾(1993—),女,硕士研究生,主要从事法医临床学研究。E-mail:TSLmail123456@163.com。
俞晓英(1986—),女,主管技师,法医师,主要从事法医临床学鉴定与实验室检验的研究。E-mail:yuxy@ssfjd.cn。
通信作者:夏文涛(1967—),男,研究员,主任法医师,硕士研究生导师,主要从事法医临床学的鉴定与研究。
E-mail:xiawentao629@163.com。

