肝非可控性炎症与肝癌的相关性研究
邵孔健+蔡宗发+郑硕+林昇+翁陈凌

【摘要】 目的:应用炎症因子与肿瘤指标联合检测找出乙肝患者肝癌转化的相关性。方法:选取2014年3月-2016年6月笔者所在科室诊治的患者160例,分为原发性肝细胞癌伴HBV阳性组,原发性肝细胞癌且HBV阴性组,健康组,无肝癌症状HBV携带组,分离患者血清,检测血清中ALT、AST、IL-2、IL-6。结果:原发性肝癌伴HBV(+)组ALT、AST、IL-2水平最高,原发性肝癌伴HBV(-)组次之,无肝癌症状HBV携带组再次之,健康组最低。无肝癌症状HBV(+)组与健康组比较差异无统计学意义(P>0.05);其余各组比较差异均有统计学意义(P<0.05)。血清IL-6的表达水平则为原发性肝癌伴HBV(+)组最高,原发性肝癌伴HBV(-)组次之,无症状HBV(+)组再次之,健康组最低,各组间比较差异均有统计学意义(P<0.05)。结论:IL-2与IL-6结合AST、ALT诊断可提高肝癌的诊出率。
【关键词】 炎症因子; 肿瘤指标; 肝细胞癌
doi:10.14033/j.cnki.cfmr.2017.13.002 文献标识码 A 文章编号 1674-6805(2017)13-0004-02
【Abstract】 Objective:To explore the transformation of hepatocellular carcinoma in patients with hepatitis B and inflammatory factors and tumor markers.Method: 160 cases who were made a diagnosis and given treatment in the department from March 2014 to June 2016 were selected,and divided into primary hepatocellular carcinoma with HBV(+) group,primary hepatocellular carcinoma with HBV(-) group,healthy group,no symptoms of liver cancer group,asymptomatic HBV carrier group,and serum ALT,AST,IL-2,IL-6 were detected.Result:The ALT,AST and IL-2 levels of Primary liver cancer with HBV(+) group were the highest,then primary liver cancer with HBV(-) group and asymptomatic HBV(+) group followed,while health group was the lowest.There was no significant difference between the HBV(+) group and healthy group(P>0.05).And there were significant differences between the others(P<0.05).The average expression level of serum IL-6 in primary liver cancer with HBV(+) group was the highest,then primary liver cancer with HBV (-) group and asymptomatic HBV (+) group followed,while health group was the lowest.Conclusion:Combining the IL-2 and IL-6 with AST and ALT can bring a high diagnostic rate of liver cancer.
【Key words】 Inflammatory factors; Tumor markers; Hepatocellular carcinoma
First-authors address:The Second Hospital of Fuzhou,Fuzhou 350007,China
原發性肝癌为我国最常见的恶性肿瘤之一,死亡率仅次于胃癌及肺癌位居第三,但是肝癌起病隐匿,早期往往缺乏明显症状表现,目前主要依靠甲胎蛋白(Alpha Fetal Protein,AFP)测定和B超、CT等影像学检查。AFP虽然是肝癌的特异性标志,但血清甲胎蛋白阳性未必都是肝癌,B超、CT等影像检查成本高,对极早期肝癌的诊断并不理想。近年来,炎症和肿瘤相关联的假说已通过研究得到证实,有研究表明,肝癌发生与慢性炎症或非可控炎症、持续肝损伤密切相关[1]。因此本研究拟对原发性肝癌患者中的乙肝及非乙肝患者血清中白细胞介素2(Interleukin–2,IL-2),白细胞介素6(Interleukin–6,IL-6)及谷丙转氨酶(Alanine Aminotransferase,ALT)、谷草转氨酶(Aspartate Transaminase,AST)进行检测和对比,从中找出乙肝患者肝癌转化的相关性,应用炎症因子与肿瘤指标的联合检测,对早期诊断和抑制慢性非可控性肝炎向原发性肝癌转化找出新的方案。
1 资料与方法
1.1 一般资料
选取符合纳入标准和排除标准的2014年3月-2016年6月在笔者科室诊治的肝癌患者80例,其中原发性肝细胞癌伴HBV阳性患者40例,男22例,女18例;年龄45~70岁,平均(54.32±12.05)岁。原发性肝细胞癌且HBV阴性患者40例,男23例,女17例,年龄46~69岁,平均(52.54±9.85)岁。同期选择无肝癌症状HBV携带者(ASC)40例,男21例,女19例;年龄45~65岁,平均(57.34±6.25)岁。对照组选取健康体检者40名,男20例,女20例,年龄45~60岁,平均(53.43±10.65)岁,无高血压、糖尿病、结核、感染等病史,HBsAg阴性。病例组与对照组性别比较差异无统计学意义(字2=0.050,P>0.05);各组年龄符合正态分布,比较差异无统计学意义(t=-0.136,P>0.05)。
纳入标准:(1)原发性肝癌患者纳入标准符合2001年9月中国抗癌协会肝癌专业委员会第八届肝癌学术会议制定的“原发性肝癌的临床诊断与分期标准”;(2)患者入院后未进行手术治疗;(3)签署知情同意书且资料齐全。健康人及无肝癌症状HBV携带者为福州市第二医院体检中心体检者。排除标准:病危或合并其他肿瘤患者。
1.2 方法
1.2.1 血清样本采集 所有标本均为晨起空腹静脉血,各采静脉血10 ml,在血液凝集后分离血清检测血清ALT、AST、IL-2、IL-6。所有组别标本采集均征得研究对象的知情同意。
1.2.2 ALT、AST水平检测 使用全自动生化分析仪(贝克曼库尔特AU5800)检测血清ALT、AST,严格按照试剂操作说明书进行。ALT参考值范围:0~45 U/L;AST参考值范围:0~40 U/L。
1.2.3 IL-2、IL-6水平检测 将收集的各组血清于96孔板上检测。每孔分别加入样品、标准品各100 μl,37 ℃温育30 min后。先后加入酶标偶合液、底物、终止液各50 ?l,于450 nm波长读取OD值。
1.3 统计学处理
采用SPSS 18.0软件对所得数据进行统计分析,计量资料以(x±s)表示,采用t检验;计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。各指標相关性分析采用直线相关分析。
2 结果
2.1 各组血清ALT、AST水平比较
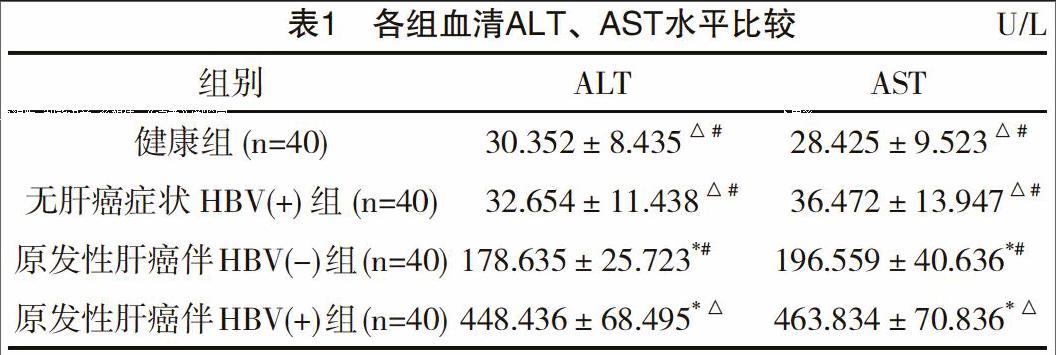
原发性肝癌伴HBV(+)组ALT、AST水平最高,原发性肝癌伴HBV(-)组次之,无肝癌症状HBV(+)组再次之,健康组最低。无肝癌症状HBV(+)组与健康组比较,差异无统计学意义(P>0.05);其余各组比较,差异均有统计学意义(P<0.05),见表1。
2.2 各组血清IL-2、IL-6水平比较
健康组IL-2水平最高,无肝癌症状HBV(+)组次之,原发性肝癌伴HBV(-)组再次之,原发性肝癌伴HBV(+)最低。血清IL-6水平则为原发性肝癌伴HBV(+)组最高,原发性肝癌伴HBV(-)组次之,无肝癌症状HBV(+)组再次之,健康组最低,各组比较差异均有统计学意义(P<0.05),见表2。
3 讨论
有研究表明,炎症细胞因子对于恶性肿瘤的进一步发展产生重要的作用,炎症因子能表现出介质作用,对基质细胞和癌细胞产生一个相互作用,迫使癌细胞侵袭和转移到身体其他部位。目前炎症因子IL-2在肿瘤诊断治疗方面已经得到重视和具有广泛的使用率,IL-2与其受体能在肿瘤细胞表面相互结合并限制肿瘤细胞继续发展[2-4]。本研究结果显示,健康组IL-2水平最高,无肝癌症状HBV(+)组次之,原发性肝癌伴HBV(-)组再次之,原发性肝癌伴HBV(+)最低,提示IL-2不仅与肝癌的发生有关,而且能反应肝细胞的损伤程度。
IL-6在造血系统、免疫应答及炎症反应方面表现最为活跃,不仅能直接对肿瘤细胞起作用,还能改变周边的细胞因子的生存环境,进而间接作用于肿瘤细胞。Sikora等[5]研究显示,肿瘤病情恶化时,肿瘤恶病质状态调节会产生大量的IL-6,并且随着时间推移,肿瘤的负荷程度就越大,体内IL-6水平也随之大幅度升高。临床观察显示,晚期转移肿瘤患者血清中IL-6水平较高,而早期无转移患者则较低[6]。本研究结果显示,血清IL-6水平原发性肝癌伴HBV(+)组最高,原发性肝癌伴HBV(-)组次之,无肝癌症状HBV(+)组再次之,健康组最低。表明IL-6水平与肝细胞的状态呈负相关。IL-6与肝癌诊断具有明显的相关性。
在绝大多数肝病、肝损伤时,AST和ALT均可见升高,有研究提示AST、ALT与肝损伤的程度呈正相关[7],本研究对健康组、HBV感染、原发性肝癌伴HBV(-)、原发性肝癌伴HBV(+)的AST和ALT水平进行了研究,结果显示,原发性肝癌伴HBV(+)组ALT、AST水平最高,原发性肝癌伴HBV(—)组次之,无肝癌症状HBV(+)组再次之,健康组最低。无症状HBV(+)组与健康组比较,差异无统计学意义(P>0.05),提示AST和ALT活性增高通常反映肝脏疾病的严重程度,是HBV感染患者患肝癌、肝硬化的危险因素。
综上所述,本研究结果提示,当原发型肝癌发生时患者体内除了AST、ALT的升高,还伴随着IL-2的降低与IL-6的升高。因此,IL-2与IL-6结合AST、ALT诊断可帮助临床了解肝细胞在体内的状况,如果明显异常,需注意是否有肝癌发生,因此其在临床诊疗过程中可提高原发型肝癌的诊出率。
参考文献
[1] Nakagawa H,Maeda S.Inflammation-and stress-related signaling pathways in hepatocarcinogenesis[J].World J Gastroenterol,2012,18(31):4071-4081.
[2] Peng Q,Li H,Lao X,et al.Association of IL-2 polymorphisms and IL-2 serum levels with susceptibility to HBV-related hepatocellular carcinoma in a Chinese Zhuang population[J].Infect Genet Evo,2014,27(3):375-381.
[3] Kritikou J S,Dahlberg C I,Baptista M A,et al.IL-2 in the tumor microenvironment is necessary for Wiskott-Aldrich syndrome protein deficient NK cells to respond to tumors in vivo[J].Sci Rep,2016,1(6):30636.
[4] Senba T,Kurki M,Arakawa F,et al.Tumor growth suppression by a mouse/human ahimteric anti-CEA antibody and lymphokine-activated killer cells in vitro and in SCID mouse xenograft model[J].Anticancer Res,1998,18(1A):17-24.
[5] Sikora J,Dworaeki G,Trybus M,et al.Correlation between DNA content, expression of tumor cells and immunophenol-type of lymphocytes from malignant pleural effusions[J].Tumour Biol,1998,19(3):196-204.
[6] Xu H J,Jiang W D,Feng L,et al.Dietary vitamin C deficiency depresses the growth,head kidney and spleen immunity and structural integrity by regulating NF-κB,TOR,Nrf2,apoptosis and MLCK signaling in young grass carp (Ctenopharyngodon idella)[J].Fish Shellfish Immunol,2016,52(5):111-138.
[7] Yang N H,Yuan G S,Zhou Y C,et al.Entecavir combined with Fufang Biejia Ruangan tablet in treatment of chronic hepatitis B patients with liver fibrosis:96-week efficacy analyses[J].Nan Fang Yi Ke Da Xue Xue Bao,2016,36(6):775-779.
(收稿日期:2017-01-19)

