胆囊癌的临床病理特点及预后因素分析
孙超超 赵龙栓 赵晓阳 孟松峰 李哲 黄凯鹏
(郑州大学第一附属医院 肝胆胰外科 河南 郑州 450052)
·临床研究·
胆囊癌的临床病理特点及预后因素分析
孙超超 赵龙栓 赵晓阳 孟松峰 李哲 黄凯鹏
(郑州大学第一附属医院 肝胆胰外科 河南 郑州 450052)
目的 分析胆囊癌的临床病理特点,探讨影响手术治疗患者预后的相关因素。方法 采用回顾性分析的调查研究方法,收集2010年12月至2015年8月郑州大学第一附属医院收治的226例原发性胆囊癌患者的临床资料。以门诊及电话方式进行随访,以患者死亡为终点,收集患者生存资料。对其临床病理特征(性别、年龄、糖尿病、高血压病、胆囊结石、术前黄疸、腹水、手术方式、术中出血量、肿瘤大小、意外胆囊癌、病理学类型、病理学分级、TNM分期、肝脏浸润、淋巴结转移及远处转移等)进行单因素和多因素分析。运用Kaplan-Meier法绘制生存曲线,以Log-rank法行单因素生存分析,采用Cox回归模型进行多因素分析。结果 226例患者中198例获得了有效随访,随访时间为2.0~68.0个月,中位随访时间为20.0个月,中位生存时间为16.0个月,平均生存时间为21.7个月,1、3、5年生存率分别为59.1%、25.2%、21.1%。单因素分析结果显示:术前黄疸、术前腹水、手术方式、病理分级、TNM分期、肝脏浸润、淋巴结转移、远处转移、意外胆囊癌与患者预后有相关性(P<0.05)。多因素分析结果显示:术前腹水、姑息性手术、病理分级为中低分化是影响患者预后的独立危险因素(P<0.05)。结论 胆囊癌临床症状不典型,恶性程度高,预后差。术前腹水、姑息性手术、病理分级为中低分化是影响患者生存的独立危险因素。
胆囊肿瘤;临床;病理;预后
胆囊癌是最常见的胆道系统恶性肿瘤,发病率呈逐年上升趋势。胆囊癌起病隐匿,缺乏特异性临床表现,且早期诊断困难,多数患者确诊时已属中晚期。该病恶性程度高,治疗效果欠佳,总的5年生存率不足10%[1-2]。有研究结果表明,黄疸、肿瘤病理学分级、TNM分期、肝脏浸润、淋巴结转移等均为患者预后的影响因素[3]。本研究通过对226例手术治疗的原发性胆囊癌患者的临床资料进行回顾性分析,分析胆囊癌的临床病理特点,探讨影响手术治疗患者预后的相关因素。
1 资料和方法
1.1 研究对象 收集2010年12月至2015年8月郑州大学第一附属医院收治的226例手术治疗的原发性胆囊癌患者的临床资料,并随访至2016年8月。成功随访198例,其中男80例,女112例。
1.2 纳入标准 经外科手术治疗的患者;病理学确诊为胆囊癌;不伴其他恶性肿瘤;术前未进行其他抗肿瘤治疗。
1.3 排除标准 缺乏明确病理学诊断的患者;资料不全的患者;非原发性胆囊癌患者;伴有其他心、肺、肾、肝脏功能不全,严重影响预后者。
1.4 手术方式 226例患者接受不同方式的手术治疗。①胆囊癌根治术:胆囊切除+肝楔形切除+区域/扩大淋巴结清扫术,以及在标准根治术基础上联合半肝切除、周围脏器切除、胰十二指肠切除等;对于Tis-T1a期患者,胆囊切除即视为根治性切除。②姑息性手术:单纯胆囊切除术(Tis-T1a期患者除外)、胆肠内引流术、胆道外引流术、胃肠吻合术、放射性粒子植入术等。
1.5 研究方法 以WHO于2010年公布的定义标准进行诊断分类,根据美国癌症联合委员会(AJCC)第7版进行TNM分期。收集患者的临床资料,对性别、年龄、糖尿病、高血压病、术前黄疸、胆囊结石、腹腔积液、肿瘤大小、意外胆囊癌、手术方式、术中出血量、病理学类型、病理学分级、TNM分期、肝脏浸润、淋巴结转移及远处转移进行单因素和多因素分析。
1.6 随访 采用门诊或电话方式进行随访,以患者死亡为终点,了解患者生存情况,随访时间截至2016年8月。
1.7 统计学分析 应用SPSS 22.0统计软件进行相关数据分析。运用Kaplan-Meier法绘制生存曲线,以Log-rank法行单因素生存分析,采用Cox回归模型进行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 临床特征 所纳入的198例患者中,男80例,女118例,年龄31~83岁,中位年龄64岁。上腹部疼痛者156例次,纳差47例次,腹胀19例次,黄疸50例次,体质量减轻51例次,恶心、呕吐35例次,发热7例次,乏力26例次,无症状患者23例,合并胆囊结石者61例,合并高血压者33例,合并糖尿病者15例。
2.2 病理特点 病理类型:腺癌174例,腺鳞癌8例,鳞癌7例,黏液腺癌4例,肉瘤样癌及癌肉瘤3例,神经内分泌癌2例。病理分级:高分化29例,中分化85例,低分化84例。TNM分期:0期2例,Ⅰ期 25例,Ⅱ期 50 例,Ⅲ期76例,Ⅳ期45例。肿瘤侵犯肝脏90例,血管浸润20例,淋巴结转移83例,远处转移39例。
2.3 随访结果 226例患者中198例获得了有效随访,随访时间为2.0~68.0个月,中位随访时间为20.0个月,中位生存时间为16.0个月,平均生存时间为21.7个月,1、3、5年生存率分别为59.1%、25.2%、21.1%。
2.4 手术结果 198例患者接受了不同方式的手术治疗:①胆囊癌根治术91例,包括胰十二指肠切除术1例,联合左半肝切除2例,联合部分结肠切除2例;②姑息性手术107例,其中胆肠内引流术19例,胆道外引流术28例,胆囊切除并放射性粒子植入术9例,胆囊切除并胃肠吻合术1例。
2.5 影响预后的单因素分析 术前黄疸、术前腹水、手术方式、病理分级、TNM分期、肝脏浸润、淋巴结转移、远处转移、意外胆囊癌与患者预后有相关性。见表1。
2.6 多因素分析 将单因素分析出的有意义的危险因素纳入COX回归模型进行分析,结果显示:术前腹水、姑息性手术、病理分级中低分化为影响患者预后的独立危险因素(P<0.05)。见表2。
3 讨论
胆囊癌是胆道系统中最常见的恶性肿瘤[4],起病隐匿,缺乏特异性临床症状,早期诊断率低,多数患者就诊时已属中晚期,且胆囊癌恶性程度高,病程进展迅速,最终导致患者死亡[5]。近年来,随着人们健康意识的提高,定期体检愈发受到重视。B超因其无创、便捷、易行等特点,普遍为大众所接受,在胆囊癌的诊断中也具有相当高的价值。B超联合CT以及CA-199、CA-125、CEA等肿瘤标志物检查,可提高胆囊癌的检出率[6]。因此,对于高危人群,应重视定期复查,必要时联合多种影像学检查(如B超、CT、MRI、PET-CT等)及肿瘤标志物检查,以期尽早发现并及时采取合理方案进行治疗。
随着腔镜技术的发展,腹腔镜胆囊切除术已经逐渐取代开腹胆囊切除术成为胆囊切除的标准术式。意外胆囊癌多由腹腔镜胆囊切除术发现。然而,意外胆囊癌对患者预后的影响尚存在争议。本研究单因素分析结果提示,意外胆囊癌是影响患者预后的危险因素。有文献认为,大多数意外胆囊癌是在胆囊切除术后发现的,大部分患者被确诊时已属中晚期,治疗效果欠佳[7]。也有研究指出,意外胆囊癌对患者预后的影响主要取决于肿瘤的分期,而非手术流程[8]。鉴于此,对疑有恶变者积极行术中快速冰冻病理学检查,并据此结果及术中探查情况进行明确的分期以制定合理的手术方式,建议对于T1b期以上分期的患者均尽可能行根治性切除术[9],以期改善预后。本研究发现手术方式为影响患者预后的独立危险因素之一,行根治性手术患者的预后明显优于姑息性手术患者。因此,在患者条件允许的情况下,积极进行沟通并尽可能施行根治性切除手术(包括肝胰十二指肠切除术等的扩大根治术)对于改善患者预后具有积极的作用[10-12]。诸多研究发现,胆囊癌患者最常见的转移方式为淋巴结转移,也是影响患者预后的重要危险因素[13-15]。因此,在对胆囊癌患者进行手术治疗的过程中,对于淋巴结转移的判断及清扫范围应更加重视。此外,应进一步研究淋巴结分组、分站与胆囊癌预后的关系,争取获得可靠的循证医学证据,以便更加准确地制定手术方案并指导治疗。

表1 影响198例胆囊癌患者预后的单因素分析
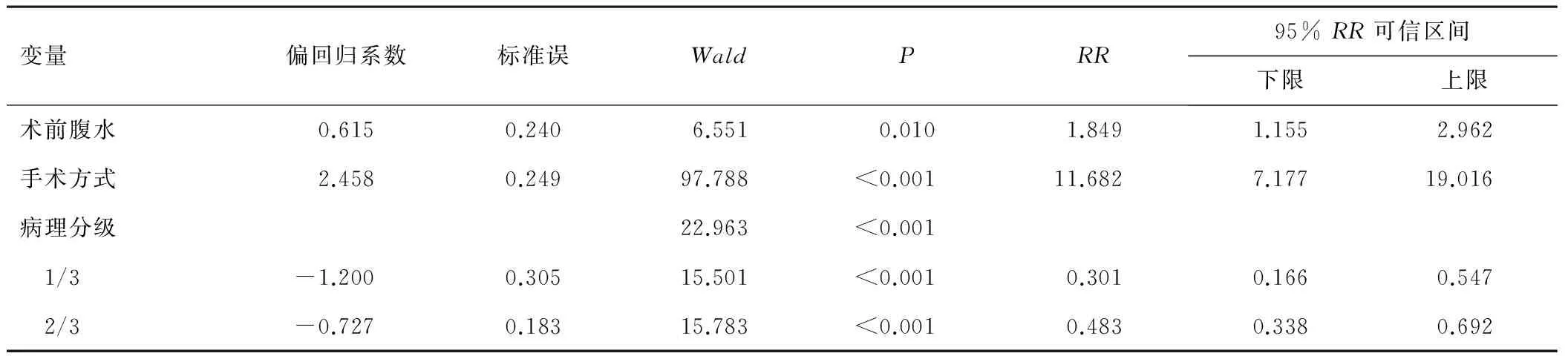
表2 影响胆囊癌患者预后的多因素分析
综上所述,胆囊癌恶性程度高,预后差,病理学类型以中低分化腺癌为主,患者总体生存率低,早期诊断是胆囊癌外科治疗的关键,根治性切除手术是患者唯一可能获得治愈的方法。当前,应努力提高胆囊癌早期诊断率,综合评价并制定合理的治疗方案,以提高患者生活质量,改善患者预后。
[1] Hundal R,Shaffer E A.Gallbladder cancer:epidemiology and outcome[J].Clin Epidemiol,2014,6:99-109.
[2] 别平,何宇.规范的胆囊癌根治术[J].中国实用外科杂志,2011,31(3):255-257.
[3] Higuchi R,Ota T,Araida T,et al.Surgical approaches to advanced gallbladder cancer: a 40-year single-institution study of prognostic factors and resectability[J].Ann Surg Oncol,2014,21(13):4308-4316.
[4] Siegel R,Naishadham D,Jemal A.Cancer statistics for Hispanics/Lations, 2012[J].CA Cancer J Clin,2012,62(5):283-298.
[5] 石景森,郑见宝.进一步提高胆囊癌诊治的总体水平[J].临床肝胆病杂志,2013,29(6):401-403.
[6] 石景森,孙学军,郑见宝.对我国胆囊癌临床诊治现状的种种思考[J].中华肝胆外科杂志,2012,18(12):889-892.
[7] 张云利,郭剑民,王新保,等.45例意外胆囊癌再手术临床病理分析[J].中华普通外科杂志,2012,27(7):557-559.
[8] Xu X Q,Liu W,Li B L,et al.Unsuspected gallbladder cancer during or after laparoscopic cholecystectomy[J].Chin Med Sci J,2013,28(2):102-106.
[9] Zhu A X,Hong T S,Hezel A F,et al.Current management of gallbladder carcinoma[J].Oncologist,2010,15(2):168-181.
[10]Koh C Y,Demirjian A N,Chen W P,et al.Validation of revised American Joint Committee on Cancer staging for gallbladder cancer based on a single institution experience[J].Am Surg,2013,79(10):1045-1049.
[11]柯能文,曾勇.胆囊癌不同手术方式的疗效分析[J].中华消化外科杂志,2011,10(2):96-99.
[12]Bosman F T,World Health Organization,International Agency for Research on Cancer. WHO classification of tumours of the digestive system[M].Lyon:International Agency for Research on Cancer,2010:264.
[13]Murakami Y,Uemura K,Sudo T,et al.Prognostic factors of patients with advanced gallbladder carcinoma following aggressive surgical resection[J].J Gastrointest Surg,2011,15(6):1007-1016.
[14]Sakata J,Shirai Y,Wakai T,et al.Number of positive lymph nodes independently determines the prognosis after resection in patients with gallbladder carcinoma[J].Ann Surg Oncol,2010,17:1831-1840.
[15]Wakai T,Shirai Y,Sakata J,et al.Mode of hepatic spread from gallbladder carcinoma: an immunohistochemical analysis of 42 hepatectomized specimens[J].Am J Surg Pathol,2010,34(1):65-74.
赵龙栓,E-mail:zzdxdyfsyyscc@163.com。
R 735.8
10.3969/j.issn.1004-437X.2017.09.011
2016-08-19)

