河南省2002—2014年预防艾滋病母婴传播干预工作效果研究
王奇 司珩 马彦民 聂玉刚 樊盼英 李宁 孙定勇 王哲
(河南省疾病预防控制中心 性病艾滋病防治研究所 河南 郑州 450016)
·论 著·
河南省2002—2014年预防艾滋病母婴传播干预工作效果研究
王奇 司珩 马彦民 聂玉刚 樊盼英 李宁 孙定勇 王哲
(河南省疾病预防控制中心 性病艾滋病防治研究所 河南 郑州 450016)
目的 了解2002—2014年河南省预防艾滋病母婴传播干预工作的效果。方法 对HIV感染产妇及其分娩婴儿进行随访,收集不同年度干预措施实施情况及分娩婴儿的生存感染状况,分析不同干预措施对艾滋病母婴传播的影响,采用非条件Logistic回归探索艾滋病母婴传播的有关因素。结果 截止2014年12月31日,共对10 208 941名孕产妇提供HIV检测咨询,发现HIV感染孕产妇2 428人,HIV检测阳性率为0.024%,孕产妇HIV检测阳性率呈现逐年递减趋势(χ2=4.88,P=0.027)。分娩的1 673名婴儿中,有1 515人存活且满18月龄,已经死亡儿101人,失访57人。1 515名婴儿中阳性60人,阴性1 324人,存活婴儿HIV母婴传播率为4.22%,校正死亡后HIV母婴传播率为6.25%。干预措施中产妇药物阻断率为76.96%,婴儿药物阻断率为92.5%,孕早期接受HIV检测率为70.5%。多因素分析显示,孕早期接受预防艾滋病母婴传播服务(OR=0.23,95%CI:0.07~0.72),抗病毒药物阻断(OR=0.46,95%CI:0.23~0.95),婴幼儿采取人工喂养(OR=0.09,95%CI:0.02~0.35)是艾滋病母婴传播的保护因素,产妇分娩过程采取侧切操作(OR=3.52,95%CI:1.49~8.27)是其危险因素。结论 河南省预防艾滋病母婴传播综合干预措施比较完善,孕产妇HIV检测阳性率保持在较低水平,但HIV暴露婴儿的母婴传播率及婴儿死亡率较高,应有针对性地加强综合干预措施。
艾滋病;母婴传播;婴幼儿;影响因素
母婴传播是15岁以下婴幼儿感染艾滋病病毒(human immunodeficiency virus,HIV)的主要途径[1],不采取干预措施的情况下HIV的母婴传播率为15%~45%,有效的综合干预措施可将人工喂养婴儿母婴传播率控制在2%以下,纯母乳喂养的婴儿母婴传播率控制在5%以下[2]。河南省是我国较早开展预防艾滋病母婴传播(prevention of mother-to-child transmission,PMTCT)的地区之一,但开展工作多年来缺乏对综合干预措施效果的分析,婴幼儿母婴传播率及死亡率尚不够清楚,通过对HIV感染产妇及分娩婴儿的回顾性调查,了解婴幼儿生存状况,并分析相关影响因素对消除艾滋病母婴传播有重要意义。
1 对象与方法
1.1 研究对象 2002年1月到2014年12月各医疗助产机构发现并报告的HIV感染孕产妇及其分娩婴儿,共发现1 673例HIV暴露婴儿,婴儿从出生接受医学随访至18月龄。
1.2 PMTCT综合干预措施 所有就诊的围产期保健的孕妇均接受HIV咨询检测,对HIV感染的孕产妇提供CD4及病毒载量检测,对分娩的产妇提供安全助产服务,对孕产妇及婴幼儿提供抗逆转录病毒药物阻断、喂养指导及生长发育监测,对满18月龄的婴儿进行HIV抗体检测以明确感染状况。
1.3 相关定义 孕产妇HIV检测阳性率=(孕妇HIV阳性数+产妇HIV阳性数)/孕产妇检测数×100%;校正的HIV母婴传播率[3]=(婴儿阳性数+婴儿死亡数×0.4)/分娩婴儿数×100%
1.4 信息收集 通过“孕产妇检测登记卡”收集孕产妇HIV检测情况,通过“HIV感染孕产妇妊娠及所生婴儿登记卡”“HIV感染孕产妇所生儿童随访登记卡”收集产妇人口学特征、感染途径、药物干预、婴幼儿随访检测等信息。相关登记卡由专人审核后通过国家预防艾滋病母婴传播信息系统进行上报。
1.5 统计学分析 采用Epidata 3.0建立数据库,双录入对数据进行逻辑校验。应用SPSS 17.0统计软件进行统计描述和分析;计数资料采用率进行描述,计数资料组间率的比较采用χ2检验或Fisher确切概率法,利用非条件Logistic回归模型分析发生母婴传播的影响因素,检验水准为α=0.05。
2 结果
2.1 孕产妇检测情况 孕产妇HIV抗体检测数呈现逐年递增趋势,2009年开始检测数成倍增加,自2009年开始检测发现的阳性孕产妇数开始呈现逐年递减趋势。HIV抗体检测阳性率呈现逐年递减趋势,到2014年检测阳性率稳定在0.01。见表1。
2.2 HIV母婴传播率及死亡率情况 在HIV暴露婴儿满1、 3、6、9、12、18月龄时均需接受医学随访,了解婴儿HIV感染及其他疾病发生情况。1 673例婴儿经随访后,1 515例存活并确认了感染状况,101例死亡,57例失访。存活婴幼儿HIV母婴传播率为4.22%(64/1 515)。对死亡婴幼儿进行纠正后累计母婴传播率为6.25%,累计死亡率为6.25%(101/1 673)。见表2。
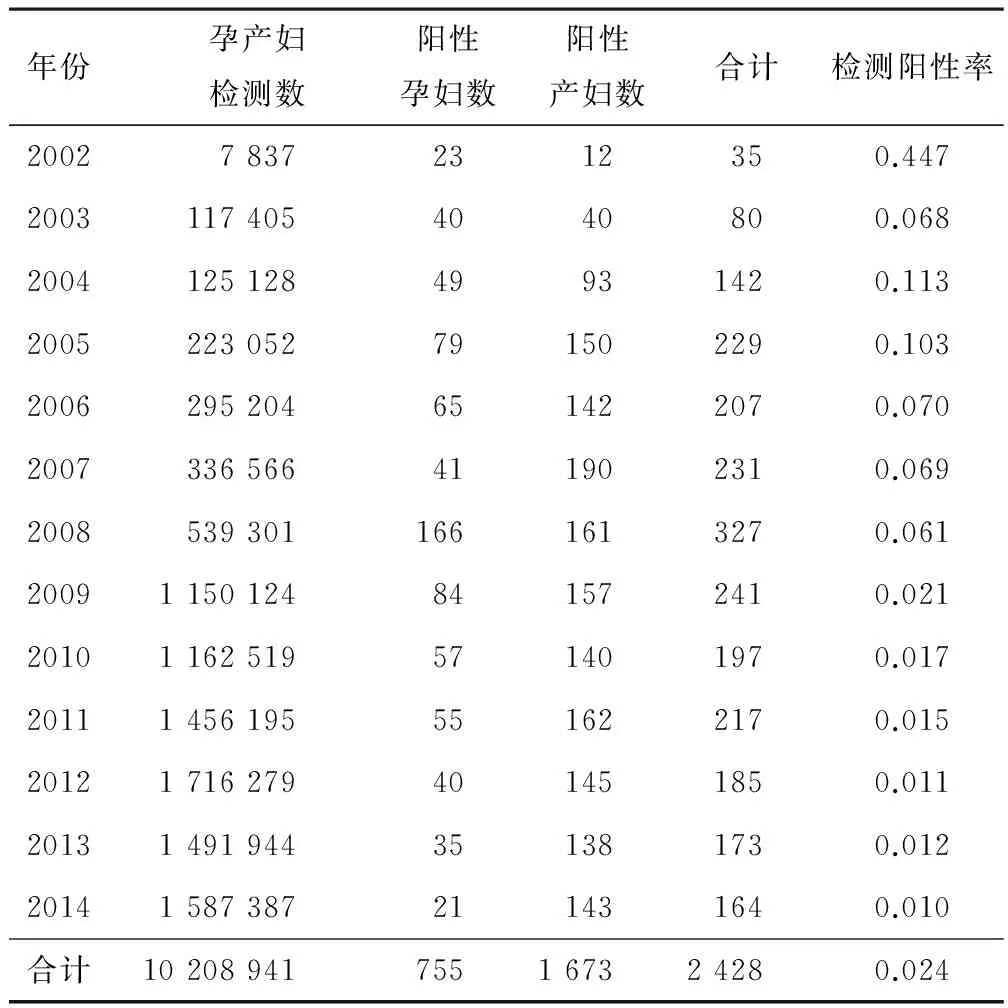
表1 2002—2014年孕产妇HIV抗体检测情况(n,%)

表2 HIV感染产妇分娩婴儿死亡率及母婴传播率情况(n,%)
2.3 综合干预措施与母婴传播 1 515例产妇的感染途径中有偿采供血占53.91%(817/1 515),性传播占46.09%(698/1 515)。孕早期接受HIV抗体检测仅占29.51%(447/1 515),产时接受PMTCT服务的占57.89%(877/1 515),急诊剖宫产占17.17%(260/1 515),80.33%(1 217/1 384)的产妇选择在县级医疗助产机构分娩。满18月龄存活并检测的婴儿中,按孕产妇及婴幼儿抗病毒药物阻断及婴儿喂养方式进行分类比较,孕产妇药物阻断率为76.96%(1 166/1 515),婴儿药物阻断率为92.5%(1 401/1 515),喂养方式以人工喂养为主,占比98.88%(1 498/1 515)。见表3。2.4 艾滋病母婴传播的影响因素 以产妇及婴儿药物阻断情况、喂养方式及孕产期服务为自变量,是否发生艾滋病母婴传播为因变量,进行单因素和多因素Logistic回归分析,结合艾滋病母婴传播实际工作经验及母婴传播的流行病知识,单因素分析中P<0.10的变量纳入逐步向前法的多因素分析。结果发现,人工喂养、孕期接受PMTCT服务、服用抗病毒药物是保护因素,不安全助产(侧切)是其危险因素。见表4。

表3 不同干预措施HIV母婴传播率比较(n,%)

表4 HIV母婴传播的多因素Logistic回归分析结果
3 讨论
预防艾滋病母婴传播的综合干预措施包括产前咨询服务、HIV检测咨询、抗病毒治疗、安全分娩、正确喂养及婴幼儿HIV检测等[3]。2001年河南省在儿基会支持下率先在全国开展上述干预工作,从最初两个试点县(上蔡县与浉河区)逐步扩展到2007年的31个重点县,2009年开始扩展到全省所有医疗助产机构。提高HIV检测覆盖范围有利于阳性孕产妇的早发现、早干预,本研究也显示随着工作范围扩大孕产妇检测数呈现逐年递增,检测阳性率呈现递减趋势。
既往有关研究表明,河南省HIV暴露且存活的婴儿的母婴传播率控制在5%左右[4]。与本研究中存活婴儿母婴传播率接近,同时也接近于国内其他同类研究中的母婴传播水平(4.5%~6.8%)[5-6]。但既往研究中多没有对死亡的HIV暴露婴幼儿进行校正,按照国内研究报告,HIV感染产妇分娩婴儿的死因构成中,疑似HIV感染占40%[7],校正死亡后我省HIV母婴传播率高达6.25%。2014年世界卫生组织发布了关于消除艾滋病病毒和梅毒母婴传播的全球认证程序及标准,该标准要求母乳喂养的婴儿母婴传播率应低于5%,人工喂养的婴儿母婴传播率应低于2%[8]。本文中联合抗病毒药物方案阻断传播效果最佳,使用单一药物或联合药物组的母婴传播率分别为2.49%和2.26%,远低于未使用药物组。未使用抗病毒药物孕产妇的母婴传播率最高为10.69%;国内王前等[9]在新疆、广西、贵州等省进行的前瞻性观察队列研究显示,使用三联药物组的母婴传播率最低,为2.75%,与本次研究结果接近。
本研究中HIV暴露婴儿的死亡率高达6.24%,高于乔亚萍等[10]2007—2010年在国内艾滋病高发地区的研究中4.9%的死亡率水平,高于同为艾滋病重点地区云南2004—2013年艾滋病暴露婴儿的死亡率[11],也远高于2010年全国平均婴幼儿死亡率[12],与非洲等欠发达国家的5岁以下儿童死亡率7.1%接近[13],低于印度等国HIV暴露婴儿的8.49%的死亡率[14]。国外Brennan等[15]对22项研究的Meta分析表明,HIV暴露婴儿比正常婴儿的死亡风险高70%,即便在2002年全球开始实施预防艾滋病母婴传播干预项目后,这一死亡风险仍然保持不变。死亡率的差异提示除了HIV对婴儿生存的影响外,应该进一步从其他方面开展研究,比如喂养方式、产前母亲身体免疫状况、所在地其他传染病发病情况等,进而发现导致HIV暴露婴儿死亡率偏高的原因。
综合干预措施中HIV感染孕产妇及早接受PMTCT服务可尽早明确HIV感染状况,并及时进行病毒载量检测,选择合适的抗病毒治疗方案。发达及欠发达地区的众多研究均表明抗病毒治疗时间与母婴传播存在重要关系,妊娠前开始治疗、妊娠早期治疗或HIV孕产妇较低的病毒载量均可把母婴传播的概率最大可能地降低[16-17]。本研究中分娩产妇平均药物阻断率仅有76.96%,低于亚洲一些欠发达地区的艾滋病产妇的药物阻断率[18]。世界卫生组织2010年推荐HIV感染孕产妇无论病毒载量及CD4基数多少,均应该进行抗病毒治疗以阻断母婴传播,2012年在2010年预防策略基础上进一步提出感染孕产妇除预防母婴传播外,应终生进行抗逆转录病毒治疗。
HIV感染产妇分娩过程中的不安全操作比如会阴侧切、产钳助产和胎头吸引助产等,可能造成母体出血增加及胎儿皮肤的损伤,增加HIV母婴传播的可能,这与本文研究结果一致。2010年及2012年世界卫生组织在HIV暴露婴儿的喂养策略中推荐在资源发达地区满足一定条件的情况下,HIV暴露的婴幼儿应采取纯人工喂养[19],这是因为母婴喂养过程中的母亲乳腺炎或乳头皲裂等现象可能导致HIV通过新生儿口腔及消化道进入血液而导致感染。同时喂养策略中着重强调了应避免混合喂养,因为混合喂养可以增加婴儿HIV感染、腹泻及营养不良的发病率。在资源比较匮乏的地区,因为人工喂养不可及,同时考虑其他传染病对婴幼儿的威胁而导致的较高死亡率,该喂养策略中推荐在抗病毒治疗的情况下可进行纯母乳喂养。
本研究对死亡的婴幼儿进行了纠正,但婴幼儿失访数较多,可能会导致本文的母婴传播率及死亡率偏低;不同时期艾滋病治疗标准的变化及HIV检测覆盖范围的扩大,均会对PMTCT的干预效果有影响,可以结合年度艾滋病疫情报告中的母婴传播情况进一步分析。按照《预防艾滋病、梅毒和乙肝母婴传播实施工作方案》[20]的要求尽快推广婴幼儿早期诊断工作,可以在HIV暴露婴儿出生后6周到3个月龄时明确婴幼儿感染状况,从而可及时进行抗病毒治疗,降低死亡率及母婴传播率,并能最大程度避免婴幼儿失访导致的感染状况不明。
[1] 苏敏,窦丽霞,乔亚萍,等.我国2010—2013年艾滋病暴露婴儿早期诊断检测情况[J].中国性病艾滋病,2016,22(6):433-454.
[2] Ruton H,Mugwaneza P,Shema N,et al.HIV-free survival among nine- to 24-month-old children born to HIV-positive mothers in the Rwandan national PMTCT programme: a community-based household survey[J].J Int AIDS Soc,2012,15(1):4.
[3] Katirayi L,Namadingo H,Phiri M,et al.HIV-positive pregnant and postpartum women's perspectives about Option B+ in Malawi: a qualitative study[J].J Int AIDS Soc,2016,19(1):20919.
[4] 孙定勇,王奇,樊盼英,等.不同干预措施预防艾滋病母婴传播的效果研究[J].中国性病艾滋病,2016,22(6):429-432.
[5] 王临虹,方利文,王前,等.我国艾滋病母婴传播水平传播时期及干预效果研究[J].中国性病艾滋病,2008,14(5):435-437.
[6] 王临虹,方利文,王前,等.我国部分地区2005—2007年艾滋病母婴传播水平变化趋势[J].中华预防医学杂志,2009,43(11):984-987.
[7] 方利文,邢再玲,王临虹,等.HIV感染孕产妇所生儿童的死亡状况研究[J].中国妇幼健康研究,2009,20(4):397-400.
[8] Sidibé M,Singh P K.Thailand eliminates mother-to-child transmission of HIV and syphilis[J].Lancet,2016,387(10037):2488-2489.
[9] 王前,王临虹,方利文,等.HIV感染孕产妇应用不同抗病毒药物方案对母婴传播的影响[J].中国妇幼健康研究,2013,24(3):279-281.
[10]乔亚萍,王爱玲,王临虹,等.艾滋病高发地区预防HIV母婴传播项目实施效果分析[J].中国性病艾滋病,2014,20(5):343-345.
[11]马强,李伟,郑敏,等.云南省保山市艾滋病暴露儿童综合干预效果分析[J].中国妇幼保健,2016,31(2):288-290.
[12]中华人民共和国卫生部.2011年中国卫生统计年鉴[M].北京:中国协和医科大学出版社,2011.
[13]Rees C A,Flick R J,Sullivan D,et al.An Analysis of the Last Clinical Encounter before Outpatient Mortality among Children with HIV Infection and Exposure in Lilongwe, Malawi[J].PLoS One,2017,12(1):e0169057.
[14]Alvarez-Uria G,Midde M,Pakam R,et al.Effect of Formula Feeding and Breastfeeding on Child Growth, Infant Mortality, and HIV Transmission in Children Born to HIV-Infected Pregnant Women Who Received Triple Antiretroviral Therapy in a Resource-Limited Setting: Data from an HIV Cohort Study in India[J].ISRN Pediatr,2012,2012:763591.
[15]BrennanA T, Bonawitz R,Gill C J,et al.A meta-analysis assessing all-cause mortality in HIV-exposed uninfected compared with HIV-unexposeduninfected infants and children[J].AIDS,2016,30(15):2351-2360.[16]Chibwesha C J,Giganti M J,Putta N,et al.Optimal Time on HAART for Prevention of Mother-to-Child Transmission of HIV[J].J Acquir Immune Defic Syndr,2011,58:224-228.
[17]Townsend C,Byrne L,Cortina-Borja M,et al.Earlier initiation of ART and further decline in mother-to-child HIV transmission rates, 2000—2011[J].AIDS,2014,28(7):1049-1057.
[18]Sovannarith S,Sokleng S,Romaing T,et al.Uptake of interventions for preventing mother-to-child HIV transmission in 11 operational districts in Cambodia[J].Western Pac Surveill Response,2012,3(3):22-28.
[19]World Health Organization.PMTCT strategic vision 2010-2015 Preventing mother-to-child transmission of HIV to reach the UNGASS and Millennium Development Goals[EB/OL].[2017-1-5].http://www.who.int/maternal_child_adolescent/documents/9789241599030/en.
[20]中华人民共和国国家卫生和计划生育委员会.卫生部办公厅关于印发《预防艾滋病、梅毒和乙肝母婴传播工作实施方案》的通知[EB/OL].[2017-1-5].http://www.gov.cn/zwgk/2011-02/24/content_1809480.htm.
Effectiveness evaluation on prevention of mother-to-child transmission of HIV in Henan province, 2002—2014
Wang Qi, Si Heng, Ma Yanmin, Nie Yugang, Fan Panying, Li Ning, Sun Dingyong, Wang Zhe
(Institute of STD and AIDS Prevention and Control, Henan Provincial Center for Disease Control and Prevention, Zhengzhou 450016, China)
Objective To evaluate the effectiveness of the interventions on preventing mother-to-child transmission of HIV, and explore the influencing factors. Methods The data regarding the pregnant and infants were collected, including demographic characteristics, antiviral therapy, HIV infections of infants between 2002 and 2014 through follow-up. Multivariate logistic regression model was used to explore the influencing factors. Results By the end of the year 2014, 10 208 94 pregnant accepted the service of HIV test, 2 428 cases were infected by HIV, and the positive rate of HIV was 0.024%. The HIV tested positive rate decreased year by year (P=0.027). Among 1 673 infants reported from 2002 to 2014, 1 515 infants survived for more than month one and a half years, 101 infants were dead, and 57 were lost of follow up. 64 infants were tested HIV-postitive, and 1 451 infants were tested HIV-negative. The MTCT rate was 4.22%, the corrective MTCT rate was 6.25%. Drug blockade rates of puerperae and infants were 76.96% and 92.5% respectively. The detection rate of HIV in early pregnancy was 70.5%. Accepting the services in early pregnancy (OR=0.23, 95%CI: 0.07-0.72), standardized antiviral therapy (OR=0.46, 95%CI:0.23-0.95), artificial feeding (OR=0.09, 95%CI: 0.02-0.35) may be the main protective factors, and episiotomies on delivery (OR=3.52, 95%CI: 1.49-8.27) may be the risk factors. Conclusion The HIV transmission of mother to child and mortality is higher. It is necessary to increase quality of services to the HIV pregnant and infants.
AIDS; mother to child transmission; infant; influence factors
国家“十二五”科技重大专项(2012ZX10004905)。
王哲,E-mail:wangzhe@hncdc.com.cn。
R 512.91
10.3969/j.issn.1004-437X.2017.09.001
2017-02-11)

