3种不同治疗方案对剖宫产术后子宫瘢痕妊娠患者预后的影响
刘彦肖++赵彦婷++郝国荣

[摘要] 目的 探討甲氨蝶呤(MTX)联合米非司酮药物治疗、子宫动脉栓塞术(UAE)、妊娠病灶切除术联合子宫瘢痕修补术3种不同治疗方案对剖宫产术后子宫瘢痕妊娠患者预后的影响。 方法 回顾性分析2009年1月~2016年1月河北省平山县人民医院收治的78例剖宫产术后瘢痕妊娠患者的临床资料,依据不同治疗方法分组。其中采用MTX联合米非司酮药物预处理患者17例为药物组,采用UAE预处理患者30例为UAE组,采用妊娠病灶切除术联合子宫瘢痕修补术治疗患者31例为联合手术组,比较3组手术时间、术中总出血量、术后血β-人绒毛膜促性腺激素(β-HCG)恢复时间、月经恢复正常时间、总医疗费用、治疗成功率及安全性。 结果 3组患者手术时间、术中总出血量、术后血β-HCG恢复时间、月经恢复正常时间和总医疗费用比较,差异有统计学意义(P < 0.05)。3组患者治疗成功率比较,差异有统计学意义(P < 0.05)。3组患者副作用发生率比较,差异无统计学意义(P > 0.05)。 结论 UAE和妊娠病灶切除术联合子宫瘢痕修补术在剖宫产术后子宫瘢痕妊娠患者中疗效更佳,且术后恢复迅速,临床上应根据具体情况选择合适治疗方案。
[关键词] 子宫瘢痕妊娠;甲氨蝶呤;米非司酮;子宫动脉栓塞术;妊娠病灶切除术;子宫瘢痕修补术
[中图分类号] R714.2 [文献标识码] A [文章编号] 1673-7210(2016)12(b)-0084-04
Effect of 3 kinds of different treatment options on the prognosis of patients with uterine scar pregnancy after cesarean section
LIU Yanxiao1 ZHAO Yanting1 HAO Guorong2
1.Department of Obstetrics and Gynecology, People's Hospital of Pingshan County, Hebei Province, Pingshan 050400, China; 2.Department of Gynaecology, the Fourth Hospital of Shijiazhuang City, Hebei Province, Shijiazhuang 050000, China
[Abstract] Objective To discuss the effect of Methotrexate (MTX) combined with Mifepristone drug treatment, uterine artery embolization (UAE) and excision of lesion of pregnancy combined with uterine scar repair of a total of 3 kinds of different treatment options on the prognosis of patients with uterine scar pregnancy after cesarean section. Methods The clinical data of 78 cases of patients with uterine scar pregnancy after cesarean section in Pingshan People's Hospital of Hebei Province from January 2009 to January 2016 were retrospectively analyzed, who were divided into three groups according to the different kinds of treatment methods. There were 17 patients treated with MTX combined with Mifepristone for pretreatment as drug group, and there were 30 cases of patients treated with UAE for pretreatment as UAE group, and there were 31 cases of patients treated with excision of lesion of pregnancy combined with uterine scar repair as combination operation group. Operation time, intraoperative total blood loss, postoperative blood β-HCG recovery time, menstrual recovery time, total medical costs, treatment success rate and safety among three groups were compared. Results Operation time, intraoperative total blood loss, postoperative blood β-HCG recovery time, menstrual recovery time, total medical costs among three groups were compared, with statistical differences (P < 0.05). Treatment success rate among three groups was compared, with statistical difference (P < 0.05). Incidence rate of side effect among three groups was compared, with no statistical difference (P > 0.05). Conclusion The treatment effect of UAE and excision of lesion of pregnancy combined with uterine scar repair in patients with uterine scar pregnancy after cesarean section is better, with rapid postoperative recovery, and the appropriate treatment plan should be chosen according to the specific situations in clinic.
[Key words] Uterine scar pregnancy; Methotrexate; Mifepristone; Uterine artery embolization; Pregnancy lesion resection; Uterine scar repair
剖宫产术后子宫瘢痕妊娠是一种特殊异位妊娠类型,由于既往存在剖宫产史,而胚胎刚好于瘢痕子宫切口处着床,随着胚胎不断生长发育,使绒毛和肌层较易发生粘连甚至植入,部分较为严重病例甚至可能穿透子宫使其破裂,最终不得不切除子宫,且在人工流产术中较易发生大出血,从而危及患者生命[1]。甲氨蝶呤(MTX)药物治疗、子宫动脉栓塞术(UAE)预处理行清宫术和妊娠病灶切除术均是临床该病常用治疗方案,合适的治疗方案能够减少因大出血导致的子宫切除,同时保留生育能力,改善预后[2]。基于此,本研究对采用MTX联合米非司酮预处理行清宫术、UAE预处理行清宫术、妊娠病灶切除术联合子宫瘢痕修补术治疗子宫瘢痕妊娠患者的临床资料进行回顾性分析,以期为各种治疗方案临床应用提供依据。
1 资料与方法
1.1一般资料
选取河北省平山县人民医院2009年1月~2016年1月收治的78例子宫瘢痕妊娠患者,并对其临床资料进行回顾性分析。所有患者均符合《现代妇产科学》[3]中关于子宫瘢痕妊娠的诊断标准,同时符合入选标准。其中纳入标准:①明确诊断,且符合上述诊断标准;②所有患者子宫瘢痕部位妊娠均为Ⅱ型;③年龄20~35岁,且临床资料记录完整。排除标准:①合并其他妊娠期并发症,如妊娠合并肝炎、妊娠期糖尿病等;②合并严重感染性疾病,如各种病毒、致病菌等;③合并恶性肿瘤、急性感染性疾病、免疫缺陷者;④合并精神异常者。依据不同治疗方式,将入选患者分为3组,即药物组(采用MTX联合米非司酮药物预处理行清宫术,17例)、UAE组(采用UAE预处理行清宫术,30例)和联合手术组(采用妊娠病灶切除术联合子宫瘢痕修补术,31例)。3组患者年龄、剖宫产次数、停经时间、距前次剖宫产时间、瘢痕厚度、入院血β-人绒毛膜促性腺激素(β-HCG)水平等比较,差异无统计学意义(P > 0.05),具有可比性。见表1。
1.2 方法
所有患者确诊后均先行血尿常规、肝肾和凝血功能检查,确定符合药物治疗或手术指征后依据患者实际情况及其治疗意愿分别给予不同疗法。药物组:采用MTX(山西普德药业股份有限公司,国药准字H20066519)联合米非司酮(上海新华联制药有限公司,国药准字H10950202)预处理后行清宫术,具体方法:①MTX肌内注射,剂量为50 mg/次,1次/d,连续治疗5 d;同时给予米非司酮口服,剂量为50 mg/次,1次/d(均于晨起服药,服药后2 h可进食),连续治疗3 d;如血β-HCG ≤ 2000 mU/mL,则行清宫术,如出血较多,可注射6 U垂体后叶素进行止血。②清宫术:腰硬联合麻醉下利用超声诊断仪行清宫术,首先嘱患者充盈膀胱并取膀胱截石位,留置导尿并将导管夹闭,在B超引导下将探针沿患者子宫方向送入宫腔后,术毕将刮出物送至病理检查。UAE组:采用UAE预处理行清宫术,具体方法:①UAE手术:嘱患者取仰卧位后行局部麻醉,穿刺点为右侧股动脉,置入5F动脉鞘行造影处理,并向其子宫动脉内缓慢注入MTX,剂量为50 mg/m2,如无明显不良反应,压迫穿刺侧腹股沟行加压包扎穿刺并进行肢体制动,平卧1 d后并行心电监护,若无异常则行清宫术;②清宫术:手术方法参照药物组中清宫术操作。联合手术组:采用妊娠病灶切除术联合子宫瘢痕修补术,具体方法:①50 mg MTX囊内注射,1次;米非司酮口服剂量50 mg/次,2次/d,连用6 d。②妊娠病灶切除术:B超引导下观察宫腔情况,确定病灶部位后将妊娠组织物钳取,并采用宫腔镜将残余妊娠组织物取出。③子宫瘢痕修补术:于子宫下段注射垂体后叶素,并在腹腔镜下采用可吸收线行连续缝合修补术。
1.3 观察指标
①观察3组手术时间、术中总出血量、术后血β-HCG恢复时间、月经恢复正常时间和总医疗费用;②比较3组治疗成功率,成功率参照《现代妇产科学》[3]定义为妊娠病灶清除,月经和血β-HCG恢复正常;③比较3组治疗方法安全性。
1.4 统计学方法
采用SPSS 15.0统计软件对数据进行分析和处理,计量资料以均数±标准差(x±s)表示,多组比较采用方差分析,进一步两两比较行SNK-q检验,计数资料采用χ2检验,以P < 0.05为差异有统计学意义。
2 结果
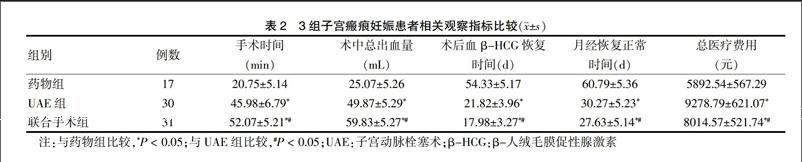
2.1 3组患者相关观察指标比较
3组患者手术时间、术中总出血量、术后血β-HCG恢复时间、月经恢复正常时间和总医疗费用比较,差异有统计学意义(P < 0.05);药物组手术时间短于UAE组和联合手术组,术中总出血量少于UAE组和联合手术组,术后血β-HCG恢复时间、月经恢复正常时间长于UAE组和联合手术组,总医疗费用低于UAE组和联合手术组,差异有统计学意义(P < 0.05);UAE组手术时间短于联合手术组,术中总出血量少于联合手术组,术后血β-HCG恢复时间、月经恢复正常时间长于联合手术组,总医疗费用低于联合手术组,差异有統计学意义(P < 0.05)。见表2。
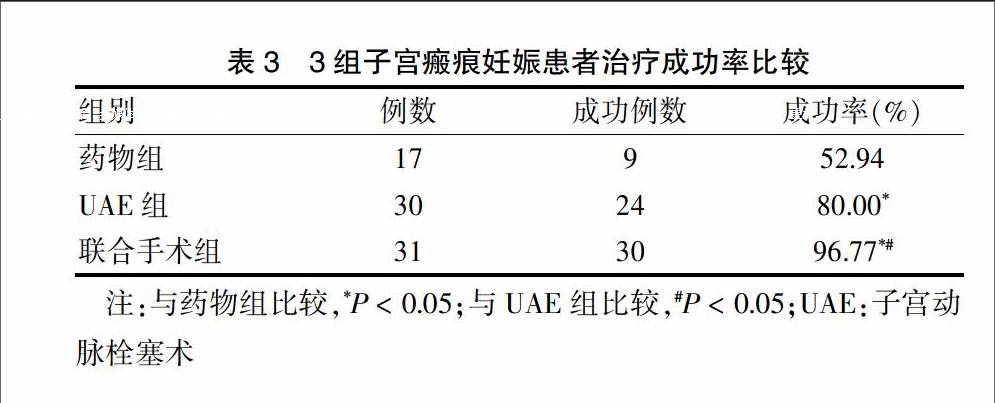
2.2 3组患者治疗成功率比较
3组患者治疗成功率比较,差异有统计学意义(P < 0.05);药物组治疗成功率低于UAE组和联合手术组(P < 0.05);UAE组治疗成功率低于联合手术组(P < 0.05)。见表3。
表3 3组子宫瘢痕妊娠患者治疗成功率比较
注:与药物组比较,*P < 0.05;与UAE组比较,#P < 0.05;UAE:子宫动脉栓塞术
2.3 3组患者安全性比较
药物组治疗过程中有2例出现胃肠道反应、1例头痛,副作用发生率为17.65%(3/17);UAE组术后有2例切口疼痛,副作用发生率为6.67%(2/30);联合手术组术后有2例切口疼痛、1例切口感染,副作用发生率为9.68%(3/31);3组患者副作用发生率比较,差异无统计学意义(P > 0.05)。
3 讨论
剖宫产术后子宫瘢痕妊娠是妇产科常见的异位妊娠类型,常随着胚胎生长和发育导致患者子宫切除、大出血和病死风险不断增加[4-6]。临床研究显示,剖宫产术后子宫瘢痕妊娠多由于子宫下段蜕膜缺乏或内膜损伤导致绒毛组织粘连,受精卵或胚胎通过微观通道向子宫肌层侵入,最后着床于前次剖宫产妊娠瘢痕处,给患者生命安全带来严重威胁[7-8]。合并多次剖宫产史、子宫肌瘤剥除术史和刮宫史等均是子宫瘢痕妊娠常见危险因素,分析其中原因:术后子宫切口愈合效果较差,再加上上述因素使瘢痕宽大和炎症感染风险增高,而炎症感染又会导致手术切口瘢痕部位出现微小裂隙,影响愈合效果,造成受精卵或胚胎更容易在微小裂隙处着床,并随着其生长发育使绒毛向子宫肌层粘连不断植入,甚至穿透瘢痕,进而诱发难以控制的大出血,危及生命[9-11]。因此,孕早期积极采取有效手段终止妊娠是剖宫产术后子宫瘢痕妊娠患者最为有效的治疗方案。
目前,对于此类患者临床常用的终止妊娠方案主要包括药物或UAE预处理行清宫术、妊娠病灶切除术联合子宫瘢痕修补术等[12-13]。上述方案均在临床上被推广应用,也存在一定优势和不足。关于三者治疗子宫瘢痕妊娠预后对比评价临床研究较多,但是目前并未得出一致结论[14]。有研究指出,MTX联合米非司酮药物预处理相比于UAE预处理对机体创伤更小,术后无明显疼痛,因而更容易被患者接受[15-16]。但是与UAE预处理行清宫术、妊娠病灶切除术联合子宫瘢痕修补术相比较,药物预处理常会出现胃肠道反应、头痛等不良反应,且尽管可以减轻术后疼痛,但术后月经恢复正常时间和血β-HCG恢复时间远长于UAE预处理和妊娠病灶切除术联合子宫瘢痕修补术,故而也存在一定缺陷[17-19]。另有研究指出,MTX联合米非司酮预处理行清宫术医疗费用更低,对于经济压力较大的患者无疑是一种良好的选择[20-22]。但是此种治疗方案成功率较低,且往往需要延期行清宫术,无疑对患者治疗期间生活质量产生严重不良影响。关于3种治疗方案安全性临床研究结论仍存在一定争议。但总体来说,MTX联合米非司酮预处理行清宫术较易导致术后恶心、呕吐、头痛等副作用,而UAE预处理行清宫术较易出现术后疼痛,妊娠病灶切除术联合子宫瘢痕修补术后除较易出现切口疼痛外,还易出现切口感染。
本研究结果中,药物组手术时间短于UAE组和联合手术组,术中总出血量少于UAE组和联合手术组,术后血β-HCG恢复时间、月经恢复正常时间长于UAE组和联合手术组,总医疗费用低于UAE组和联合手术组;UAE组手术时间短于联合手术组,术中总出血量少于联合手术组,术后血β-HCG恢复时间、月经恢复正常时间长于联合手术组,总医疗费用低于联合手术组,提示妊娠病灶切除术联合子宫瘢痕修补术在剖宫产术后子宫瘢痕妊娠患者中具有较为显著療效和应用价值,可有效促进术后恢复并保留生育功能,且该治疗方案医疗费用明显低于UAE组,也在多数患者可承担范围内。此外,3组患者副作用发生率比较差异无统计学意义,提示妊娠病灶切除术联合子宫瘢痕修补术具有一定可靠性和安全性,值得推广应用。
综上所述,UAE预处理行清宫术和妊娠病灶清除术联合子宫瘢痕修补术对于剖宫产术后子宫瘢痕妊娠患者具有良好疗效,与MTX联合米非司酮预处理行清宫术相比,前者更具可行性,且妊娠病灶清除术联合子宫瘢痕修补术能够更为有效地促进术后康复,且医疗费用在患者能力范围内,故而具有较高临床推广应用价值。但是针对不同具体情况患者应当综合考虑各方面作用,最终确定个性化最佳治疗方案。
[参考文献]
[1] 祝贺,赵淑华,陈军,等.宫腔镜治疗剖宫产术后子宫瘢痕妊娠临床分析[J].中国妇幼保健,2010,25(32):4673-4676.
[2] 徐佳,孟跃进,顾晓丽,等.宫腔镜电切术治疗剖宫产术后子宫瘢痕妊娠的疗效分析[J].郑州大学学报:医学版,2014,49(6):886-888.
[3] 陈长瑛.现代妇产科学[M].长春:吉林科学技术出版社,2012:257-260.
[4] 陈静平.剖宫产后子宫瘢痕妊娠的早期诊断及治疗[J].微创医学,2014,9(5):612-615.
[5] 吴一彤.子宫动脉栓塞MTX介入及清宫术联合用于疤痕妊娠的疗效及可行性[J].临床和实验医学杂志,2015,14(19):1638-1641.
[6] 习红丽,洪莉.剖宫产瘢痕部位妊娠不同治疗方式及其疗效分析[J].临床和实验医学杂志,2015,14(15):1291-1294.
[7] 陈晓燕,宋永红,常青,等.剖宫产术后瘢痕妊娠发生的危险因素分析[J].重庆医学,2015,44(27):3782-3784.
[8] 房艳春,欧云霞.剖宫产术后子宫瘢痕处妊娠临床分析[J].中国医药导报,2010,7(17):105-108.
[9] Tanimura S,Funamoto H,Hosono T,et al. New diagnostic criteria and operative strategy for cesarean scar syndrome:endoscopic repair for secondary infertility caused by cesarean scar defect [J]. J Obstet Gynaecol Res,2015,41(9):1363-1369.
[10] 张晓燕,王红静,贾西彪,等.剖宫产术后子宫瘢痕处妊娠103例临床分析[J].四川大学学报:医学版,2010,41(4):745-747.
[11] 赵真,董白桦,苏士利.102例剖宫产术后子宫瘢痕处妊娠治疗效果评价[J].山东大学学报:医学版,2014,52(1):75-78.
[12] 王雪,贺国丽,王圣坦,等.剖宫产术后子宫瘢痕处妊娠29例临床诊治分析[J].中国妇幼保健,2013,28(6):1044-1045.
[13] 李秀平.剖宫产术后子宫瘢痕处妊娠50例临床分析[J].现代医学,2013,41(12):920-922.
[14] Ryo E,Sakurai R,Kamata H,et al. Changes in uterine flexion caused by cesarean section:correlation between post-flexion and deficient cesarean section scars [J]. J Med Ultrason,2016,43(2):237-242.
[15] 张斌斌,武丽红,丁丽珍.甲氨蝶呤灌注及子宫动脉栓塞联合清宫术对子宫瘢痕妊娠患者的疗效观察[J].中国药师,2016,19(8):1529-1531.
[16] 赵婧.子宫瘢痕妊娠患者子宫动脉化疗栓塞+清宫术出血量相关因素分析[J].中國医药导报,2013,10(19):8-11.
[17] 李莉.经阴道子宫瘢痕妊娠病灶切除术对剖宫产术后疤痕妊娠患者的疗效影响[J].齐齐哈尔医学院学报,2015, 36(33):5047-5049.
[18] 王秀玲.剖宫产术后子宫切口瘢痕妊娠患者不同治疗方案的临床分析[J].现代中西医结合杂志,2014,23(26):2895-2897.
[19] 石莹,廖予妹,王茹娜,等.天花粉蛋白与甲氨蝶呤治疗子宫瘢痕妊娠的疗效比较的多中心研究[J].中国生化药物杂志,2014,34(7):93-95.
[20] 吴晓兰,郑高明.宫腔镜在保留剖宫产术后子宫瘢痕妊娠患者生育功能中的临床价值[J].中华妇幼临床医学杂志:电子版,2015,11(1):80-82.
[21] 刘晶.甲氨蝶呤配伍米非司酮治疗剖宫产术后子宫瘢痕妊娠的效果观察[J].中国当代医药,2014,21(35):84-86.
[22] 陈滢,王晶,童明.腹腔镜子宫动脉阻断术在子宫瘢痕妊娠手术中的应用[J].海南医学,2013,24(11):1599-1601.
(收稿日期:2016-08-27 本文编辑:李亚聪)

