老年患者脊柱术后发生急性精神障碍的相关因素分析
龙新华,周云飞,杜浏学,陈海鸣(南昌大学第一附属医院:急诊外科,骨科,江西南昌330006)
·临床与转化医学·
老年患者脊柱术后发生急性精神障碍的相关因素分析
龙新华1,周云飞2,杜浏学2,陈海鸣1(南昌大学第一附属医院:1急诊外科,2骨科,江西南昌330006)
目的:探讨老年患者脊柱手术后发生急性精神障碍(POP)可能的原因,以便指导临床预防.方法:收集2010-01-01/2016-01-01在南昌大学第一附属医院行脊柱手术的65岁以上患者临床资料,分析出现术后精神障碍(A组)与未出现术后精神障碍(B组)患者性别、基础疾病、酗酒史、手术持续时间、术中出血、术后血清白蛋白、电解质水平以及手术节段与术后精神障碍的关系.结果:共收集患者4030例,其中出现术后精神障碍者180例,发生率为4.46%.男性发病率高于女性.A组患者中有酗酒史、高血压病史、糖尿病病史、手术持续时间>3 h、术中出血>500 mL、术后低蛋白血症以及低钠、低钾血症发生率显著高于B组.颈、胸、腰不同手术节段手术之间POP发生率无明显差异(P=0.138).但是颈椎不同手术方式之间POP发生率存在显著差异(P<0.001).Logistic回归分析结果提示:酗酒史、高血压病史、糖尿病病史、手术时间、低白蛋白血症、电解质紊乱为老年患者脊柱术后精神障碍可能的危险因素.结论:本研究分析并提出老年患者脊柱术后精神障碍发生的可能危险因素为临床预见性实施干预措施,有效预防术后精神障碍的发生或避免其导致的不良后果提供参考.但POP发病确切的高危因素需在多中心、多因素回顾性研究以及前瞻性研究中进一步发现和证实.
术后精神障碍;危险因素;脊柱手术
0 引言
脊柱手术一般在全身麻醉下完成,术后需要一定时间的卧床休息.在临床工作中发现,许多患者在手术后出现谵妄、定向力障碍、躁动、烦躁不安、神智不清、嗜睡、胡言乱语、昼夜颠倒等精神障碍表现,且其中绝大多数为老年患者.术后精神障碍(postoperative psychonosema,POP)表现谵妄者居多,一般发生于术后15 d[1],虽然患者精神症状多能在约1周后自行缓解或者运用小剂量抗精神异常药物后完全缓解,但这一时期恰好与脊柱术后需要严格卧床休息配合治疗的时期重叠,患者术后精神障碍不能很好地配合治疗以及功能锻炼,增加了术后护理难度,使术后并发症的发生率大大提高,严重影响手术效果及患者生活质量.因此预防老年患者脊柱术后精神障碍发生对减少术后并发症,提高手术疗效以及患者生活质量至关重要.本研究通过对2010-01-01/2016-01-01在南昌大学第一附属医院接受脊柱手术并发生术后精神障碍的老年患者临床资料进行回顾性分析,拟寻找老年患者脊柱术后发生精神障碍的可能相关因素,并通过Logistic回归分析探讨出现术后精神障碍的高危因素,为临床中预防老年患者脊柱术后精神障碍的发生提供参考.
1 资料和方法
1.1 一般资料收集2010-01-01/2016-01-01在南昌大学第一附属医院行脊柱手术的65岁及以上患者的临床资料,回顾性分析出现术后精神障碍(A组)与未出现术后精神障碍(B组)患者性别、基础疾病、酗酒史、手术持续时间、术中出血、术后血清白蛋白、电解质水平以及脊柱手术节段等临床资料与术后精神障碍的关系.
1.2 排除标准患者有精神病病史或者家族史、术前存在精神障碍以及术后通过CT或者MRI检查提示存在器质性病变的病例不纳入本研究.
1.3 纳入标准术后精神障碍诊断标准参照美国精神病学会1987年诊断标准:(1)对环境的意识减退且有转移,集中和保持环境刺激的注意力下降.(2)至少出现以下2条:①知觉障碍;②语言不连贯;③睡眠清醒节律失调;④神经运动性活动减少.(3)定向失调和记忆减退.(4)临床表现持续数小时、数日,有时1 d内昼夜有波动.
1.4 统计学处理所有数据应用SPSS13.0统计学软件进行分析,计数资料采用χ2检验;将单因素分析结果中P<0.05的因素进行多因素Logistic回归分析,以P<0.05为差异有统计学意义.
2 结果
2.1 老年患者脊柱术后精神障碍相关因素的单因素分析老年患者脊柱术后精神障碍的发生与性别、酗酒史、高血压病史、糖尿病病史、手术时间、低白蛋白血症、低钠、低钾血症等因素有一定的相关性,差异有统计学意义(P<0.05).颈、胸、腰不同手术节段手术之间POP发生率比较,差异无统计学意义(P=0.138).但是颈椎不同手术方式之间POP发生率比较,差异有统计学意义(P<0.001,表1).
2.2 影响老年患者脊柱术后精神障碍的多因素Logistic回归分析结果筛选出发生术后精神障碍的可能高危因素有:酗酒史、高血压病史、糖尿病病史、手术时间长、术中出血多、低白蛋白血症、低钠、低钾血症(表2).
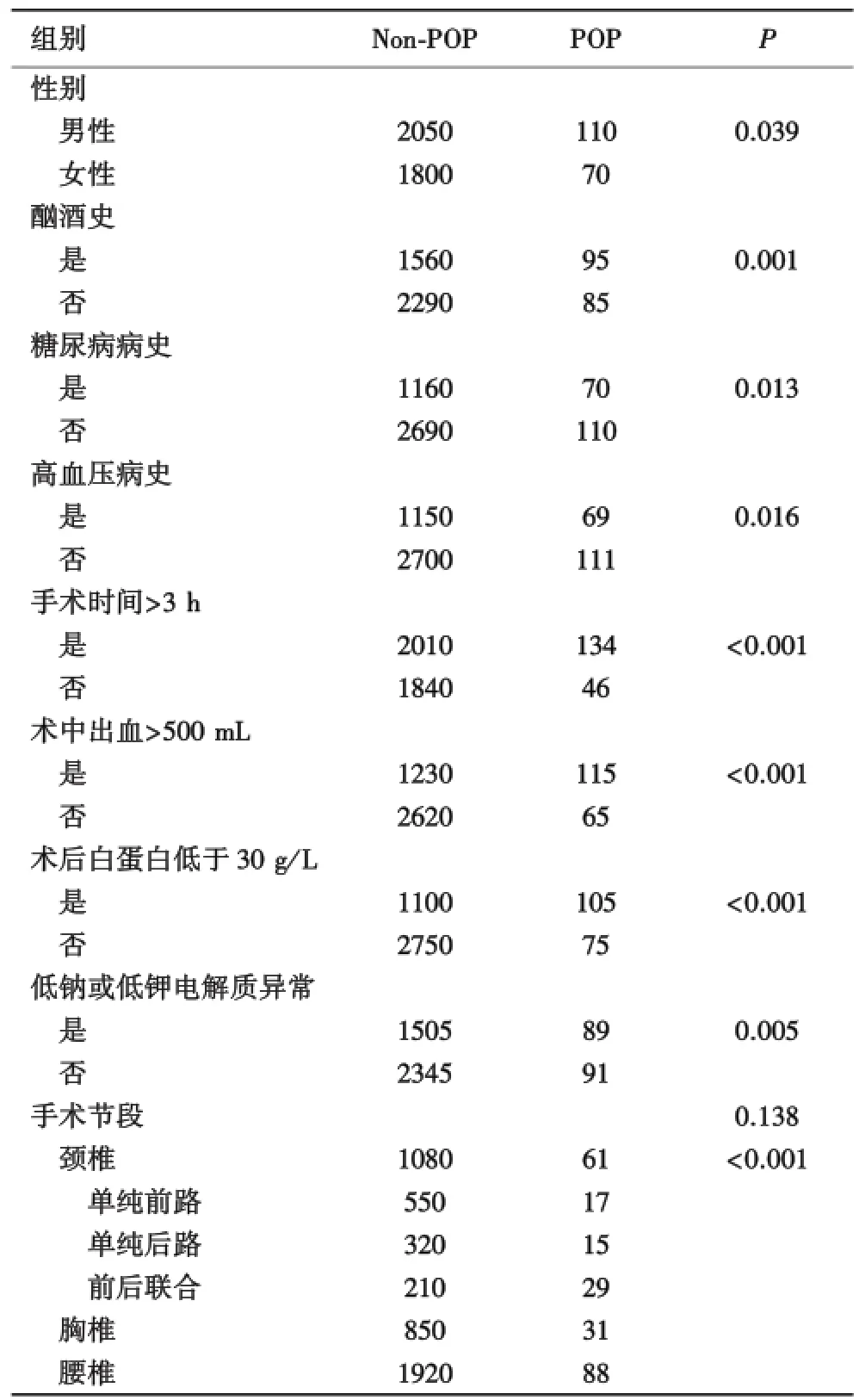
表1 老年患者脊柱术后精神障碍相关因素的单因素分析
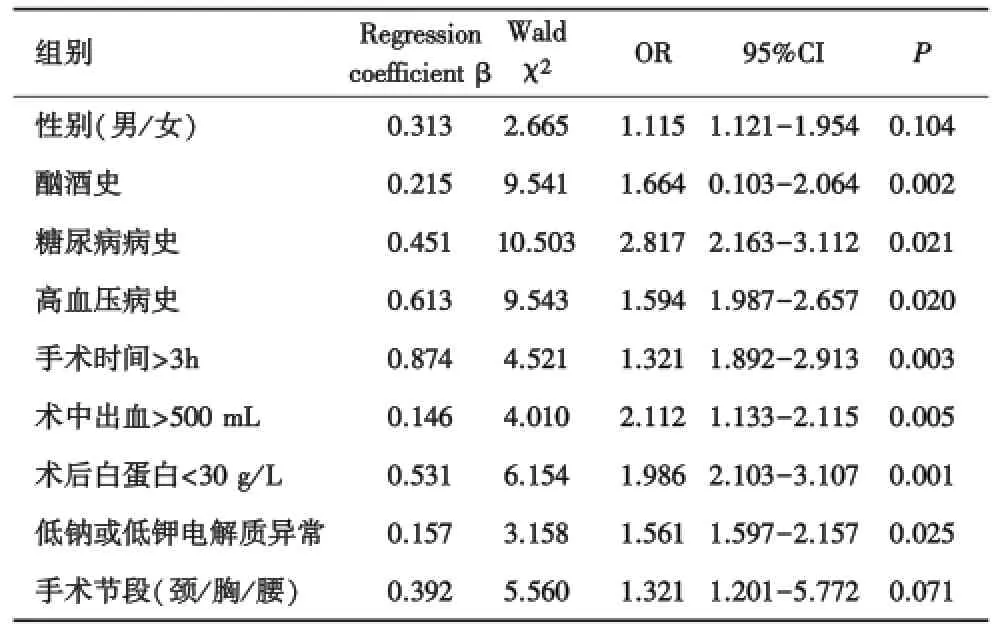
表2 影响老年患者脊柱术后精神障碍的多因素Logistic回归分析
3 讨论
术后精神障碍(postoperative psychonosema,POP)是指术前没有精神异常的患者受围术期各种因素的影响,术后数天内出现的脑功能暂时性功能障碍的一种可逆的、具有波动性的急性精神紊乱综合征[2].POP主要临床表现包括焦虑、谵妄、幻觉、躁狂、抑郁等,其中最为多见的表现为谵妄.手术后精神障碍多发生于术后1~5 d,尤以老年患者居多[3].关于术后精神障碍发生的机制尚不明确,曾经有学者相继提出细胞代谢水平学说、神经递质学说、应激反应学说及睡眠觉醒障碍学说等理论假说[4-6],每个假说都有其科学性,但都难以全面解释术后精神障碍的发生.最近,Sousa等研究发现术后精神障碍与酗酒史密切相关[7].还有学者最新研究发现,术中低血氧以及低血压易导致术后精神障碍[8-9].很显然,术后精神障碍的发生是多因素、多水平作用的结果.近年来,越来越多的老年人接受脊柱手术,临床中脊柱术后精神障碍的发生也较为常见.因大多脊柱术后患者需要卧床休息并在医师指导下行功能锻炼,POP的发生大大增加了护理难度及工作量,增加了术后并发症及病死率,延长了住院时间,同时延迟了患者的康复.因此寻找和分析POP发生的高危因素对临床上采取相应预防措施至关重要.本研究对南昌大学第一附属医院脊柱术后老年患者进行大样本回顾性分析,寻找老年患者脊柱术后发生精神障碍的可能相关因素及高危因素,为临床预防脊柱术后POP提供参考.
本研究结果显示:4030例脊柱手术后老年患者中有180例发生术后精神障碍,其中男110例,女70例,颈椎手术1141例(61例POP),胸椎手术881例(31例POP),腰椎手术2008例(88例POP),不同手术节段之间POP发生率无明显差异(P=0.138).本研究对颈椎手术不同手术方式进一步分析发现:单纯前路手术有567例(17例POP)、单纯后路手术335例(15例POP)、前后联合手术239例(29例POP),他们之间POP发生率存在显著差异(P<0.001),这可能与颈椎前路手术时间短、出血少、对患者全身情况影响小等因素有关.另外,患者中有酗酒史者更容易出现术后精神障碍,这与许多研究结果不谋而合[7,10-11].但是男性比女性更容易发病,与Shi等[12]和Fineberg等[13]的研究结果不同,这可能与国内男性酗酒者更多有关.此外,手术时间越长,术中出血越多,术后越容易出现精神障碍.术后患者低蛋白血症以及电解质紊乱不仅关系到POP发病,而且关系到术后POP持续时间以及严重程度.术后有效处理低蛋白血症,纠正电解质紊乱有利于精神障碍症状缓解,缩短持续时间,并预防进一步加重,是处理术后精神障碍的基本条件.另外,必要的心理辅导及家属的尽心照顾也有利于预防POP发生以及已有症状的尽快缓解.
综上所述,性别、酗酒史、高血压病史、糖尿病病史、手术时间、术中出血量、术后白蛋白水平及电解质水平均为老年患者脊柱术后精神障碍发生的可能相关因素,其中酗酒史、高血压病史、糖尿病病史、手术时间长、术中出血多、低白蛋白血症、低钠、低钾血症为POP的高危因素.虽然本研究所含样本量较大,但是所有病例均来自南昌大学第一附属医院,为单中心、回顾性研究,其中部分病例资料存在不确切性并难以回访考证,POP发病确切的高危因素将在下一步多中心、多因素回顾性研究以及前瞻性研究中进一步发现和证实.
[1]Sanders RD,Coburn M,Cunningham C,et al.Risk factors for post⁃operative delirium[J].Lancet Psychiatry,2014,1(6):404-406.
[2]Youngblom E,DePalma G,Sands L,et al.The temporal relation⁃ship between early postoperative delirium and postoperative cognitive dysfunction in older patients:a prospective cohort study[J].Can J Anaesth,2014,61(12):1084-1092.
[3]Yonekura H,Hirate H,Sobue K.Incidence,Risk Factors,and Effects on Outcome of Postoperative Delirium in Patients Undergoing Esophagectomy[J].Masui,2015,64(6):597-602.
[4]Witlox J,Eurelings LS,de Jonghe JF,et al.Delirium in elderly patients and the risk of postdischarge mortality,institutionalization,and dementia:a meta⁃analysis[J].JAMA,2010,304(4):443-451.
[5]Alvarez Fernandez B,Formiga F,Gomezr R.Delirium in hospitalised older persons:Review[J].J Nutr Health Aging,2008,12(4):246-251.
[6]Martin BJ,Buth KJ,Arora RC,et al.Delirium:a cause for concern beyond the immediate postoperative period[J].Ann Thorac Surg,2012,93(4):1114-1120.
[7]Sousa G,Pinho C,Santos A,et al.Postoperative delirium in patients with history of alcohol abuse[J].Rev Esp Anestesiol Reanim,2016:S0034-9356(16)30092-5.
[8]Soh S,Shim JK,Song JW,et al.Postoperative delirium in elderly patients undergoing major spinal surgery:role of cerebral oximetry[J].J Neurosurg Anesthesiol,2016.
[9]Kappen TH,Wesselink EM,van Klei WA,et al.Intraoperative hypotension and postoperative delirium:no confusion on confounding[J].Br J Anaesth,2016,116(6):887-888.
[10]Novakovic M,Dejanovic SD,Maric⁃Burmazevic J,et al.Alcoholic and postoperative delirium:a case⁃control study[J].Psychiatr Danub,2015,27(1):90-96.
[11]Gvozdenovic L,Antanaskovic A.History of alcohol abuse after major non⁃cardiac surgery and postoperative cognitive dysfunction[J].Eur J Intern Med,2015,26(9):e51.
[12]Shi C,Yang C,Gao R,et al.Risk Factors for Delirium After Spinal Surgery:A Meta⁃Analysis[J].World Neurosurg,2015,84(5):1466-1472.
[13]Fineberg SJ,Nandyala SV,Marquez⁃Lara A,et al.Incidence and risk factors for postoperative delirium after lumbar spine surgery[J].Spine,2013,38(20):1790-1796.
Analysis of risk factors for acute postopera⁃tive psychonosema in the elderly patients after spinal surgery
LONG Xin⁃Hua1,ZHOU Yun⁃Fei2,DU Liu⁃Xue2,CHEN Hai⁃Ming11Department of Emergency Surgery,2Department of Orthopedics,the First Affiliated Hospital of Nanchang University,Nanchang 330006,China
AIM:To explore the causes of high risk for the acute postoperative psychonosema(POP)of the elderly after spinal surgery and in order to guidw clinical prevention.METHODS:Elderly patients(above 65 years)who underwent spinal surgery at the First Affiliated Hospital of Nanchang University from Janu⁃ary 2010 to January 2016 were retrospectively reviewed.Patients with(group A)or without(group B)POP and related parame⁃ters,such as gender,underlying disease,alcohol history,dura⁃tion of surgery,intraoperative bleeding,postoperative serum albu⁃min,electrolyte levels and surgical segment et al,were collected and analyzed.The study was approved by the ethical research committee.RESULTS:A total of 180 of 4030 patients(4.46%)occurred POP.Incidence in males was higher than that in females.Patients who have history of alcohol,hypertension,diabetes mel⁃litus,duration of operation more than 3 hours,intraoperative bleeding greater than 500 mL,postoperative hypoproteinemia and hyponatremia,hypokalemia were higher than those of Group B.There was no statiatically significant on the incidence rate of POP among various surgical segments(P=0.138),but there was sig⁃nificant differences among different surgical procedure of cervical,chest and waist(P<0.001).Logistic regression suggested that alcohol history,duration of surgery,intraoperative bleeding,post⁃operative serum albumin,and electrolyte levels were risk factors of acute PoP in the elderly patients.CONCLUSION:The study reveals the possible risk factors of POP in the elderly patients with spine surgery,which provids reference for the prevention of POP.However,the exact risk factors for the incidence of POP still need to be further identified and confirmed by multicenter,multivari⁃ate,retrospective,and prospective studies.
postoperative psychonosema;risk factors;spinal surgery
R749.1+6
B
2095⁃6894(2017)04⁃31⁃03
2016-11-18;接受日期:2016-11-05
龙新华.E⁃mail:chenhaiming2797@126.com
陈海鸣.E⁃mail:chenhaiming2797@126.com

