无症状甲状旁腺腺瘤合并甲状腺乳头状癌的主要特征
杨 波,刘志英,温晓菊,李瑞光
无症状甲状旁腺腺瘤合并甲状腺乳头状癌的主要特征
杨 波1,刘志英2,温晓菊1,李瑞光1
目的 总结无症状甲状旁腺腺瘤(parathyroid adenoma,PA)合并甲状腺乳头状癌(pillary thyroid carcinoma,PTC)的主要特征,以提高两病并存时的诊断水平。方法 回顾分析新疆医科大学附属肿瘤医院2005-01至2014-12诊断的12例无症状PA合并PTC患者一般资料及病理组织形态学特点。结果 12例中,2例血清钙和血清甲状旁腺素(parathyroid hormone ,PTH)增高、 血清磷降低。PA镜下实质细胞由主细胞、嗜酸性细胞混合组成。瘤细胞排列成巢状、片状或囊状,核稍大,偶见核分裂象。肿瘤均包膜完整,未见坏死。免疫组化表型所有 12 例PA 病例CK19、PTH、嗜铬粒素A(CgA)均为阳性;甲状腺转录因子-1(TTF-1),甲状腺球蛋白(TG),降钙素均为阴性,Ki-67阳性指数 <3%。结论 无症状PA合并PTC临床上比较少见,术前应仔细检查,排除两病共存的情况,避免遗漏。术中有必要行冷冻病理切片检查,而且还应与甲状旁腺癌、PTC等肿瘤鉴别。
甲状旁腺腺瘤;甲状腺乳头状癌;无症状
随着各项诊断技术的发展,甲状腺乳头状癌(pillary thyroid carcinoma,PTC)的发生率逐步提高,但对无症状甲状旁腺腺瘤(parathyroid adenoma,PA)的诊断率并不高。PA发病率低,检索国内外文献,PA合并PTC的情况仅有个案报道[1-3]。笔者回顾性分析2005-01至2014-12收集的12 例PA合并PTC患者,结合相关文献,进一步探讨其临床和病理学特征,以加深对此疾病的认识,旨在为临床提高两病共存时的诊治水平提供依据。
1 对象与方法
1.1 对象 12例PA合并PTC患者,占同期手术治疗PA患者的28.6%(12/42)。其中男2例,女10例,男女之比为1∶5,年龄30~65岁,平均49.1岁。12例均无泌尿系结石,骨关节疼痛,病理性骨折等典型的甲状腺功能亢进的临床表现,都以颈部肿物或体检发现甲状腺疾病就诊。
1.2 方法 所有手术标本经4%甲醛固定,常规石蜡包埋,切片3μm 厚,经HE染色,光镜观察。采用EnVision两步法对标本的石蜡切片进行免疫组织化学染色。 所选一抗:CK19、TTF-1、TG、Ki-67和PTH(鼠抗人单克隆抗体)、降钙素(兔抗人单克隆抗体)、CgA(兔抗人多克隆抗体),均购自北京中杉金桥生物技术有限公司。石蜡切片脱蜡、水化、抗原修复、 DAB显色,用已知的阳性切片作为阳性对照,用PBS代替一抗做阴性对照,染色步骤按说明书进行。
1.3 临床检测指标 12例中,2例血清钙≥2.7 mmol/L(正常值2.1~2.7 mmol/L)、 血清磷≤0.82 mmol/L(正常值0.82~1.55 mmol/L);血清PTH 测定为正常2~ 3倍(正常值15~65 pg/ml);其余10 例血清钙,磷和血清PTH均在正常范围。
12例手术前均行甲状腺B 超检查,提示甲状腺癌者10例,其余2例提示甲状腺腺瘤可能,本研究中有3例为异位的PA,B超均提示为肿大的淋巴结可能性大,无1例提示合并有甲状旁腺肿瘤。2例行甲状腺ECT 检查,3例行甲状腺CT 检查,均提示甲状腺为“冷结节”,未考虑甲状旁腺病变。
1.4 治疗 12例均行手术治疗,术中冷冻切片确诊为PTC,患侧腺叶+峡部+对侧腺叶部分切除,选择性进行颈部区域性淋巴结清扫,对其余甲状旁腺未再进行探查。12例术后均出现血钙水平暂时性降低,其中3例口周、面部、双手和双足出现麻木感等低血钙临床表现,静脉或口服钙剂等治疗,血钙水平在术后1周~2个月恢复至正常。12例随访时间10~48个月,所有病例均未见复发。
2 结 果
12例PA均为单发,位于甲状腺右下极4例,右上极 2 例,左下极 2 例,左上极 1例,位于左气管旁2例,胸骨上窝1例。PA最小直径0.2 cm,最大直径2.5 cm,为红棕色或红褐色、圆形或椭圆形,一般均有完整包膜,未见坏死(图1)。显微镜下实质细胞由主细胞、嗜酸性细胞组成,部分胞质透明,常见几种细胞混合组成。瘤细胞排列成巢状、片状或囊状(图1),核比一般正常甲状旁腺细胞的核稍大,可出现异型性,但异型性小,偶见核分裂象,但无病理性核分裂;腺瘤的间质一般稀少,但富于血管,偶有包膜侵犯,但未侵透包膜,周围组织亦未见侵犯。确切的包膜侵犯提示为不典型PA(图2)。 免疫组化表型所有12例
PA病例CK19,PTH、CgA均为阳性(图3);TTF-1、TG、降钙素均为阴性,Ki-67阳性指数<3%。
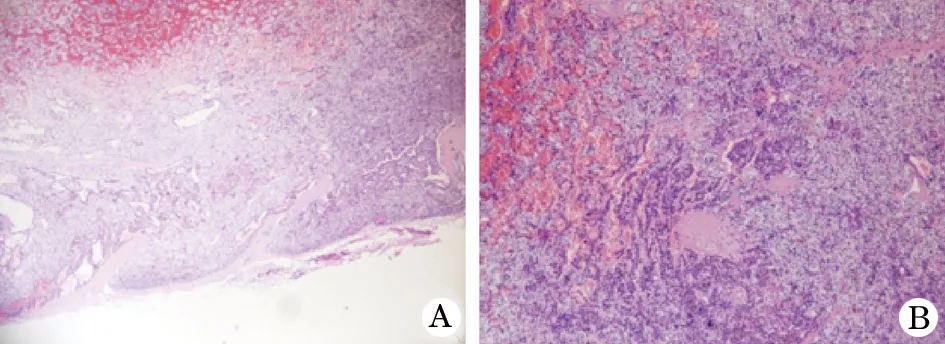
图1 甲状旁腺腺瘤(HE)

图2 甲状旁腺腺瘤侵犯包膜(HE,×100)

图3 甲状旁腺腺瘤(PTH,×200)
12例PTC,位于甲状腺右叶6例,左叶2例,峡部2例,双叶2例,肿瘤最小者直径0.2 cm,最大者直径1.9 cm,灰白色,质硬,界限不规则。镜下典型特征为乳头状结构为复杂分支,有时可见沙砾体,肿瘤细胞核增大,卵圆形或重叠,透明或毛玻璃样,可见核沟和核内假包涵体(图4)。PTC的一些特殊亚型,如滤泡亚型、嗜酸细胞亚型、透明细胞亚型等,在本研究病例中未见。
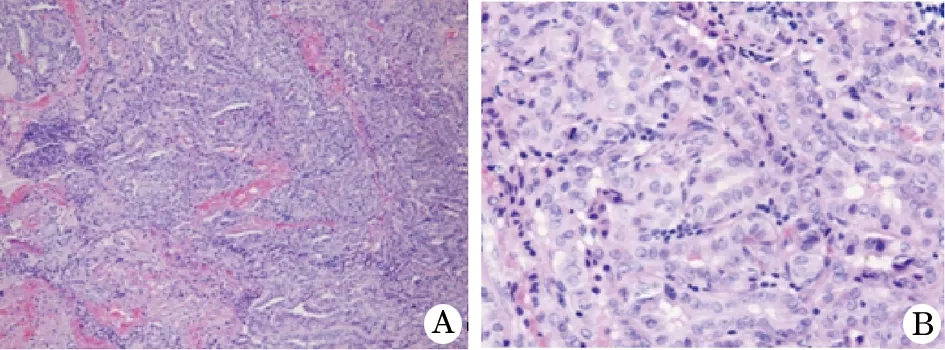
图4 甲状腺乳头状癌(HE)
A.复杂的分支(×100);B.毛玻璃样核,核沟(×200)
3 讨 论
PA临床少见,起病隐匿,缺乏特异性临床症状,病程长,起病时瘤体小,体检不易被发现,因此漏诊率较高。甲状旁腺细胞来源于外胚层,乳头状甲状腺癌细胞来自于内胚层,PA和PTC并没有遗传学关系,但本研究6例(6/12)病变均位于甲状腺同侧,此二者的相关性还需要进一步探究。
3.1 临床特征 PA多为功能性肿瘤,多伴有甲状旁腺功能亢进表现,甲状旁腺功能亢进分为症状型和无症状型。无症状型病例虽然血钙及血PTH可有一定程度升高,但无典型症状。在欧美国家的患者中,发现在20世纪60年代以前,多数甲状旁腺功能亢进患者有突出症状; 20世纪80年代无症状患者达50%;到1990年仅20%患者有症状[4,5]。可能与人们对疾病认知的提升和全民体检的普及有关,同时说明现代化的设备检查在诊断中的作用越来越明显。本研究12例中,均为近10年收治的患者,无明显的临床症状,仅有2例发生血钙和血PTH偏高、血磷偏低的症状。
PA临床少见,发展缓慢,病情隐匿发生病变时不易发现,因此漏诊率较高。该组病例术前查体、B超检查均未提示甲状旁腺肿瘤可能,可能与临床对甲状旁腺肿瘤的认识不足,缺乏临床症状和发病率低有关;或者由于本研究病例均伴发甲状腺癌,而忽略了甲状旁腺的病变。本研究中男女比例为1∶5,女性病例明显高于男性,可能与雌激素及其受体ERd介导的细胞自我吞噬及细胞凋亡与PTC发生有关,也解释了甲状腺癌女性多于男性的机制[6],但甲状旁腺是否与雌激素有关,仍有待于进一步研究。本研究均为术中偶然发现并经病理证实,同时伴发PA,提醒在治疗甲状腺疾病时,应重视可能伴发的甲状旁腺疾病,尤其对女性患者,应完善相关检查,必要时重复检查血离子钙[7,8]。因为血总钙检测结果常受血浆蛋白水平、肾功能、高磷饮食、维生素D缺乏等诸多因素的影响而导致判断失误。超声联合CT或者核素显像检查可以提高PA诊断的准确性[9,10],99mTc-MIBI显像不仅可提供腺瘤位置、大小,还可了解其功能状态,是目前最有效的探测异位甲状旁腺的方法[11],以上3种检查方法联合应用可明显提高甲状旁腺病灶定位的敏感性[12]。本研究12例均行颈部B超检查,其中只有2例行甲状腺ECT检查,3例行甲状腺CT检查。
3.2 病理特征 PA病理特征主要应与以下病变鉴别:(1)原发性甲状旁腺增生。PA的病理一般表现为有完整纤维包膜的单个病变,包膜边缘可以见到正常的或受压萎缩的甲状旁腺组织。增生的甲状旁腺腺体可正常或显著增大,通常是一个腺体为主的不对称的增大,镜下腺体增生呈结节状,间质脂肪显著减少或缺失;腺体结节无完整的纤维包膜,边缘见不到受压萎缩的正常甲状旁腺组织;这是与腺瘤区分的主要特征。本研究12例中,PA均有完整的包膜。颈正中区常见异位甲状旁腺结节,往往与异位胸腺相伴,异位结节直径1~2 mm,形态特点类似于甲状旁腺增生结节。本研究12例中,位于左气管旁2例,胸骨上窝1例,为异位的PA,可能由于超声对有些部位(如颈部深处的结构、气管、食管等)的检测有一定的局限性有关[13]。(2) 甲状旁腺癌。甲状旁腺癌的诊断,最可靠的恶性特征是血管浸润、神经周围侵犯或直接侵犯邻近软组织。根据WHO 2004年内分泌肿瘤病理和基因诊断标准,甲状旁腺癌的病理诊断标准如下:镜下细胞呈巢状,实体片状生长;肿瘤细胞体积较大,根据肿瘤细胞形态,可分为主细胞癌和嗜酸性细胞癌,有核异型,细胞分裂象增多;肿瘤周围有厚的纤维包膜;有包膜和血管浸润。有甲状腺周围播散及远处转移[14]。本研究12例中,有1例有包膜侵犯,但未侵透包膜,周围组织亦未见侵犯。肿瘤细胞无明显异型性,病理诊断为不典型PA。文献[15]认为,甲状旁腺癌的诊断不能完全依赖于冰冻切片,术中根据生物学特性鉴别尤为重要,手术中如果发现甲状旁腺严重黏连、质地偏硬、有浸润,切面呈分叶状,即使冰冻病理报告为阴性也应按甲状旁腺癌处理。(3)PTC。 PTC典型特征是乳头状结构为复杂分支,肿瘤细胞核的特征性改变等;即使一些少见的亚型,借助免疫组织化学染色一般能鉴别,PTC表达 TTF-1和TG ,而PA不表达这两个抗体,但 PTH阳性。在本研究12 例免疫组化表型中,PA 的 PTH均为阳性;TTF-1,TG均为阴性。
综上所述,无症状PA合并PTC两者并存的情况临床少见,术前应仔细检查,排除两病共存的情况,避免遗漏。临床医师对甲状旁腺肿瘤不但要有充分的认识,还应结合实验室检查如:血钙,血磷,血PTH等。超声、CT 、99mTc-MIBI放射性核素显像对PA的定位诊断有重要价值,但定性诊断困难,因此,术中行冷冻病理切片检查是必要的,而且还应与甲状旁腺癌、PTC等肿瘤鉴别。
[1] Vysetti S,Sridhar P,Theckedath B,etal.Synchronous papillary thyroid carcinoma and primary hyperparathyroidism:diagnosis and management issues[J].Hosp Pract,2012,40:16-19.
[2] Javadi H,Jallalat S,Farrokhi S,etal.Concurrent papillary thyroid cancer and parathyroid adenoma as a rare condition:a case report[J].Nucl Med Rev Cent East Eur,2012,15:153-155.
[3] 贾 鹏,郭万华,许守林,等. 甲状旁腺腺瘤伴甲状腺乳头状癌99Tcm-MIBI显像1例[J].中华核医学杂志,2007,27(2):120.
[4] Nilsson I L,Yin L,Lundgren E,etal.Clinical presentation of primary hyperparathyroidism in Europe:nationwide cohort analysis on mortality from nonmalignant causes[J].J Bone Miner Res,2002,17(2):68-74.
[5] Miedlich S,Krohn K,Paschke R.Update on genetic and clinicalaspects of primary hyperparathyroidism[J].Clin Endocrinol,2003,59(8): 539-554.
[6] 邹 亮,原 皓.甲状腺癌手术全麻时困难气道发生率与性别的关系[J].武警医学,2016,27(1):23-25.
[7] Suh J M, Cronan J J, Monchik J M. Primary hyperparathyroidism: is there an increased prevalence of renal stone disease? [J] .AJR Am J Roentgenol,2008,191(3):908-911
[8] Michael W Y,Philip H G,Hui C Z,etal. Incidence and Prevalence of Primary Hyperparathyroidism in a Racially Mixed Population[J]. Clin Endocrinol Metab,2013, 98(3): 1122-1129.
[9] Patel C N,Salahudeen H M,Lansdown M,etal.Clinical utility of ultrasound and 99mTc sestamibi SPEVT /CT for preoperative localization of parathyroidad-enoma in patients with primary hyperparathyroid[J].Clin Radiol,2010,65(4):278-287.
[10] 高 侃,闫 冰,陈 涛,等.甲状旁腺腺瘤超声及螺旋 CT 影像特征比较研究[J].疑难病杂志, 2014, 13 (5):478-481.
[11] 曹玉庆,张 浩,张 平,等.异位甲状旁腺腺瘤伴功能亢进8例[J].中华普通外科杂志,2012,27(4):329-330.
[12] Harari A,Mitmaker E,Grogan R H,etal. Primary hyperparathyroidism patients with positive preoperative sestamibi scan and negative ultrasound are more likely to have posteriorly located upper gland adenomas (PLUGs)[J]. Ann Surg Oncol,2011,18(6):1717-1722.
[13] 戴为信,徐 春. 甲状腺良、恶性结节的研究进展[J].武警医学, 2010,21(2):93-96.
[14] 胡 娜,金晓龙.甲状旁腺肿瘤及增生的临床病理学研究进展[J].上海交通大学学报(医学版),2011,31 (7):1041-1046.
[15] 蔡伟耀.有关原发性甲状旁腺功能亢进诊治的若干问题[J].外科理论与实践,2005,10(6):503-504.
(2016-10-11收稿 2016-12-20修回)
(责任编辑 郭 青)
Clinicopathologic features of papillary thyroid carcinoma complicated with asymptomatic parathyroid adenoma
YANG Bo1,LIU Zhiying2,WEN Xiaoju1,and LI Ruiguang1.
1.Department of Pathology,Affiliated Tumor Hospital of Xinjiang Medical University,Urumqi 830011,China;2.Department of Pathology,the Fifth Affiliated Hospital of Xinjiang Medical University,Urumqi 830011,China
Objective To improve the diagnosis of parathyroid adenoma by exploring the clinic and pathological manifestations of papillary thyroid carcinoma complicated with asymptomatic parathyroid adenoma.Methods The clinical data and histopathological features of twelve patients who had been diagnosed with PTC and PA in the Affiliated Tumor Hospital to Xinjiang Medical University between January 2005 and December 2014 were retrospectively analyzed.Results Two of the twelve cases suffered from hypercalcemia, increased serum parathyroid hormone(PTH) and hypophosphatemia. Histological examination of PA showed that tumor cells consisted of principal cells and eosinophilic cytoplasm. The tumor cells were nest-like, lamellar or cystic. All of them had intact fibrous capsules. Mitotic figures were rarely encountered and tumor necrosis was absent. Immunohistochemical study showed that the tumor cells in PA were positive(12/12) for CK19, chromogranin A and parathyroid hormone, but were negative for thyroglbulin, TTF-1 and calcitonin. The Ki-67 index was less than 3%.Conclusions The concurrence of PTC and PA is rare.For the coexistence of complex lesions of PA and PTC, preoperative imaging diagnosis is more difficult. Careful preoperative examination is required to rule out the coexistence of the two diseases.
parathyroid adenoma;papillary thyroid carcinoma;asymptomatic
杨 波,硕士,主治医师。
1.830011 乌鲁木齐,新疆医科大学附属肿瘤医院病理科;2.830011 乌鲁木齐,新疆医科大学第五附属医院病理科
李瑞光,E-mail:541836593@qq.com
R335.2

