神经肌肉电刺激对脑卒中伴吞咽障碍患者疗效及生活质量的影响
李 晏
(河北省承德市中心医院神经内科, 河北 承德 067000)
神经肌肉电刺激对脑卒中伴吞咽障碍患者疗效及生活质量的影响
李 晏
(河北省承德市中心医院神经内科, 河北 承德 067000)
目的:观察神经肌肉电刺激(NMES)联合传统康复训练对脑卒中伴吞咽障碍患者疗效及生活质量的影响。方法:选取2015年4月至2016年3月间在我院康复科住院治疗的脑卒中伴吞咽障碍患者作为研究对象,根据电刺激的强度和频率分为A组和B组,A组采用运动水平上的电刺激+传统康复训练,B组采用感觉水平上的电刺激+传统康复训练。分别在治疗前、治疗1个月后、治疗后3个月进行随访和临床评估,观察比较FOIS评分、SWAL-QOL评分及MDADI评分。结果:A、B两组治疗1个月后,FOIS评分、SWAL-QOL评分及MDADI评分均较治疗前改善,差异具有统计学意义(P<0.05),且3个月后随访时,各指标仍维持在较高水平。SWAL-QOL量表在食欲、食物选择、进食时间、症状频率、心理负担、恐惧、语言交流、心理健康、疲劳、睡眠、社会交往等11个维度方面,与治疗前相比差异均有统计学意义(P<0.05),MDADI量表在总体、生理、功能、情感等四个维度方面治疗前较治疗后差异均有统计学意义(P<0.05)。结论:不同水平的神经肌肉电刺激联合传统康复训练均可有效改善脑卒中伴吞咽障碍患者的疗效及生活质量。
神经肌肉电刺激; 传统康复训练; 脑卒中; 吞咽障碍
吞咽障碍是脑卒中患者主要的并发症之一,经研究发现,约有50%的脑卒中患者会出现不同程度的吞咽障碍[1]。吞咽障碍的主要表现是进食困难、吞咽后呛咳或哽咽和原因不明的肺炎等,最终结果将导致肺炎、脱水、营养不良,甚至是死亡,给患者的生活带来严重的影响。目前,治疗吞咽障碍的方法较多,主要包括吞咽功能训练、咽部冷刺激和空吞咽、神经肌肉电刺激、生物反馈法等,目前在国内外应用较多的治疗方式为神经肌肉电刺激,该方法通过使用低频脉冲电流刺激肌肉使其收缩,以达到促进吞咽反射的作用[2]。近年来,有学者研究发现,神经肌肉电刺激的频率及强度不同对脑损伤患者的疗效和生活质量也有不同的影响[3]。本研究,旨在通过观察不同频率和强度的电刺激对脑卒中伴吞咽障碍患者疗效及生活质量的影响。
1 资料与方法
1.1 研究对象:选取2015年4月至2016年3月间在我院康复科住院治疗的脑损伤伴吞咽障碍患者作为研究对象,所有患者均签署知情同意书,且自愿选择神经肌肉电刺激治疗+常规康复训练的治疗方案。纳入标准:经CT或MRI检查证实,并符合脑卒中诊断的标准;经饮水实验筛查确诊伴有吞咽障碍;无康复训练+NMSE治疗禁忌症;首次接受康复训练+NMSE治疗;患者意识清楚,依从性好并自愿签署知情同意书。排除标准为:重度认知障碍;孕妇、儿童;既往有中风或创伤型脑损伤;患有其他神经系统疾病的患者;发生严重误吸或者完全不能吞咽患者。
1.2 研究方法:所有纳入对象均采用神经肌肉电刺激合并传统康复训练方法进行治疗,根据电刺激的频率和强度不同,将刺激分为感觉水平上的神经肌肉电刺激和运动水平上的神经肌肉电刺激。根据刺激的水平不同,将患者按随机数字表以1:1的分为两组,即A组和B组,A组采用运动水平上的电刺激+传统康复训练,B组采用感觉水平上的电刺激+传统康复训练。
1.3 神经肌肉电刺激:采用美国生产的Vitalstim吞咽障碍治疗仪,该治疗仪具有双通道,4个电极,电流强度最大为25mA,最小为0mA,脉冲频率为80Hz,波宽为300ms,所有患者均由同一位经验丰富具有医师资格且接受过治疗仪使用方法培训的医生管理。双通道电极应沿气管正中线放置,第一个通道的两个电极水平放置于舌骨上方,第二个通道的两个电极垂直放置于甲状腺切迹的下方,其最下方不能放置于环状软骨以下的位置,电流刺激强度以患者的耐受程度为准。A组和B组患者采用同样的电极放置方法,不同的是频率和强度,A组患者采用低频率、高强度的电刺激,B组采用高频率、低强度的电刺激,所有患者治疗时间为1个月,每次1h,每周6次。
1.4 评定量表:试验组和对照组在治疗前、治疗后1周、治疗结束后3个月,分别向研究对象发放评估量表来评估患者的吞咽功能及生存质量。评价量表包括:功能性经口摄食量表(FOIS):该量表有7个不同的等级来反应患者经口摄食的功能,分别用1-7分表示,即1表示:不能经口进食;2表示:依赖管饲进食,最小量的尝试进食食物或液体;3表示:依赖管饲进食,经口进食单一质地的食物或液体;4表示:完全经口进食单一质地的食物;5表示:完全经口进食多种质地的食物,但需要特殊的准备或代偿;6表示:完全经口进食不需要特殊的准备,但有特殊的食物限制;7表示:完全经口进食没有限制。吞咽障碍特异性生活质量量表(SWAL-QOL):该量表评价患者生活质量,共有44个条目组成,包括食欲、食物选择、进食时间、症状频率、心理负担、恐惧、语言交流、心理健康、疲劳、睡眠、社会交往等11个维度,44个条目,每个条目有5个不同的等级,由差到好依次为1~5分,积分越高,表示吞咽状况越好,生活质量越好[4,5]。安德森吞咽困难量表(MDADI)[6]:该量表分总体、情感、功能、生理四个维度,采用Likert 5级评分,1分表示非常赞同,5分表示非常不赞同,总体状况纬度2单独计分,其他各维度条目得分相加求其均值,以均值乘以20得量表总分,得分范围为0~100分,分数越高表示吞咽功能越好,生活质量越高[7,8]。
1.5 统计分析方法:采用SPSS17.0对数据进行统计分析,计量资料用均数±标准差的形式表示,计数资料用例数表示,以P<0.05为差异具有统计学意义。
2 结 果
2.1 一般资料比较分析:98例研究对象分成A、B两组,每组49例,两组患者在性别、年龄、病程方面均无统计学差异。两组患者一般特征见表1。
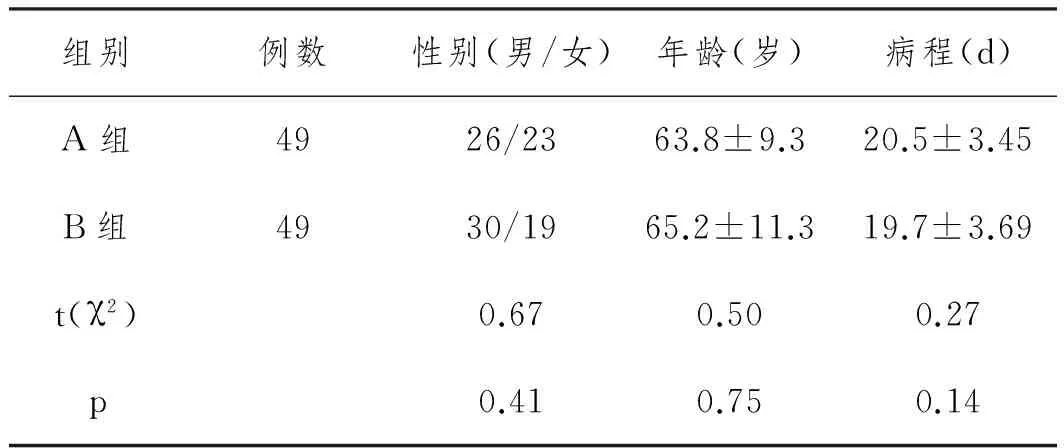
表1 两组患者一般特征
2.2 治疗前后两组患者FOIS评分、SWAL-QOL评分、MDADI评分比较:A、B两组患者在治疗前FOIS评分、SWAL-QOL评分、MDADI评分相比差异均无统计学意义(P>0.05),治疗后1周与治疗前相比各项评分均得到了改善(P<0.05),治疗后3个月随访发现,各项评分与治疗前相比均维持在较高水平(具体结果见表2)。
2.3 两组患者SWAL-QOL量表、MDADI量表各维度评分比较:治疗前后两组患者在食欲、食物选择、进食时间、症状频率、心理负担、恐惧、语言交流、心理健康、疲劳、睡眠、社会交往等11个维度方面均得到改善(P<0.05),治疗后3个月随访发现,各项评分均高于治疗前(P<0.05)。具体结果见表3。
2.4 治疗后两组患者在总体、情感、功能、生理等4个维度方面的评分均高于治疗前(P<0.05),治疗后3个月随访,各项指标评分均高于治疗前(P<0.05)。具体结果见表4。

表2 治疗前后两组患者FOIS评分、SWAL-QOL评分MDADI总评分比较
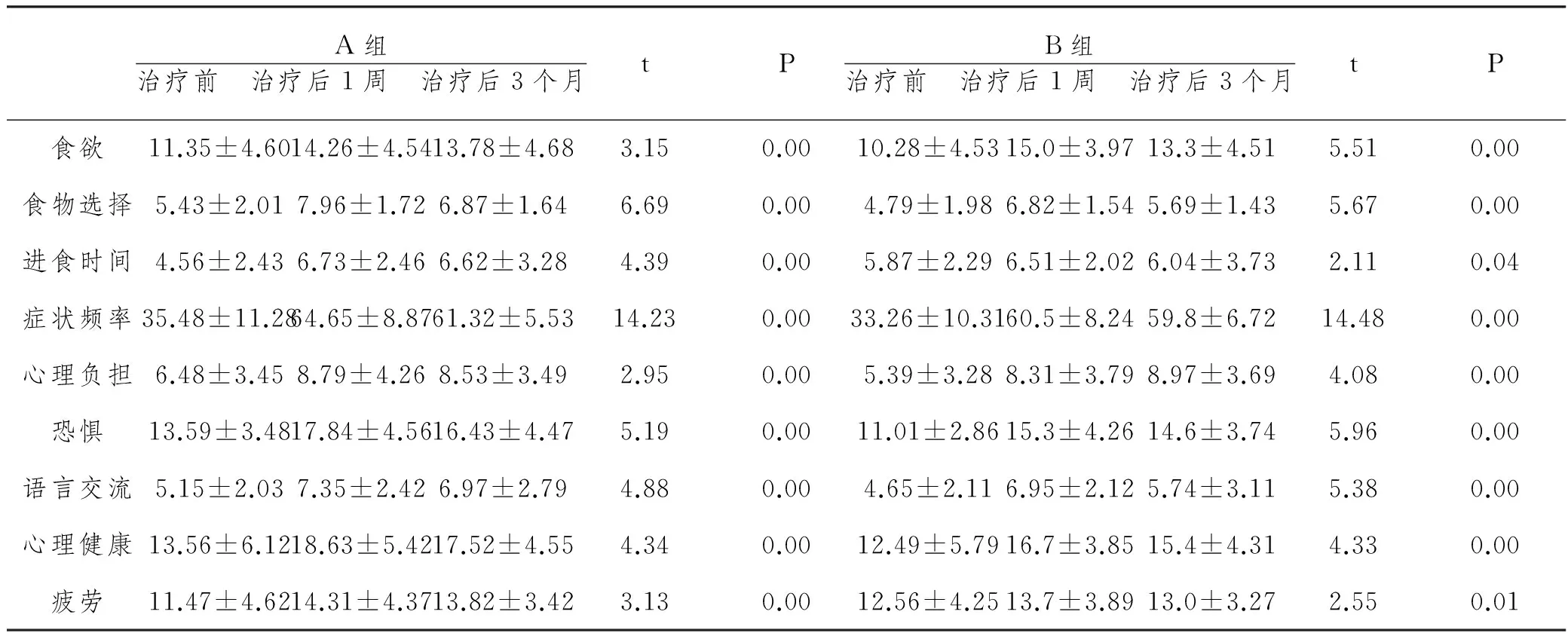
表3 治疗前后两组患者SWAL-QOL各维度评分比较

表4 治疗前后两组患者MDADI各维度评分比较
3 讨 论
脑卒中发病率、致残率均较高,病后患者多会出现不同的并发症,其中吞咽障碍最为常见,给患者的生活质量带来严重的影响。目前,治疗脑卒中后吞咽障碍较为常用的方法为神经肌肉电刺激,本文根据电刺激的强度和频率不同,将患者分为两组,分别对两组患者治疗前后的疗效及生活质量进行评定。本研究采用吞咽障碍特异性生活质量量表(SWAL-QOL)和安德森吞咽困难量表(MDADI)对患者的生活质量进行评定。有研究显示SWAL-QOL和MDADI量表在评价吞咽障碍患者生活质量方面具有较好的信度和效度,其中MDADI量表在国外应用更为广泛[9],但有研究者对其进行汉化,使其更加简洁易懂[8]。
本研究采用神经肌肉电刺激联合康复训练的治疗方法,对纳入的研究对象进行为期一个月的治疗,治疗前后分别观察患者吞咽障碍的疗效及生活质量的改变情况,并在三个月后进行随访,以期观察该治疗方案的远期效果。本研究根据电刺激的强度和频率不同,分为运动水平和感觉水平的神经肌肉电刺激,本研究结果显示,治疗前两组患者在FOIS评分、SWAL-QOL评分、MDADI评分方面均无统计学差异。神经肌肉电刺激联合康复训练可有效改善患者经口摄食的功能,治疗后FOIS评分明显优于治疗前;此外,脑卒中患者经过治疗后生活质量得到明显改善,SWAL-QOL评分、MDADI评分均较治疗前明显升高;在治疗后两组患者各项评分相比均无统计学差异,这说明无论是运动水平还是感觉水平方面的电刺激均可改善吞咽障碍患者的疗效和生活质量,且随着时间的延长治疗效果并没有减弱。
此外,本文对SWAL-QOL量表、MDADI量表的不同维度在治疗前后进行了对比分析,结果显示,治疗后患者在食欲、食物选择、进食时间、症状频率、心理负担、恐惧、语言交流、心理健康、疲劳、睡眠、社会交往等方面均明显优于治疗前,另外,治疗后患者在总体、情感、功能、生理四个方面也明显优于治疗前,由此看出,神经肌肉电刺激联合康复训练可以明显改善吞咽障碍患者的生活质量,并且在三个月随访时,吞咽患者得生活质量仍优于治疗前。综上所述,神经肌肉电刺激联合康复训练可有效改善脑卒中伴吞咽障碍的摄食功能以及患者的生活质量。本研究是首次采用MDADI量表评价脑卒中伴有吞咽障碍患者的生活质量,存在一定的局限性,此外,由于样本量的限制,使得本研究结果难以进一步推广和应用。因此,在以后的研究中需要采用多中心、大样本的研究来进一步验证本研究结果,并增加随访时间,以更好的揭示神经肌肉电刺激联合康复训练治疗的有效性。
[1] 窦祖林.吞咽障碍评估与治疗[M].北京:人民卫生出版社,2009:282
[2] Doeltgen SH, Huckabee ML. Swallowing neurorehabilitation: from the research laboratory to routine clinical application[J].Arch Phys Med Rehabil,2012,93: 207~213.
[3] B. J. Heijnen, R. Speyer, L. W. J. Baijens, et al. Neuromuscular electrical stimulation versus traditional therapy in patients with parkinson's disease and oropharyngeal dysphagia: effects on quality of life[J].Dysphagia,2012,27:336~345.
[4] Lemmens J, Bours GJ, Limburg M, et al. The feasibility and test-retest reliability of the dutch swal-qol adapted interview version for dysphagic patients with communicative and/or cognitive problems[J].Qual Life Res,2013,22(4):891~895.
[5] Tan C, Liu Y, Li W, etal. Transcutaneous neuromuscular electrical stimulation can improve swallowing function in patients with dysphagia caused by non-stroke diseases: a meta-analysis[J].Oral Rehabil,2013,40(6):472~480.
[6] Chen AY, Frankowski R, Bishop-Leone J, et al. The development and validation of a dysphagia-specific quality-of-life questionnaire for patients with head and neck cancer: the M. D. Anderson dysphagia inventory[J].Arch Otolaryngol Head Neck Surg, 2001, 127(7): 870~876.
[7] 张丽娟,姜男,赵岳.吞咽功能训练对头颈部肿瘤放射治疗患者吞咽困难的效果[J].中国康复理论与实践,2016,22(3):350~353.
[8] 邹敏,席淑新,吴沛霞.等.中文版安德森吞咽困难量表的信效度研究[J].中华护理杂志,2013,48(11):1003~1006.
[9] Speyer R, Heijnen BJ, Baijens LW, et al. Quality of life in oncological patients with oropharyngeal dysphagia: validity and reliability of the Dutch version of the MD Anderson Dysphagia Inventory and the Deglutition Handicap Index[J].Dysphagia, 2011, 26(4): 407~414.
Effect of Neuromuscular Electrical Stimulation on the Efficacy and Quality of life in Patients with Dysphagia after Stroke
LIYan
(ChengdeCentralHospital,HebeiChengde067000,China)
Objective:To observe the effect and life quality of stroke patients with dysphagia treated by Neuromuscular Electrical Stimulation (NMES) combined with traditional therapy. Methods: The stroke patients with dysphagia treated from Apr. 2013 to Mar. 2015 in our hospital were recruited as the research samples. According to the intensity and frequency of electrical stimulation, those samples divided into 2 subgroups, A and B. Group A was adopted the NMES at a motor level plus traditional therapy, while group B was adopted the NMES at a sensory level plus traditional therapy. All of those patients were followed up and assessed clinically at before treatment, 1 month after treatment and 3 months after treatment, respectively. We observed their FOIS score, SWAL-QOL score and MDADI score. Results: FOIS score, SWAL-QOL score and MDADI score were all improved significantly 1 month after treatment. Meantime, those indexes all maintain at a high level after 3 months after treatment. Compared to the before treatment, the 11 dimensions of SWAL-QOL scale, including appetite, food choice, eating time, symptom frequency, psychological burden, fear, language communication, mental health, fatigue, sleep, and social interaction, were all changed significantly. The 4 dimensions of MDADI scale in Overall, physiology, function and emotion were significant different before and after treatment. Conclusion: The 2 levels of NMES combined with traditional therapy can both improve the effect of the stroke patient with Dysphagia, and enhance a high quality life.
Neuromuscular electrical stimulation; Traditional rehabilitation training; Stroke; Dysphagia
1006-6233(2017)04-0576-05
A 【doi】10.3969/j.issn.1006-6233.2017.04.014

