肺奴卡菌病1例报道并文献复习
李晓晨 刘先胜 刘馗 曹勇
肺奴卡菌病1例报道并文献复习
李晓晨 刘先胜 刘馗 曹勇
肺奴卡菌病多见于免疫功能抑制或受损的患者,在免疫功能正常患者较少见。我们通过回顾分析1例慢阻肺合并支气管扩张患者肺奴卡菌感染的临床表现、影像学特点及诊疗经过,结合国内外文献探讨肺奴卡菌病的临床特点及诊疗进展。
病例资料
患者,男,66岁,因“咳嗽、咳痰伴发热一周”于2016年6月14日入院。患者1周前受凉后出现发热,无畏寒寒战,体温最高39.2℃,发热高峰多在晚9时至凌晨1时间,用退热药物(双氯芬酸钠)后体温可降至正常,咳嗽,咳黄脓痰,痰量多,咳嗽剧烈时伴气喘及胸闷,伴纳差、头痛。无胸痛,无咯血,无心悸,无腹痛腹泻,无黑便,无腰痛及尿频尿急等不适。在当地医院查胸片提示“左下肺阴影”,给予哌拉西林抗感染治疗以及祛痰等对症治疗,症状无明显好转,为求进一步治疗来我院,以“肺部块影原因待查”收住院。既往患者有长期吸烟史20年,每天2包,长期饮酒史20年,每天2两。于2015年曾在我院诊断双下支气管扩张。患者否认高血压、心脏病、糖尿病及血液病史,无肝炎、结核病等传染病史,无过敏史,无手术、外伤史。
入院体格检查:T 39.2℃,P 110bpm,R 30bpm,Bp 122/70mmHg,SPO285%,气短,说话无力,消瘦,三凹征,浅表淋巴结未触及肿大,口唇紫绀,桶状胸,双肺呼吸音粗,双肺可闻及少许哮鸣音及散在湿啰音,余无特殊。实验室检查:血常规白细胞计数 19.05 *109/L,中性粒细胞(%) 89.0 %,血沉 75 mm/H,超敏C反应蛋白 223.2 mg/L。血培养、痰培养、抗核抗体、抗中性粒细胞胞浆抗体、结核T-SPOT阴性。血气分析(吸氧情况下)、肝肾功能、肺癌标志物、免疫球蛋白AGM正常范围。乙肝两对半、丙肝抗体、HIV抗体以及梅毒抗体均为阴性。6月16日胸部CT提示:双肺感染性病变伴部分支气管局限性扩张;左肺下叶部分实变;双肺气肿伴多发肺大疱形成(图1A)。腹部CT未见异常。电子支气管镜检查,镜下可见:双侧支气管可见较多黄白色粘稠痰液堵塞管腔,反复抽吸后可见支气管管壁黏膜肿胀,左下叶支气管开口略显狭窄,于左下叶基底段支气管取材送检,并局部行支气管肺泡灌洗,收集灌洗液查细胞学及病原学培养。次日行B超引导下经皮肺穿刺活检(以左下肺后侧胸壁病变最明显处为穿刺点),两次病理结果均提示慢性炎症改变,肉芽组织及纤维结缔组织增生明显,伴大量急、慢性炎性细胞浸润。支气管肺泡灌洗液培养提示奴卡菌属感染;经皮肺活检组织学培养亦提示奴卡菌属感染。经验性抗感染治疗一周,复查胸部CT病变无明显改善(图1B)。依据支气管肺泡灌洗液及肺组织培养结果行针对性抗奴卡菌感染治疗,给予抗感染(莫西沙星,0.4g, 每天1次,静滴;复方磺胺甲恶唑片,0.96g,每天2次,口服);同时给予沐舒坦祛痰,胸腺五肽注射液提高免疫力。7月1日患者咳嗽症状明显好转,复查血常规正常范围,胸部CT提示:左肺下叶实变较前(2016.6.24)吸收好转(图1C)。患者出院,带药复方磺胺甲恶唑片及莫西沙星片。8月30日患者复诊,肺部CT提示肺部病变范围较前明显缩小(图1D)。
讨 论
通过对既往文献复习,奴卡菌属于放线菌目,为革兰阳性、抗酸染色弱阳性的需氧菌,自然界广泛存在,是机会致病菌,多见于免疫功能抑制或受损患者,尤其是细胞免疫,包括淋巴瘤、恶性实体瘤、HIV感染者、器官移植、造血干细胞移植和长期使用激素或免疫抑制剂患者。实体器官移植的患者中奴卡菌感染率高达0.6%-3%,其中肺移植患者发生率最高[1]。由于奴卡菌感染的诊断率较低,其发病率可能被大大低估了。
奴卡菌主要经呼吸道和皮肤伤口侵入机体,其中肺奴卡菌病最常见[2]。肺奴卡菌病临床症状、影像学特点均不典型,总结国内84例肺奴卡菌感染显示最常见的临床症状为咳嗽、咳黄痰(73%)及发热(65%),其次为胸痛(27%)、气急(11%)等。影像学表现以胸腔积液(26%)、厚壁空洞(17%)、实变影(13%)及浸润影(13%)为主。国外资料[3]显示肺多发实变为最常见,其中近1/3伴有空洞形成。此外,肺奴卡菌可表现为肺单个或多发结节、胸腔积液,甚至侵犯胸壁,形成脓肿或脓胸[4]。
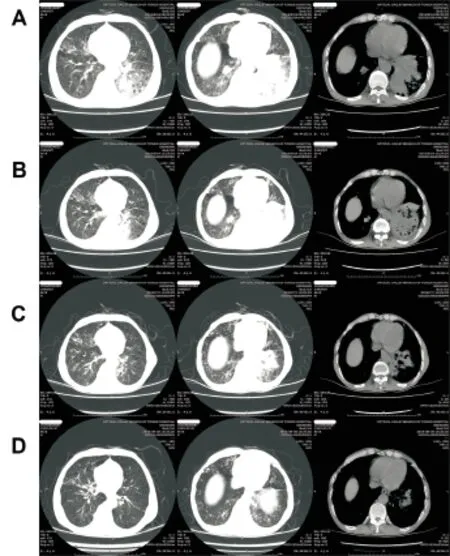
图1 胸部CT检查图片 A图为患者入院时胸部CT检查图片,肺窗可见左下肺实变影及双肺多发条索影,纵隔窗可见左下肺大片高密度影;B图为针对性抗奴卡菌治疗时胸部CT检查图片,肺窗左下叶实变范围与A图比无明显变化,纵隔窗可见支气管气象及少量胸腔积液;C图为TMP-SMX联合莫西沙星治疗一周后的胸部CT检查图片,左下叶实变范围明显缩小,胸腔积液消失。D图为TMP-SMX联合莫西沙星治疗2月后的胸部CT检查图片,左下叶实变范围较前明显缩小。
33%的患者通过痰奴卡菌阳性而确诊(33%),其次是脓液(21%)及胸水涂片(20%),通过支气管分泌物阳性确诊的患者仅2%。奴卡菌可在大多数非选择性培养基上生长,如果标本含有混合菌,奴卡菌菌落容易被其他生长较快的细菌菌落所掩盖,使用选择性培养基(如加抗生素的Thayer-Martin琼脂培养基)可提高培养阳性率。奴卡菌的生长周期可达数周,因此标本的培养时间应适当延长[5]。采用16S rRNA基因扩增和测序等分子诊断方法可以对奴卡菌进行快速的鉴定和分型。
肺奴卡菌感染在支气管结构破坏或局部防御功能损伤的免疫功能正常人群也可发生,比如支气管扩张、慢阻肺、肺结核等[6]。宋秀杰等报道的84例奴卡菌感染患者最常见基础疾病为系统性红斑狼疮(17%),此外,2例合并支气管扩张,1例合并慢性支气管炎。高志凌等报道11例奴卡菌肺部感染的ICU患者中7例合并慢阻肺。一项纳入30例慢阻肺患者合并肺奴卡菌病的回顾性研究显示最常见的临床症状是咳嗽和呼吸困难(90%),56.7%的患者存在呼吸衰竭,实验室最常分离出的奴卡菌为盖尔森基兴奴卡氏菌(68%),患者的一月死亡率达17%,总死亡率高达33%,且与激素的使用和抗感染疗程短密切相关[7]。
目前,由于缺乏大样本前瞻性研究,尚无切实的依据提供最佳的抗菌治疗方案。体外药敏试验是帮助临床决策的有力手段,常见的敏感药物包括磺胺类、氨基糖苷类、碳青霉烯类、喹诺酮类、糖肽类、青霉素类、头孢类等。磺胺类,包括磺胺嘧啶和磺胺甲恶唑(TMP-SMX),虽然是抑菌剂,在临床应用最普遍。大部分的奴卡菌对TMP-SMX敏感,豚鼠耳炎奴卡菌对TMP-SMX耐药,新奴卡菌和鼻疽奴卡菌对其部分耐药。但药敏结果与临床疗效并非高度一致,75%的耐药菌株在临床应用中仍然对TMP-SMX敏感[8]。TMP-SMX的常规治疗剂量为25-50mg/kg/d,高剂量的药物导致副作用发生率增加,包括骨髓抑制、肝毒性和肾功能不全等。比阿培南相比美罗培南或厄他培南活性更强[9]。米诺环素的抑菌作用和莫西沙星的杀菌作用较强。阿米卡星和利奈唑胺对所有已知奴卡菌属均有较强的抗菌活性,但副作用多。青霉素类药物对部分奴卡菌有效[8]。
对于大多数奴卡菌,初始治疗推荐使用联合治疗,常用的联用方案包括TMP-SMX和阿米卡星、TMP-SMX和比阿培南、比阿培南和头孢噻肟、阿米卡星和头孢噻肟、阿米卡星和比阿培南等。病情严重的奴卡菌感染可采用三药治疗,单药治疗通常作为症状缓解后的序贯治疗。免疫功能正常患者的抗菌疗程通常为6-12个月,免疫功能抑制的肺奴卡菌感染患者治疗疗程须达到12个月以上。本例患者采用TMP-SMX与喹诺酮类药物联合治疗,住院期间症状明显缓解,病灶范围缩小,但因未如期复诊,无法评估疗效。
部分研究显示高危人群(HIV感染者等)预防性使用TMP-SMX可以降低奴卡菌感染发生率[10],而一些研究认为对奴卡菌感染发生无显著影响[11],这可能与TMP-SMX的使用剂量及疗程相关。目前奴卡菌感染的预防性抗生素应用仍然存在争议。
本文中该例肺奴卡菌病患者病史完整清晰,因为如下几个特点,我们在此进行报道,希望引起同行注意。本例患者虽然存在支气管扩张这一基础疾病,但无免疫功能抑制或受损,按既往文献分析,不属于奴卡菌易感人群,提示需要警惕奴卡菌在免疫力正常人群中致病;患者发病大半年前肺部影像学并无块影及肺部实变表现,因此对比发病时肺部影像学表现,极易误导诊断肺部新生物;患者多次痰培养无特殊发现,经支气管镜取支气管肺泡灌洗液培养,及经皮肺活检取肺组织培养方获取有效病原学诊断,提示需要尽可能多途径获取病原学依据;治疗方面及时选用敏感抗生素,适当使用增强免疫药物,有助患者病灶吸收。
[1] Peleg AY, Husain S, Qureshi ZA, et al. Risk factors, clinical characteristics, and outcome of Nocardia infection in organ transplant recipients: a matched case-control study[J].Clin Infect Dis,2007,44(10):1307-1314.
[2] Wilson JW. Nocardiosis: Updates and clinical overview[J]. Mayo Clin Proc, 2012,87(4):403-407.
[3] 宋秀杰,路聪哲,顾珏,等. 84例肺奴卡菌病文献回顾性分析1979-2011[J]. 临床肺科杂志, 2013,12(18):2280-2282.
[4] Kanne JP, Yandow DR, Mohammed TL, et al. Ct findings of pulmonary nocardiosis[J]. AJR Am J Roentg, 2011,197(2):W266-272.
[5] Corti ME,Villafae-Fioti MF. Nocardiosis: A review[J]. Int J Infect Dis, 2003,7(4):243-250.
[6] Rivière F,Billhot M,Soler C, et al. Pulmonary nocardiosis in immunocompetent patients: Can copd be the only risk factor[J]. Eur Respir Rev,2011,20(121):210-212.
[7] Garcia-Bellmunt L,Sibila O,Solanes I, et al. Pulmonary nocardiosis in patients with copd: Characteristics and prognostic factors[J]. Arch Bronc, 2012,48(8):280-285.
[8] Minero MV,Marín M,Cercenado E, et al. Nocardiosis at the turn of the century[J]. Medicine, 2009,88(4):250-261.
[9] Cercenado E, Marín M,Sánchez-Martínez M, et al. In vitro activities of tigecycline and eight other antimicrobials against different nocardia species identified by molecular methods[J]. Antimicrob Agents Chemother, 2007,51(3):1102-1104.
[10]Pintado V,Gómez-Mampaso E,Cobo J, et al. Nocardial infection in patients infected with the human immunodeficiency virus[J]. Clin Microbiol Infect, 2003,9(7):716-720.
[11]Peleg AY,Husain S,Qureshi ZA, et al. Risk factors, clinical characteristics, and outcome of nocardia infection in organ transplant recipients: A matched case-control study[J]. Clin Infect Dis, 2007,44(10):1307-1314.
10.3969/j.issn.1009-6663.2017.05.052
430030 湖北 武汉,华中科技大学同济医学院附属同济医院呼吸与危重症医学科,卫生部呼吸病重点实验室
曹勇,E-mail:george5900@sina.com
2016-09-02]

