宁波市2218例中学生注意缺陷多动症状与抑郁情绪的调查研究
程芳+胡珍玉+敬攀+程霞
[摘要] 目的 通過调查了解宁波市中学生注意缺陷多动症状与抑郁情绪的发生状况及其相关性。 方法 采用分层随机整群抽取法,对宁波市2274名中学生采用自编一般情况问卷、贝克抑郁问卷第2版(BDI-Ⅱ)和中文版注意缺陷多动障碍SNAP-Ⅳ进行问卷调查。 结果 共回收2218份有效问卷,抑郁情绪阳性率37.2%,其中轻度抑郁17.9%,中度抑郁15.0%,重度抑郁4.4%,注意力缺陷多动症状阳性率14.0%,临界组10.6%,中度异常组2.6%,重度异常组0.9%。看电视或上网时间越长,学习压力越大,学习兴趣越低,学习成绩越差,父母受教育水平越低,注意缺陷多动冲动症状及抑郁情绪发生率越高。注意缺陷多动症状与抑郁情绪的严重程度呈正相关(rs=0.152,P<0.001)。 结论 注意缺陷多动症状与抑郁情绪有共同的影响因素,也会相互影响,故需针对筛选出的影响因素进行预防干预,对于筛选出单个症状的儿童青少年亦需采用综合干预的措施。
[关键词] 注意缺陷多动症状;抑郁情绪;中学生;横断面调查
[中图分类号] R749.94 [文献标识码] B [文章编号] 1673-9701(2017)03-0125-05
Questionnaire survey of attention deficit hyperactivity disorder and depression in 2218 middle school students in Ningbo
CHENG Fang1 HU Zhenyu1 JING Pan1 CHENG Xia2 HU Shasha1 WANG Beini1 WANG Xiaojia1 ZHANG Wenwu1
1.Children Section, Ningbo Kangning Hospital, Ningbo 315201, China; 2.Zhenhai District Zhuangshi Street Community Health Service Center in Ningbo, Ningbo 315201, China
[Abstract] Objective To investigate and understand the prevalence of attention deficit hyperactivity disorder(ADHD) and depressive mood in middle school students in Ningbo and its correlation. Methods A stratified random cluster sampling method was used, and 2274 middle school students in Ningbo were surveyed by self-developed general condition questionnaire, Baker's Depression Inventory Version Ⅱ(BDI-Ⅱ) and the Chinese version of Attention Deficit Hyperactivity Disorder(SNAP-Ⅳ). Results A total of 2218 valid questionnaires were retrieved. The positive rate of depression was 37.2%. The mild depression was 17.9%, moderate depression was 15.0%, and severe depression was 4.4%. The positive rate of attention deficit hyperactivity disorder was 14.0%. The critical group was 10.6%, the moderate abnormal group was 2.6% and severe abnormal group was 0.9%. The longer the time of watching TV or surfing the Internet, the greater the learning pressure, the lower the learning interest, the worse the academic performance, the lower the level of education of parents were, the higher the incidence of the attention deficit hyperactivity disorder and depressive mood was. Attention deficit hyperactivity disorder was positively correlated with the severity of depressive mood(rs=0.152, P<0.001). Conclusion Attention deficit hyperactivity symptoms and depression have a common influencing factor, and they also influence each other. Therefore, it is necessary to screen out the influencing factors for preventive intervention, and comprehensive intervention measures should be carried out for the children and adolescents who are screened with individual symptoms.
[Key words] Attention deficit hyperactivity disorder(ADHD); Depressive mood; Middle school students; Cross-sectional study
在学龄期儿童中,注意缺陷多动障碍(attention deficit hyperactivity disorder,ADHD)系一种最常见的神经发育性障碍,核心症状为与其实际年龄不匹配的注意力不集中、不分场合的活动过度及行为冲动[1,2]。现今普遍认为这些症状不会随着年龄的增长而消失,尽管多动症状会随着年龄增长而有所减轻或内化,但注意缺陷、冲动症状如不及时干预,多数会持续至成年期[3,4]。ADHD常共病其他精神障碍,尤其是焦虑障碍和抑郁障碍等,共病将加重ADHD的功能损害,且常伴随着更差的预后[5]。ADHD共患抑郁情绪一直是ADHD的研究热点之一,有研究指出,ADHD与抑郁障碍的共病率高达12%~50%[6,7]。本研究通过对宁波市中学生采用问卷调查,以了解我市中学生注意缺陷多动症状与抑郁情绪的现状、影响因素及其相关性,为下一步针对性预防干预提供可靠依据。
1资料与方法
1.1 一般资料
于2015年5~6月对宁波市6个区随机抽取4所中学(2所初中,2所高中)的学生(不包括职业高中)进行问卷调查。
1.2方法
随后在初一、初二、初三3个年级组及高一和高二2个年级组(高三已完成高考)中各随机抽取1个班级共2274例。对抽中班级,由专科医师统一培训后,班主任老师发放一般情况问卷及贝克抑郁问卷第2版,学生课堂上填写。由专科医师在家长会上统一培训后,家长现场填写SNAP-Ⅳ量表。回收问卷2263份,回收率99.5%,数据缺失>30%及存在逻辑错误的45份问卷记为无效问卷,共2218份有效问卷,有效率为97.5%。其中男生1158例(52.2%),女生1060例(47.8%),初中学生1200例(54.1%),高中学生1018例(45.9%),平均年龄(14.89±1.44)岁。
1.3研究工具
1.3.1 一般情况调查 参照既往研究的调查问卷[8],自制一般情况问卷,内容主要包括:学校、姓名、性别、年龄、身高、体重、是否独生子女、健康状况、每天看电视或上网时间、学习压力、学习兴趣、学习成绩、父母受教育水平等。
1.3.2 中文版注意缺陷多动障碍SNAP-Ⅳ评定量表-父母版(Chinese version of Swanson Nolan and Pelham,Version Ⅳ Scale-parent form,SNAP-Ⅳ) 包括3个分量表:注意力不集中子量表包含条目1~9,多动/冲动子量表包含条目10~18,对立违抗子量表包含条目19~26,每个条目按四级评分:0:完全没有;1:有一点点;2:还算不少;3:非常多。周晋波等[9]2013年完成信效度检验,SNAP-Ⅳ诊断ADHD敏感度为0.87,特异度为0.79。本调查采用注意力不集中子量表和多动/冲动子量表两个分量表,项目均分<1以下为正常;1≤均分<1.5或18项中5项记分≥2为临界,提示需要进一步评估;1.5≤均分<2为中度注意缺陷多动症状;均分≥2为重度注意缺陷多动症状[10,11]。
1.3.3 贝克抑郁量表第2版(Beck Depression Inventory-Ⅱ,BDI-Ⅱ) 共21个条目,按0~3级评分,量表总分为21个条目评分的总和,总分范围为0~63分,按照中国常模结果,0~13分无抑郁,14~19分轻度抑郁,20~28分中度抑郁,29~63分重度抑郁,BDI-Ⅱ诊断青少年抑郁情绪的敏感度为0.93,特异度为0.89[12]。
1.4 统计学方法
以Epidata 3.0录入数据,数据进行检查和校对后,采用SPSS17.0软件进行统计分析。计数资料采用例数(构成比)描述,主要采用Kruskal-Wallis H检验、Kendalls tau-b等级相关分析等统计方法,所有检验均为双侧检验,P<0.05为差异有统计学意义。
2 结果
2.1 抑郁情绪现状及影响因素
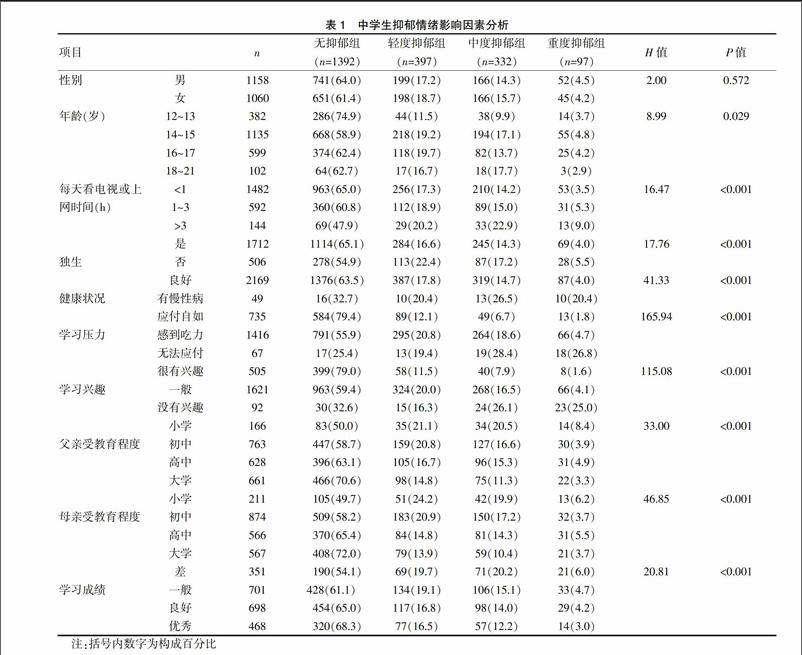
共回收2218份有效问卷,抑郁情绪阳性率37.2%(826/2218),其中轻度抑郁17.9%,中度抑郁15.0%,重度抑郁4.4%,抑郁情绪的发生与年龄、每天看电视或上网时间、是否独生子女、健康状况、学习压力、学习兴趣、父母受教育水平及学习成绩显著相关(P<0.05),而在性别上差异无统计学意义(P>0.05),见表1。
2.2注意缺陷多动冲动症状现状及影响因素
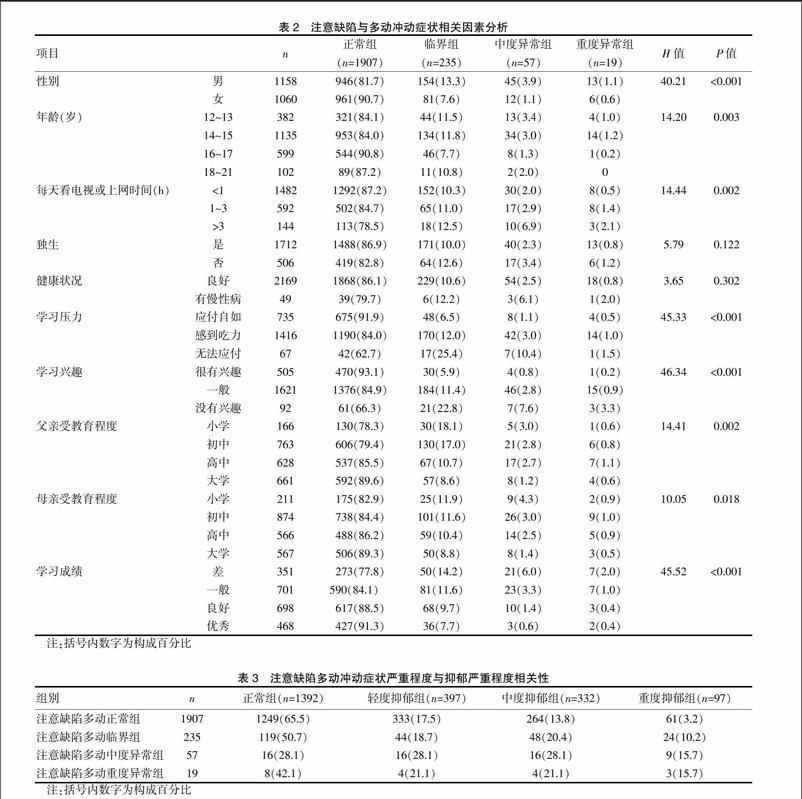
共回收2218份有效问卷,注意力缺陷多动症状阳性率14.0%(311/2218),临界组10.6%,中度异常组2.6%,重度异常组0.9%;注意缺陷多动冲动症状的发生与性别、年龄、每天看电视或上网时间、学习压力、学习兴趣、父母受教育水平及学习成绩显著相关(P<0.05),而在是否独生子女及健康状况上差异无统计学意义(P>0.05),见表2。
2.3注意缺陷多动冲动症状严重程度与抑郁严重程度相关性
注意缺陷多动冲动症状严重程度与抑郁情绪严重程度的相关性按贝克抑郁情绪量表中国常模划分标准,注意缺陷多动正常组、临界组、中度异常组及重度异常组有抑郁情绪的比例分别为34.5%(658/1907)、49.3%(116/235)、71.9%(41/57)及57.9%(11/19),进一步进行注意缺陷多动冲动症状严重程度与抑郁情绪严重程度的Kendalls tau-b等级相关分析,结果顯示两者呈显著正相关(rs=0.152,P<0.001),见表3。
3讨论
童连等[13]通过对1983~2011年期间我国儿童ADHD流行病学调查进行Meta分析,发现患病率范围为0.73%~14.8%,李玲玖等[14]通过对2000~2014年期间我国儿童青少年抑郁症状流行病学调查进行Meta分析,发现患病率范围为4.8%~22.8%。本调查研究采用SNAP-Ⅳ-18父母版筛查注意缺陷多动冲动症状,筛查阳性率14.0%,其中评分处于临界状态为10.6%,提示存在可疑ADHD诊断或阈下的ADHD症状,中度异常组2.6%,重度异常组0.9%,提示存在ADHD诊断,与静进、史良俊等[15,16]研究一致,注意缺陷多动冲动症状男性阳性率高于女性,随年龄增长,阳性率呈下降趋势。采用BDI-Ⅱ筛查抑郁情绪,抑郁情绪阳性率37.2%,其中轻度抑郁17.9%,中度抑郁15.0%,重度抑郁4.4%,抑郁情绪的发生在性别上无差异,低年龄段抑郁情绪发生率低。而看电视或上网时间越长、学习压力越大、学习兴趣越低、学习成绩越差、父母受教育水平越低,注意缺陷多动冲动症状及抑郁情绪发生率越高。有研究指出,ADHD儿童较正常儿童体验到更多的抑郁情绪[6,17],伴抑郁情绪的ADHD儿童比单纯ADHD儿童有更多的行为问题,且情绪问题更严重[18]。而Karen E等[19]研究指出共病抑郁与ADHD的儿童也比单纯ADHD或单纯抑郁症儿童有更大风险发展为双相情感障碍、对立违抗障碍,而面临的社会心理问题及心理压力更多,且共病儿童亦比单纯抑郁儿童有更多的自杀企图。Xia WP等[6]指出,遗传和社会环境因素均会影响ADHD的发生、发展、病情严重程度及与焦虑抑郁的共病,且指出ADHD症状的严重程度与焦虑抑郁的严重程度没有关联,而不同的是本研究发现,注意缺陷多动冲动症状的严重程度与抑郁情绪的严重程度呈正相关。推断可能与本研究系横断面调查,只是初步筛查出症状,并没有进一步明确诊断,且注意缺陷多动症状与抑郁情绪发生相关影响因素有较多重叠等有关。
Bussing R等[20]研究指出有功能损害的伴抑郁情绪或注意缺陷多动症状的儿童青少年,即使尚未达到诊断标准,亦应注意干预,因为他们有发展为精神障碍的高危风险。这也提示我们针对筛查出阳性的儿童青少年,需由专科医生进行复核诊断,对明确诊断的患者进行相应综合性治疗,对于不符合诊断亦应就筛查出的影响因素,由医教结合进行有针对性心理预防干预,以促进儿童青少年心理健康。儿童青少年心理健康工作中,注意控制学生看电视或上网的时间,培养学习兴趣,减轻学习压力,逐渐矫正“分数决定成败”的教育理念;多对家长进行宣教,尤其是父母受教育水平低的更应加强宣教以促使父母更好地理解支持自己的孩子。
本调查研究系横断面调查,只能初步筛查注意缺陷多动症状与抑郁情绪,虽发现两者的严重程度呈正相关,但注意缺陷多动症状与抑郁情绪发生相关影响因素有较多重叠,是否这些影响因素分别引发加重了注意缺陷多动症状与抑郁情绪,而表现出两者严重程度呈正相关的假象,尚需进一步研究。
[参考文献]
[1] 陈宝君,王利刚,陶婷,等. 3~10岁儿童注意缺陷多动症状的发生状况及其与睡眠的关系[J]. 中华行为医学与脑科学杂志,2014,23(7):632-635.
[2] 王舒雅,叶新华,陈虹,等. 兰州市区6~13岁学龄期儿童注意缺陷多动障碍的患病率及相关因素分析[J]. 实用临床医学,2015,16(5):90-101.
[3] 高美好,文飞球,周克英,等. 深圳市7~14 岁儿童注意缺陷多动障碍影响因素分析[J]. 实用儿科临床杂志,2012,27(12):922-924.
[4] Spencer TJ,Biederman J,Wilens TE,et al. Overview and neurobiology of attention-deficit/hyperactivity disorder[J].J Clin Psychiatry,2002,63(Suppl 12):3-9.
[5] 冷月,金宇,静进. 注意缺陷多动障碍共患焦虑障碍研究概况[J]. 中国学校卫生,2010,31(11):1290-1293.
[6] Xia WP,Shen LX,Zhang JS. Comorbid anxiety and depression in school-aged children with attention deficit hyperactivity disorder(ADHD)and selfreported symptoms of ADHD,anxiety,and depression among parents of school-aged children with and without ADHD[J]. Shanghai Arch Psychiatry,2015,27(6):356-367.
[7] Jensen PS. Introducetion-ADHD comorbidity and treatment outcomes in the MTA[J]. J Am Acad Child Adolesc Psychiatry,2001,40(2):134-136.
[8] 程芳,胡珍玉,张文武. 宁波市2123名中学生焦虑情绪及其影响因素调查研究[J]. 中国现代医生,2016,54(7):122-126.
[9] 周晋波,郭兰婷,陈颖. 中文版注意缺陷多动障碍SNAP-IV评定量表-父母版的信效度[J]. 中国心理卫生杂志,2013,27(6):424-428.
[10] 张军,张蔚,高平,等. 注意缺陷多动障碍患儿的SNAP量表評分分布特征[J]. 中国儿童保健杂志,2014,22(9):963-966.
[11] 劉之旺,张文武,程芳. 宁波市中学生ADHD症状及相关睡眠紊乱的调查[J]. 中国公共卫生,2016,32(6):774-777.
[12] 杨文辉,刘绍亮,周泾. 贝克抑郁量表第2版中文版在青少年中的信效度[J]. 中国临床心理学杂志,2014,22(2):240-245.
[13] 童连,史慧静,臧嘉捷. 中国儿童ADHD 流行状况Meta 分析[J]. 中国公共卫生,2013,29(9):1279-1282.
[14] 李玲玖,陈星,赵春华. 中国儿童青少年抑郁症状流行率的Meta 分析[J]. 中国儿童保健杂志. 2016,24(3):295-298.
[15] 静进. 儿童注意缺陷多动障碍诊疗进展[J]. 实用儿科临床杂志,2012,27(12):965-970.
[16] 史良俊,王芳. 四川省乐山市4~9 岁儿童注意缺陷多动障碍的流行病学调查[J]. 中国妇幼保健,2014,29(11):1734-1735.
[17] 耿耀国,苏林雁,王洪. 注意缺陷多动障碍儿童冲动行为与焦虑抑郁情绪的相关研究[J]. 中国学校卫生,2010,31(4):440-442.
[18] 丁香平,苏林雁,李晓萍. 伴与不伴抑郁情绪的ADHD儿童的临床症状初步研究[J]. 南昌大学学报(医学版),2013,53(12):26-29.
[19] Karen E,Seymour,Andrea Chronis-Tuscano,et al. Emotion regulation mediates the association between ADHD and depressive symptoms in a community sample of youth[J]. J Abnorm Child Psychol,2014,42(4):611-621.
[20] Bussing R,Mason DM,Bell L,et al. Adolescent outcomes of childhood attention deficit/hyperactivity disorder in diverse community sample[J]. J Am Acad Child Adolesc Psy-chiatry,2010,49(6):595-605.
(收稿日期:2016-10-27)

