心搏骤停患者初始心律影响因素分析
赵梦龙,郭 凯,马永刚,康艳飞,文 敏,周荣斌,*
·论著·
·急诊急救·
心搏骤停患者初始心律影响因素分析
赵梦龙1,郭 凯2,马永刚2,康艳飞2,文 敏2,周荣斌1,2*
目的 了解心搏骤停患者初始心律的情况和一般临床特征,探讨心搏骤停患者初始心律为不可电击心律的危险因素,为该类疾病的防治提供理论依据。方法 选取2014年4月—2016年4月中国人民解放军陆军总医院、首都医科大学附属北京友谊医院、卫生部北京医院发生于院前及急诊科的非创伤性心搏骤停患者232例,根据初始心律分为可电击心律32例(13.8%),不可电击心律200例(86.2%)。记录患者的性别、年龄、心搏骤停病因、基础疾病、心血管有创检查及治疗史、心血管类处方药物服用史等。采用多因素Logistic回归分析心搏骤停患者初始心律的影响因素。结果 可电击心律与不可电击心律患者年龄,心源性猝死、重症感染发生率、冠状动脉疾病(CAD)、慢性阻塞性肺疾病(COPD)检出率,β-受体阻滞剂服用率比较,差异均有统计学意义(P<0.05)。多因素Logistic回归分析结果显示,重症感染、CAD、COPD、服用β-受体阻滞剂史是心搏骤停患者初始心律的影响因素(P<0.05)。结论 重症感染、COPD、服用β-受体阻滞剂史是心搏骤停患者初始心律为不可电击心律的高危因素,其可能降低了心搏骤停患者可电击心律的发生;而具有CAD病史的患者发生心搏骤停时的初始心律多表现为可电击心律。
心脏停搏;初始心律;影响因素分析
心搏骤停是临床上多数急危重症的最终表现形式,心搏骤停患者的初始心律是否为可电击心律对抢救成功率及患者的预后至关重要。可电击心律包括:心室颤动(ventricular fibrillation,VF)、无脉性室性心动过速(pulseless ventricular tachycardia,VT);不可电击心律包括:无脉性电活动(pulseless electrical activity,PEA)、心跳停搏(asystole,ASY)[1]。近年来多项调查研究表明:随着对各种心脏疾病治疗手段的提高,如:植入式心脏复律除颤器(implantable cardioverter-defibrillator,ICD)的应用以及基础疾病分布的变化等,可能改变了患者发生心搏骤停时的初始心律分布情况:可电击心律比例逐渐下降,不可电击心律比例升高[2-6]。本研究通过综合分析心搏骤停患者初始心律的影响因素,进一步警惕和认识不可电击心律发生的高危人群,为提高心肺复苏成功率提供新思路。
1 对象与方法
1.1 研究对象 选取2014年4月—2016年4月中国人民解放军陆军总医院、首都医科大学附属北京友谊医院、卫生部北京医院发生于院前及急诊科的非创伤性心搏骤停患者。纳入标准:(1)年龄≥18岁者;(2)为非创伤性因素致心搏骤停者。排除标准:(1)年龄<18岁者;(2)创伤性心搏骤停者;(3)妊娠和肿瘤晚期者;(4)资料不完整,如丢失基础疾病史、服药史等一般信息者。
1.2 资料收集 设计临床病例观察表,统一方法和标准回顾性收集病史资料,包括:(1)一般临床资料:性别、年龄、心搏骤停病因、基础疾病、初始心律;(2)心血管有创检查及治疗史;(3)心血管类处方药物服用史。
1.3 相关定义 初始心律:发生心搏骤停时首次记录到的未经除颤的心律;药物服用史的定义:患者在发生心搏骤停前≥90 d遵医嘱规律服用的相关药物。
1.4 统计学方法 采用Excel软件将观察数据录入计算机,应用SPSS 21.0软件进行统计学分析。计数资料比较采用χ2检验或Fisher确切概率法;影响因素分析采用多因素Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 单因素分析 共纳入心搏骤停患者232例,其中男132例,女100例;平均年龄(58.8±17.7)岁;可电击心律32例(13.8%),不可电击心律200例(86.2%)。可电击心律与不可电击心律患者性别,呼吸衰竭、脑血管疾病、严重酸中毒、电解质紊乱、多器官功能衰竭发生率,高血压、糖尿病、高脂血症、脑血管疾病检出率,冠状动脉造影、经皮冠状动脉介入治疗、射频消融、冠状动脉旁路移植术、ICD应用率,血管紧张素转化酶抑制剂(ACEI)/血管紧张素Ⅱ受体拮抗剂(ARB)、降脂药、钙离子拮抗剂、硝酸酯类药物服用率比较,
本研究创新点:
目前,国内学者们对心搏骤停患者初始心律的研究较少,仅局限于动物模型的基础研究,如心搏骤停时心脏电活动的形成机制、各种干预措施对不同心脏电活动患者心搏骤停预后的影响等;国外有学者初步进行了心搏骤停患者初始心律影响因素的流行病学调查分析,但局限于单一影响因素的分析,如:β-受体阻滞剂服用史可能改变了初始心律的分布,然而,尚未完全明确是否有其他因素改变初始心律,其中的作用机制也有待探讨,本研究通过纳入多种潜在影响因素,综合分析其对心搏骤停患者初始心律的影响。
差异均无统计学意义(P>0.05);可电击心律与不可电击心律患者年龄,心源性猝死、重症感染发生率,冠状动脉疾病(CAD)、慢性阻塞性肺疾病(COPD)检出率、β-受体阻滞剂服用率比较,差异均有统计学意义(P<0.05,见表1)。
2.2 多因素分析 以是否为不可电击心律(赋值:不可电击心律=1;可电击心律=0)为因变量,以单因素分析差异有统计学意义的变量为自变量:年龄(赋值:<60岁=1;≥60岁=2)、心源性猝死(赋值:否=1;是=2)、重症感染(赋值:否=1;是=2)、CAD(赋值:否=1;是=2)、COPD(赋值:否=1;是=2)、服用β-受体阻滞剂史(赋值:否=1;是=2),进行多因素Logistic回归分析,结果显示,重症感染、CAD、COPD、服用β-受体阻滞剂史是心搏骤停患者初始心律的影响因素(P<0.05,见表2)。
表2 心搏骤停患者初始心律影响因素的多因素Logistic回归分析
Table 2 Multivariate Logistic regression analysis of the influencing factors for initial rhythm of cardiac arrest patients

变量βSEWaldχ2值P值OR值95%CI常量-2966149239520047--重症感染20801049393500478007(1025,62550)CAD-16040517963800020201(0073,0554)COPD18620770585200166438(1424,29107)β⁃受体阻滞剂193405611189700016914(2304,20744)
注:-为无此项数据
3 讨论
2015美国心脏协会(AHA)心肺复苏及心血管急救指南更新强调对于成年人心搏骤停应尽快除颤[7]。瑞典的一项院前心搏骤停研究显示:对于VF患者尽快除颤,其1个月的存活率达到50%,对延迟至15 min除颤的患者,其存活率仅有5%[8]。近年来,国外的流行病学调查显示:可电击心律比例进行性下降,美国西雅图1980—2000年院前心搏骤停患者初始心律中VF发生率下降了56%[9]。对于心搏骤停患者可电击心律比例的改变可能归因于心搏骤停的病因、患者的基础疾病、心血管有创检查及治疗史、心血管类处方药物服用史等,但对心搏骤停患者初始心律的影响因素尚缺乏系统研究,所以综合分析多个影响因素,并筛选出独立影响因素对今后的临床抢救工作有重要指导意义。
表1 心搏骤停患者初始心律影响因素的单因素分析〔n(%)〕
Table 1 Univariate analysis of influencing factors for initial rhythm of cardiac arrest patients
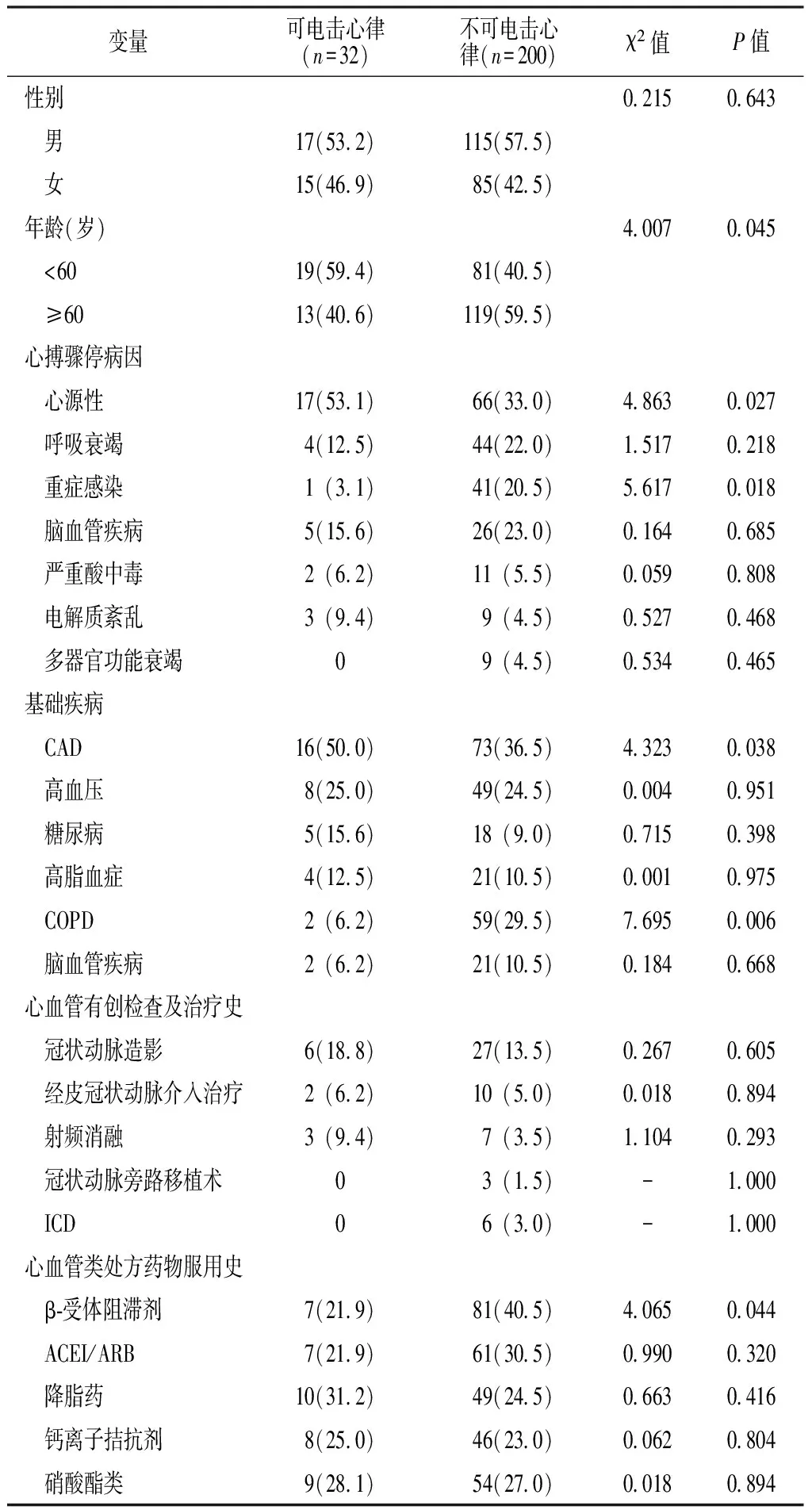
变量可电击心律(n=32)不可电击心律(n=200)χ2值P值性别02150643 男17(532)115(575) 女15(469)85(425)年龄(岁)40070045 <6019(594)81(405) ≥6013(406)119(595)心搏骤停病因 心源性17(531)66(330)48630027 呼吸衰竭4(125)44(220)15170218 重症感染1(31)41(205)56170018 脑血管疾病5(156)26(230)01640685 严重酸中毒2(62)11(55)00590808 电解质紊乱3(94)9(45)05270468 多器官功能衰竭09(45)05340465基础疾病 CAD16(500)73(365)43230038 高血压8(250)49(245)00040951 糖尿病5(156)18(90)07150398 高脂血症4(125)21(105)00010975 COPD2(62)59(295)76950006 脑血管疾病2(62)21(105)01840668心血管有创检查及治疗史 冠状动脉造影6(188)27(135)02670605 经皮冠状动脉介入治疗2(62)10(50)00180894 射频消融3(94)7(35)11040293 冠状动脉旁路移植术03(15)-1000 ICD06(30)-1000心血管类处方药物服用史 β⁃受体阻滞剂7(219)81(405)40650044 ACEI/ARB7(219)61(305)09900320 降脂药10(312)49(245)06630416 钙离子拮抗剂8(250)46(230)00620804 硝酸酯类9(281)54(270)00180894
注:CAD=冠状动脉疾病,COPD=慢性阻塞性肺疾病,ICD=植入式心脏复律除颤器,ACEI=血管紧张素转化酶抑制剂,ARB=血管紧张素Ⅱ受体拮抗剂;-为采用Fisher确切概率法,无此项数据
首先,心搏骤停病因与心搏骤停患者初始心律有一定关联,COBA等[3]对173例院前心搏骤停患者进行了回顾性研究,其中38%的患者发生了菌血症,而其中有高达91%的菌血症患者心搏骤停初始心律为PEA或ASY,由此推测以重症感染为病因的心搏骤停患者与其他心搏骤停患者的初始心律存在差异。本研究中,42例患者因重症感染发生心搏骤停,主要包括严重脓毒症、重症肺炎、严重腹腔感染、严重中枢神经系统感染等,并且这部分患者的初始心律以不可电击心律为主,多因素Logistic回归分析显示:重症感染是心搏骤停患者发生不可电击心律的独立危险因素,通过查阅文献推测其原因可能是:对重症感染患者而言,氧的需求成倍增加,整个机体处于缺氧状态,机体的组织细胞通过无氧代谢产生大量内源性腺苷,腺苷可以降低心肌细胞的自律性,从而造成心肌顿抑[10],但具体机制还有待于进一步探索。
其次,基础疾病也是影响心搏骤停患者初始心律的重要因素,本研究结果表明:基础疾病中改变心搏骤停患者初始心律分布的影响因素包括CAD和COPD,具有CAD的患者发生心搏骤停时的初始心律多表现为可电击心律,发生机制可能是患者心肌细胞长期缺血、缺氧,进而导致病变的心肌细胞电活动传导发生变化,形成更多的环路和折返引起可电击心律[10]。另外,随着人口老龄化,COPD的发病率逐渐提高,在全球范围内,这部分患者有着较严重的合并症及较高病死率[11]。国外的一项调查研究显示:每年因COPD死亡的人数增加使得以PEA为心搏骤停患者初始心律的比例增加[4],与国外情况相似,本研究COPD患者发生心搏骤停时的初始心律也多表现为不可电击心律,分析原因如下:(1)COPD多为老年患者,发病前缺乏特异性的征兆且症状不典型;(2)老年COPD患者发生心搏骤停时缺乏目击者进而导致首次开始心肺复苏的时间延搁。以上两点使抢救时间延搁,导致心搏骤停患者的初始心律多转为PEA或ASY。
最后,β-受体阻滞剂广泛应用于各种心脏疾病的治疗,其药理机制主要是拮抗儿茶酚胺对心脏的毒性作用,改善心脏疾病患者心肌缺血、缩小梗死范围、减少致命性心律失常,有助于提高患者生存率,但其作为心脏疾病的常规处方用药,也参与了心搏骤停患者初始心律的改变。YOUNGQUIST等[5]分析了179例院前心搏骤停患者的初始心律与服用β-受体阻滞剂的关系,结果发现:平时服用β-受体阻滞剂的心搏骤停患者发生PEA的风险是VF的5倍,但近期的一项多中心研究表明:β-受体阻滞剂在老年人中的使用并未降低可电击心律发生的风险[12],但该研究只纳入了65岁以上的老年患者,所以仍需大样本、多中心的研究结果予以证实。本研究结果表明:有接近半数的心搏骤停初始心律为不可电击心律者常规服用β-受体阻滞剂,而心搏骤停初始心律为可电击心律者既往服用β-受体阻滞剂的比例较少,服用β-受体阻滞剂增加了心搏骤停患者初始心律为不可电击心律的风险,其具体机制有待进一步探索。
值得商榷的是,ICD作为预防心源性猝死的非药物治疗手段之一,越来越多地应用于易发生致命性心律失常的高危患者中,在美国有超过225 000的患者植入ICD[13]。相关研究数据表明:VF发生的比例明显下降,其中约33%的风险因素归因于ICD的使用,对于应用ICD的心搏骤停患者初始心律以PEA为主[6],本研究中有6例心搏骤停患者植入了ICD,而其心搏骤停初始心律均为不可电击心律,但由于没有进行全国多中心的调查研究,获取植入ICD的病例数较少,对于我国ICD的应用是否降低了心搏骤停患者可电击心律比例还有待进一步考证。
综上所述,本研究综合分析了影响心搏骤停患者初始心律的相关因素并推测了可能的发生机制,对心搏骤停患者救治的首要任务还是及时分析发病时的初始心律,尽早除颤及心肺复苏,并且应关注高危人群(如重症感染、COPD患者等)的特殊表现,今后还需更深入地研究不同病因心搏骤停的具体发生机制,为心搏骤停发生的预防和救治提供更加坚实的理论基础。
作者贡献:赵梦龙进行文章的构思与设计,撰写论文;郭凯、周荣斌进行文章的可行性分析;赵梦龙、马永刚、康艳飞进行文献/资料收集;文敏进行文献/资料整理;周荣斌负责文章的质量控制及审校,对文章整体负责/监督管理。
本文无利益冲突。
[1]陈志.心肺复苏的临床研究进展[J].中国全科医学,2006,9(20):1662-1664. CHEN Z.Clinical study advances of cardiopulmonary resuscitation[J].Chinese General Practice,2006,9(20):1662-1664.
[2]KELLER S P,HALPERIN H R.Cardiac arrest:the changing incidence of ventricular fibrillation[J].Curr Treat Options Cardiovasc Med,2015,17(7):392.
[3]COBA V,JAEHNE A K,SUAREZ A,et al.The incidence and significance of bacteremia in out of hospital cardiac arrest[J].Resuscitation,2014,85(2):196-202.
[4]MØLLER S G,RAJAN S,FOLKE F,et al.Temporal trends in survival after out-of-hospital cardiac arrest in patients with and without underlying chronic obstructive pulmonary disease[J].Resuscitation,2016,104:76-82.
[5]YOUNGQUIST S T,KAJI A H,NIEMANN J T.Beta-blocker use and the changing epidemiology of out-of-hospital cardiac arrest rhythms[J].Resuscitation,2008,76(3):376-380.
[6]HULLEMAN M,BERDOWSKI J,DE GROOT Jr,et al.Implantable cardioverter-defibrillators have reduced the incidence of resuscitation for out-of-hospital cardiac arrest caused by lethal arrhythmias[J].Circulation,2012,126(7):815-821.
[7]NEUMAR R W,SHUSTER M,CALLAWAY C W,et al.Part 1:executive summary 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care[J].Circulation,2015,132(18 Suppl 2):787-817.
[8]HOLMBERG M,HOLMBERG S,HERLITZ J.Incidence,duration and survival of ventricular fibrillation in out-of-hospital cardiac arrest patients in sweden[J].Resuscitation,2000,44(1):7-17.
[9]COBB L A,FAHRENBRUCH C E,OLSUFKA M,et al.Changing incidence of out-of-hospital ventricular fibrillation,1980-2000[J].JAMA,2002,288(23):3008-3013.
[10]黄广苏.院内心脏骤停的不同方式与临床因素关系的回顾性调查研究[J].中国实用医药,2010,5(31):36-37. HUANG G S.Retrospective study of relation between different styles of hospital cardiac arrest and clinical factors[J].China Practical Medical,2010,5(31):36-37.
[11]STALLBERG B,JANSON C,JOHANSSON G,et al.Management,morbidity and mortality of COPD during an 11-year period:an observational retrospective epidemiological register study in Sweden(PATHOS)[J].Prim Care Respir J,2014,23(1):38-45.
[12]CZARNECKI A,MORRISON L J,QIU F,et al.Association of prior β-blocker use and the outcomes of patients with out-of-hospital cardiac arrest[J].Am Heart J,2015,170(5):1018-1024.
[13]MOND H G,PROCLEMER A.The 11th world survey of cardiac pacing and implantable cardioverterdefibrillators:calendar year 2009-a World Society of Arrhythmia′s project[J].Pacing Clin Electrophysiol,2011,34(8):1013-1027.
(本文编辑:陈素芳)
Influencing Factors of Cardiac Arrest Patients with Initial Rhythms
ZHAOMeng-long1,GUOKai2,MAYong-gang2,KANGYan-fei2,WENMin2,ZHOURong-bin1,2*
1.ClinicalCollege,PLAArmyGeneralHospital,AnhuiMedicalUniversity,Hefei230032,China2.DepartmentofEmergency,PLAArmyGeneralHospital,Beijing100700,China
*Correspondingauthor:ZHOURong-bin,Chiefphysician,Mainresearchdirections:sepsis,cardiopulmonaryresuscitation;E-mail:dr_zhourongbin@sina.com
Objective To evaluate the distribution of initial rhythms and general clinical characteristics of patients with cardiac arrest,and to investigate the risk factors for cardiac arrest patients with initial non-shockable rhythms,so as to provide a theoretical basis for the prevention and management of this kind of disease.Methods We enrolled 232 patients with cardiac arrest occurred in pre-hospital and Emergency Department of PLA Army General Hospital,Beijing Friendship Hospital,Capital Medical University,Beijing Hospital from April 2014 to April 2016.And the patients were divided into initial shockable rhythm group(32 cases,13.8%) and initial non-shockable rhythm group(200 cases,86.2%) based on the conditions of initial rhythms.The patient′s gender,age,cause of cardiac arrest,basic diseases,history of invasive cardiovascular examination and treatment,history of prescription of cardiovascular drugs and so on were recorded.Multivariate Logistic regression was used to analyze the influencing factors for initial rhythms in cardiac arrest patients.Results The differences in terms of age,incidences of sudden cardiac death and severe infection,history of coronary artery disease(CAD),history of chronic obstructive pulmonary disease(COPD),medication history of beta-blocker between the initial shockable rhythm group and initial non-shockable rhythm group demonstrated statistical significance(P<0.05).Results of multivariate Logistic regression showed that severe infection,CAD,COPD,medication history of beta-blockers were the risk factors for initial rhythms cardiac arrest patients(P<0.05).Conclusion Severe infection,history of COPD,and beta-blocker medication history are high risk factors for cardiac arrest patients with initial non-shockable rhythms due to the incidence of initial shockable rhythms may be reduced;when cardiac arrest patients with a history of CAD,their initial rhythms more manifest as shockable rhythms.
Heart arrest;Initial rhythm;Root cause analysis
北京协和医学基金会睿意急诊医学研究专项基金(R2015006)
R 541.78
A
10.3969/j.issn.1007-9572.2017.01.y08
2016-08-12;
2016-11-30)
1.230032安徽省合肥市,安徽医科大学陆军总医院临床学院
2.100700北京市,中国人民解放军陆军总医院急诊科
*通信作者:周荣斌,主任医师,主要研究方向:脓毒症、心肺复苏;E-mail:dr_zhourongbin@sina.com
赵梦龙,郭凯,马永刚,等.心搏骤停患者初始心律影响因素分析[J].中国全科医学,2017,20(11):1379-1382.[www.chinagp.net]
ZHAO M L,GUO K,MA Y G,et al.Influencing factors of cardiac arrest patients with initial rhythms[J].Chinese General Practice,2017,20(11):1379-1382.

