新生儿高胆红素血症血清25-羟基维生素D3水平检测及临床价值评估
陈丽婷, 黎家华, 方 菊
(海南省三亚市妇幼保健院 检验科, 海南 三亚, 572000)
新生儿高胆红素血症血清25-羟基维生素D3水平检测及临床价值评估
陈丽婷, 黎家华, 方 菊
(海南省三亚市妇幼保健院 检验科, 海南 三亚, 572000)
高胆红素血症; 新生儿; 25-羟基维生素D3; 临床价值
高胆红素血症属于新生儿常见病之一,主要表现为双巩膜及全身皮肤黄染色改变[1-3]。目前,临床主要采用碱性磷酸酶、凝血酶原时间、血清总胆固醇、脂蛋白-X、胆固醇脂等实验室指标来测定高胆红素血症[4-5]。研究[6]发现,血清25-羟基维生素D3水平在高胆红素新生儿中具有一定的鉴别诊断价值。然而,针对免疫分析法检测血清25-羟基维生素D3诊断高胆红素血症的相关报道较为少见[7-8]。为了进一步完善新生儿高胆红素血症的诊断方案,2015年8月—2016年8月本院选择55例高胆红素血症新生儿与55例非高胆红素血症新生儿作为研究对象,通过抽取血清标本检测血清25-羟基维生素D3水平,并探讨血清25-羟基维生素D3在高胆红素血症与其他疾病中的鉴别诊断价值,现报告如下。
1 资料与方法
1.1 一般资料
选择2015年8月—2016年8月本院55例高胆红素血症新生儿作为研究组,其中男30例,女25例; 日龄1~25 d, 平均日龄(5.2±0.6) d。入组标准: 符合第4版《实用新生儿科学》[10]中的相关诊断标准; 患儿家属对本次研究内容知情,已签署知情同意书; 本次研究经医院伦理委员会审核批准。排除标准: 合并感染性疾病; 合并新生儿缺氧。选择同期本院住院的55例非高胆红素血症新生儿作为对照组,其中男29例,女26例; 日龄1~25 d,平均日龄(5.3±0.5) d。2组性别、日龄比较差异无统计学意义(P>0.05)。
1.2 方法
采集标本: 2组新生儿均空腹禁食8~12 h, 之后采集桡静脉血2 mL, 将血液标本置于含有分离胶的真空管内待检,血清分离后测定25-羟基维生素D3水平,并于8 h内完成检测。试剂与设备: 免疫分析设备(酶标仪,产地: 美国,型号: statfax-3200), 原装配套25-羟基维生素D3试剂(批号: 16364801),5个浓度的定标血清与高值、低值2个水平质控品。检验方法: 试剂与设备操作严格按照说明书执行,以酶联免疫分析为检验原理。按照分析设备上试剂条码主曲线与5点定标形成的定标曲线评估检测结果,检测范围在19~57.6 ng/mL。
1.3 观察指标
观察对比2组不同性别新生儿血清25-羟基维生素D3水平。根据第4版《实用新生儿科学》中的相关标准评估与对比2组新生儿的维生素D营养情况,即血清25-羟基维生素D3水平<20 ng/mL为维生素D缺乏,血清25-羟基维生素D3水平在20~29 ng/mL为相对缺乏,血清25-羟基维生素D3水平在30~150 ng/mL为足够。
1.4 统计学处理
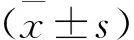
2 结 果
2.1 2组新生儿血清25-羟基维生素D3水平对比
研究组30例男性新生儿血清25-羟基维生素D3水平为(28.50±2.06) ng/mL, 25例女性新生儿血清25-羟基维生素D3水平为(33.45±3.52) ng/mL; 对照组29例男性新生儿血清25-羟基维生素D3水平为(28.65±1.52) ng/mL; 26例女性新生儿血清25-羟基维生素D3水平为(34.52±2.45) ng/mL。2组不同性别新生儿血清25-羟基维生素D3水平比较,差异无统计学意义(P>0.05)。
2.2 2组新生儿的维生素D营养情况对比
研究组维生素D缺乏、相对缺乏与足够的发生率36.36%、41.82%、21.82%, 与对照组27.27%、45.45%、27.27%对比差异无统计学意义(P>0.05)。
3 讨 论
胆红素是血液内红细胞的红素代谢废弃物,它由血红蛋白转化而来, 1 g血红蛋白可以生成34 mg胆红素,而当胆红素>正常水平时即可导致高胆红素血症[10-12]。
目前,临床主要依靠实验室相关指标进行胆红素检查[13-15]。近期有学者研究[16]发现,血清25-羟基维生素D3水平与高胆红素血症间具有一定的相关性。为了进一步完善高胆红素血症新生儿的诊疗方案,本院采用酶联免疫设备对高胆红素与非高胆红素新生儿的血清25-羟基维生素D3水平进行对比,结果发现, 2组不同性别新生儿血清25-羟基维生素D3水平对比中,研究组与对照组间差异无统计学意义(P>0.05)。可见,高胆红素血症与非高胆红素血症新生儿的血清25-羟基维生素D3水平无明显区别,这与上述报道存在一定的差异。同时,有学者认为,检查血清25-羟基维生素D3水平是评估新生儿维生D缺乏的有效指标[17]。本研究结果显示,研究组维生素D缺乏、相对缺乏与足够的发生率36.36%、41.82%、21.82%,与对照组27.27%、45.45%、27.27%对比,差异无统计学意义(P>0.05)。结果说明,高胆红素血症新生儿血清25-羟基维生素D3水平与其他新生儿无显著差异性[18-20]。
总之,血清25-羟基维生素D3水平无法作为高胆红素血症新生儿病情评估的有效指标,但能够判断维生素D营养情况,是指导维生素D补充治疗的可靠指标。
[1] 陈萧群, 雷玲霞. 新生儿高胆红素血症病因及高危因素分析[J]. 陕西医学杂志, 2014, 20(1): 29-32.
[2] 戴月映, 孙盛兰, 吕艳梅, 等. 2种换血术治疗新生儿高胆红素血症的效果观察[J]. 护士进修杂志, 2014, 40(3): 263-266.
[3] 戴月映, 孙盛兰, 吕艳梅, 等. 新生儿高胆红素血症换血疗法的研究进展[J]. 护士进修杂志, 2014, 15(5): 409-411.
[4] 张志宏, 韩桂珍, 王晓玲, 等. 茵栀黄口服液联合蓝光照射治疗新生儿高胆红素血症疗效观察[J]. 中国妇幼保健, 2014, 20(7): 1124-1126.
[5] 杨树杰, 易海英, 汪珍珍, 等. 晚期早产儿高胆红素血症危险因素分析[J]. 临床儿科杂志, 2014, 22(3): 214-217.
[6] 王晓鸣, 陶钧, 裴宇, 等. 茵陈退黄方治疗新生儿高胆红素血症的临床研究[J]. 中华中医药杂志, 2014, 25(2): 456-458.
[7] 杨辅直, 李伟生, 苏格炘, 等. 新生儿高胆红素血症医院感染特点及预防[J]. 中华医院感染学杂志, 2014, 14(7): 1769-1770.
[8] 陈益明, 褚雪莲, 王忠平, 等. 电化学发光免疫分析法检测婴幼儿血清25-羟基维生素D3参考区间的调查[J]. 现代预防医学, 2014, 30(3): 389-392.
[9] 龙恩武, 王维, 岳山岚, 等. 固相萃取LC-MS/MS法测定人血清中的25-羟基维生素D3[J]. 华西药学杂志, 2014, 33(2): 180-182.
[10] 吴玫瑰, 黄志坚, 李坚, 等. 新生儿高胆红素血症脑干听觉诱发电位的临床应用分析[J]. 北京医学, 2014, 28(4): 272-274.
[11] 杨洋, 刘云, 阚清, 等. 南京地区284例新生儿初发高胆红素血症临床分析[J]. 临床儿科杂志, 2014, 15(7): 653-657.
[12] 邱锐琴, 杜志云, 乔木, 等. 复合辅酶联合维生素E对新生儿高胆红素血症肝肾损害的保护作用[J]. 天津医药, 2014, 25(6): 602-604.
[13] 丁小美, 辛洪霞, 龚飞燕, 等. 新生儿烧伤与高胆红素血症的相关性及蓝光照射治疗护理对策[J]. 现代预防医学, 2014, 20(13): 2362-2364.
[14] 耿波, 梁锋, 夏国新, 等. 降钙素原C反应蛋白 心肌酶联合检测在新生儿高胆红素血症诊断中的价值[J]. 国际检验医学杂志, 2014, 12(18): 2441-2443.
[15] 陈兴月. 重症高胆红素血症新生儿血清神经元特异性烯醇化酶和头颅MRI检查的意义[J]. 广东医学, 2014, 25(20): 3231-3233.
[16] 王盛枝. 新生儿高胆红素血症蓝光照射治疗依从性的护理干预[J]. 护士进修杂志, 2012, 20(7): 662-663.
[17] 赵冬莹, 张拥军. 新生儿高胆红素血症的治疗进展[J]. 临床儿科杂志, 2012, 10(9): 887-890.
[18] 任永强. 降钙素原及C反应蛋白在预测新生儿高胆红素血症合并呼吸道感染中的诊断价值[J]. 中华医院感染学杂志, 2013, 12(2): 260-262.
[19] 钟勇, 蒋晓梅, 冯于玲, 等. UGT1A1基因多态性与不同民族间新生儿高胆红素血症的关系[J]. 临床儿科杂志, 2013, 25(4): 324-327.
[20] 庄严, 李贵南, 周勇, 等. 重度高胆红素血症新生儿总胆红素/白蛋白比值及酸中毒与脑干听觉诱发电位异常的关系[J]. 中国当代儿科杂志, 2013, 20(5): 332-334.
2016-12-22
R 722.17
A
1672-2353(2017)11-222-02
10.7619/jcmp.201711082

