同步放化疗治疗中晚期宫颈癌的效果及毒副反应分析
莫祎琳
【摘要】 目的:探讨同步放化疗治疗中晚期宫颈癌的效果及毒副反应的影响。方法:以2011-2014年在本院接受治疗的中晚期宫颈癌作为研究对象,同步放化疗52例纳入同步组,单纯根治放疗治疗45例纳入放疗组,比较两组治疗效果和毒副反应。结果:同步组CR率44.2%、缓解率94.2%,均高于放疗组的24.4%、75.6%,同步组3年生存率78.8%,高于放疗组的60.0%,差异均有统计学意义(P<0.05);两组3年全因死亡率、5年生存率、5年全因死亡率比较,差异均无统计学意义(P>0.05);同步组无瘤生存时间(24.4±8.2)个月,高于放疗组的(17.0±8.5)个月,差异有统计学意义(P<0.05);同步组骨髓抑制、胃肠道反应、3~4级毒副反应发生率分别为59.6%、61.5%、11.5%,均高于放疗组的40.0%、31.1%、0,同步组人均毒副反应(1.8±0.5)种,高于放疗组的(1.1±0.3)种,差异均有统计学意义(P<0.05)。结论:同步放化疗治疗中晚期宫颈癌,相较于单纯放疗,可提升3年存活率、延长无瘤生存时间,但不能增加5年存活率,同时可能增加骨髓抑制、胃肠道反应,发生3~4级需处理毒副反应风险明显上升,需加强毒副反应管理。
【关键词】 宫颈癌; 中晚期; 同步放化疗; 毒副反应; 临床疗效
子宫颈癌简称宫颈癌,是三大女性生殖系统肿瘤,据世界卫生组织调查年新发(50~55)万例,占全身恶性肿瘤的5%~6%,我国宫颈癌年发病13万例,年死亡3万例,居女性死亡病因第3位[1-2]。近年来,因人口老龄化、社会环境变化,高危型人乳头状瘤病毒(HPV)感染率上升,宫颈癌发病率呈上升趋势。宫颈癌起病隐匿,早期无典型症状表现,我国基层地区卫生条件不足,HPV筛查、薄层液基细胞学(TCT)等有效的筛查手段普及率较低,乳腺癌早期检出率较低,绝大多数患者确诊时已进入中晚期[3-4]。宫颈癌治疗方法主要包括手术、放化疗、生物治疗等,放射治疗是中晚期宫颈癌猪主要治疗手段,但患者整体生存率仍不足50%。单纯化疗无法有效阻止肿块扩散、转移,近年来化疗在宫颈癌治疗中的价值越来越受到重视,常用药物主要为顺铂、紫杉醇等,大量Meta分析显示,同步放化疗可明显提高中晚期宫颈癌的生存率,延长生存时间。但同步放化疗无疑会增加患者躯体负担,耐受下降,毒副反应发生风险上升,毒副反应带来的症状给患者带来躯体不适,影响患者治疗信心与依从性[5-6]。本次研究试分析同步放化疗治疗中晚期宫颈癌的效果及毒副反应,总结评价同步放化疗效果与安全性,为疗法应用提供依据。现报道如下。
1 资料与方法
1.1 一般资料 以2011-2014年在本院接受治疗的中晚期宫颈癌患者作为研究对象。纳入标准:(1)临床确诊,初次治疗;(2)采用同步放化疗或单纯根治性治疗;(3)临床资料完整,诊断国际妇产科联盟(FIGP)分期Ⅱ~Ⅲ期;(4)KPS评分≥70分可耐受,無严重合并症、心肺功能尚可,血红蛋白≥100 g/L、WBC≥4.0×109/L、PLT≥100×109/L,肌酐清除率≥30 mL/min,AST/ALT与血清胆红素<正常值1.5倍;(5)知情同意。选择同步放化疗52例纳入同步组,年龄43~63岁,平均(52.4±6.4)岁。肿瘤大小(4.4±1.2)cm。病理类型:腺癌41例,鳞癌11例。临床分期:Ⅱ期25例、Ⅲ期27例。有淋巴结转移11例。合并其他类型基础疾病14例,以贫血为主。单纯根治放疗治疗45例纳入放疗组,年龄44~65岁,平均(53.2±6.2)岁。肿瘤大小(4.2±1.5)cm。病理类型:腺癌36例,鳞癌9例。临床分期:Ⅱ期21例,Ⅲ期23例。有淋巴结转移10例。合并其他类型基础疾病10例,以贫血为主。两组对象年龄、分期、肿瘤大小、病理类型等临床资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法 Varian公司C/D医用直线加速器,KXO模拟定位机,盆腔常规放疗、三维适形放射治疗,CT模拟定位,常规勾画靶区,临床靶区包括子宫、宫颈、阴道等原发肿瘤以及淋巴结区域及其周围组织,剂量180~200 cGy/次,5次/周,Dt:300 cGy/15~17次。盆腔放疗照射范围盆腔前后四野,SSD照射,单次180~200 cGy,在三维适形放射治疗基础上增加4500 cGy/7~8次,1次/d,5次/周。
腔内后装治疗,A点剂量600 cGy/次,累计剂量3000~3600 cGy/5~6次或3600~4200 cGy/6~7次,肿瘤体积较大者可适当提高剂量,体外照射结束后开始。化疗采用顺铂单药方案,30 mg/m2静脉滴注,1次/周,共3~6次,放疗当天给予,积极止吐、补液对症治疗,治疗前开展血常规、肝肾功能等检查,治疗后每周1次血常规检查。治疗后,第1~2年内每隔3个月随访1次,第3年后每隔6个月随访其次,评价远期疗效,计算生存指标,总生存率(OS)、无瘤生存率与时间等指标,
1.3 观察指标 两组近期疗效、远期生存情况、毒副反应发生情况。
1.4 疗效判定标准 近期疗效参照RECIST标准,评价为完全缓解(CR)、部分缓解(PR)、稳定(SD)、进展(PD),CR+PR为缓解,CR+PR+SD为控制。毒副反应参照RTOG急性放射损伤分级标准。
1.5 统计学处理 使用Excel表记录数据,采用SPSS 20.0软件对所得数据进行统计分析,计量资料用(x±s)表示,两组间比较前采用Kolmogorov-Sminmov法检验是否符合正态分布,若符合则采用方差后LDS-t检验,否则采用Mann-Whitney U秩和检验,多组间比较单因素方差分析(ANONA);计数资料以率(%)表示,两组间比较采用检验或Fisher精确性检验。P<0.05为差异有统计学意义。
2 结果
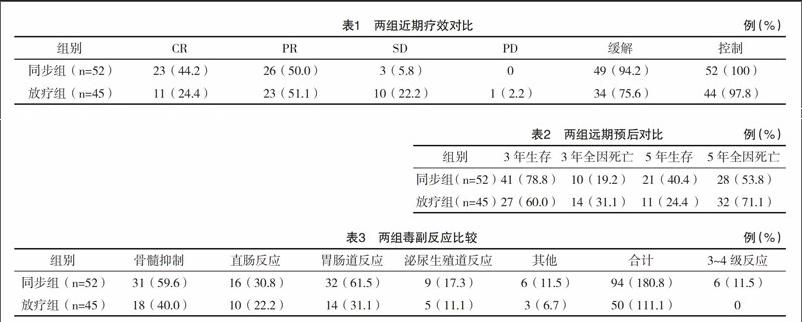
2.1 近期疗效 同步组CR率、缓解率均高于放疗组,差异均有统计学意义(P<0.05),见表1。
2.2 远期疗效 同步组3年生存率高于放疗组,差异有统计学意义(P<0.05);两组3年全因死亡率、5年生存率、5年全因死亡率比较,差异均无统计学意义(P>0.05)。见表2。同步组无瘤生存时间(24.4±8.2)个月,高于放疗组(17.0±8.5)个月,差异有统计学意义(P<0.05)。
2.3 毒副反应 同步组骨髓抑制、胃肠道反应、3~4级毒副反应发生率均高于放疗组,同步组人均毒副反应(1.8±0.5)种,高于放疗组的(1.1±0.3)种,差异有统计学意义(P<0.05)。见表3。
3 讨论
宫颈癌预后影响因素较多,治疗方式显然对预后存在显著影响。本次研究显示,同步组CR率44.2%、缓解率94.2%,均高于放疗组的24.4%、75.6%,差异均有统计学意义(P<0.05),提示同步放化疗可增进近期疗效。同步放化疗,可通过化疗药物的细胞毒性作用,杀伤播散的病灶、肿瘤细胞,减少肿瘤负荷。中晚期宫颈癌,体积偏大、血供差、对放疗敏感性差、宫颈旁浸润对放疗不敏感、淋巴转移率高,单纯根治性放疗疗效往往不理想,5年复发率较高[7-8]。同步放化疗,可抑制放疗诱导的DNA损伤修复、缩小肿瘤体积、减少放疗不敏感乏氧比例改善乏氧情况,控制肿瘤的周期,增加肿瘤放疗敏感性,减少交叉耐受可能。一项Meta分析对10篇文献进行调查分析,结果显示两种方法总生存率[RR=1.17,95%CI(1.10,1.24)]、总有效率[RR=1.24,95%CI(1.16,1.33)]比较,差异有统计学意义(P<0.05)[9-10]。
从远期预后来看,普遍认为同步放化疗可延长患者总生存期,延长无瘤生存期时间。本研究结果显示,同步组3年生存率78.8%、无瘤生存时间(24.4±8.2)个月,均高于放疗组60.0%、(17.0±8.5)个月,差异均有统计学意义(P<0.05)。也有许哲持不同意见,敖梅红等[11]一项基于4篇文献248例患者的荟萃分析显示,巩固化疗、对照组无进展生存率差异无统计学意义[OR=1.38,95%CI(0.77,2.46),P=0.28>0.05]。本次研究中,两组3年全因死亡率、5年生存率、5年全因死亡率比较,差异均无统计学意义(P>0.05),提示随着时间的延长,患者从同步放化疗获益不明显,远期预后影响因素较多。有报道显示,3年生存率与肿瘤大小、类型、淋巴结转移存在相關性[12-13]。同步放化疗疗效还受化疗药物方案影响,金凤岚等[14]一项基于7篇文献Meta分析显示顺铂、奈达顺铂1~3年总生存率、白细胞减少、贫血毒副反应比较,差异均无统计学意义(P>0.05),顺铂与紫杉醇药物有效率、局部复发率、远处转移率比较差异均无统计学意义(P>0.05),许多学者致力于寻找联合治疗方案。近年来,联合化疗、热疗、重组人血管内皮抑制剂等增敏剂开始用于辅助同步放化疗,Meta分析显示可增进疗效,且不会增加毒副反应发生风险[15-18]。
同步放化疗治疗中晚期宫颈癌明显增加毒副反应发生风险已得到广泛证实[19-20]。本次研究显示同步组骨髓抑制、胃肠道反应、3~4级毒副反应发生率分别为59.6%、61.5%、11.5%,均高于放疗组的40.0%、31.1%、0,同步组人均毒副反应(1.8±0.5)种,高于放疗组的(1.1±0.3)种,差异有统计学意义(P<0.05)。同步放化疗可增加毒副反应,加重严重程度,不利于治疗持续,给患者带来痛苦,同步放化疗还应酌情应用,做好3~4级毒副反应预测,加强治疗期间的管理。
综上所述,同步放化疗治疗中晚期宫颈癌相较于单纯放疗,可增进近远期疗效,但也会增加强毒副反应发生风险、严重程度。
参考文献
[1]高婷,李超,梁锌,等.中国癌症流行的国际比较[J].中国肿瘤,2016,25(6):409-411.
[2]周涛琪,孙娜莎,徐正阳.尼妥珠单抗联合放化疗治疗中晚期宫颈癌的疗效分析[J].重庆医学,2016,45(24):3391-3393.
[3]吴兵,张崇移,李铭芬,等.人乳头状瘤病毒感染与宫颈病变的相关性研究[J].中华医院感染学杂志,2013,23(10):2377-2378.
[4]戴一菲,田荣华.TCT联合HPV检测在宫颈病变筛查中的意义[J].中华全科医学,2012,10(10):1556-1559.
[5]甘祖焕,甘浪舸,谭毅.同步放化疗在中晚期宫颈癌中的应用进展[J].中国临床新医学,2014,7(4);371-373.
[6]秦晓玲,贾玉玲,索志敏.微波深部热疗加同步放化疗治疗中晚期宫颈癌的临床效果[J].现代肿瘤医学,2016,24(6):971-973.
[7]高桂臣.紫杉醇联合卡铂化疗并同步放疗在中晚期宫颈癌治疗中的临床疗效分析[J].中国医学创新,2012,9(29):8-10.
[8]尹彩云.紫杉醇联合奈达铂用于宫颈癌根治术前新辅助化疗的近期疗效分析[J].中国医学创新,2014,11(19):130-132.
[9]张蕾,唐杰,张娟娟.同步放化疗与单纯放疗治疗局部 晚期宫颈癌的Meta分析[J].中华临床医师杂志,2014,8(15):2827-2832.
[10]罗秋育,梅昌武,洪珊儿.术前序贯化放疗治疗局部晚期宫颈癌分析[J].中国医学创新,2015,12(24):44-46.
[11]敖梅红,李隆玉.同步放化疗后巩固化疗对子宫颈癌预后影响的荟萃分析[J].现代妇产科进展,2015,24(7):528-530.
[12]李志玖,燕平,艾淑颖,等.奈达铂和顺铂同步放化疗治疗中晚期宫颈癌的临床疗效观察[J].中国药物评价,2016,33(4):219-221.
[13]惠慧,吴磊,付玉兰.同步放化疗联合甘氨双唑钠治疗中晚期宫颈癌的临床研究[J].现代肿瘤医学,2016,24(9):1438-1440.
[14]金凤岚,马宁,杨雷,等.宫颈癌同步放化疗不同单药化疗方案疗效的 Meta分析[J].中国妇幼保健,2012,27(12):1911-1914.
[15]陈明晓.顺铂同步放化疗与单纯放疗治疗中晚期宫须癌临床对照研究[J].当代医学,2016,22(2):118-119.
[16]高平,关小倩,高亚杰.奈达铂同步放化疗与顺铂+5-氟尿嘧啶同步放化疗中晚期宫劲癌的疗效与安全性比较[J].中国妇幼保健,2013,28(22):3675-3677.
[17]李辉,吴栋文,单年春,等.甘氨双唑钠对宫颈癌放疗及同步放化疗增敏疗效的Meta分析[J].现代妇产科进展,2016,25(9):661-666.
[18]任玲.奈达铂化疗联合同期放疗治疗中晚期宫颈癌临床疗效分析[J].中国医学创新,2015,12(2):50-51.
[19]王晓珊,陈琳,梁良,等.热疗联合同步放化疗治疗局部晚期宫颈癌的Meta分析[J].实用癌症杂志,2014,29(3):304-308.
[20]付娟,张爱云,杜军华,等.同步放化疗联合盆腔热疗治疗局部晚期宫颈癌的效果观察[J].实用临床医药杂志,2015,19(13):59-61.
(收稿日期:2017-01-05) (本文编辑:程旭然)

