不同浓度罗哌卡因胸段硬膜外麻醉在非插管胸腔镜肺叶楔形切除术中的效果观察
朱斌斌 孙健 陈福贵 张瑞 桂煜
不同浓度罗哌卡因胸段硬膜外麻醉在非插管胸腔镜肺叶楔形切除术中的效果观察
朱斌斌 孙健 陈福贵 张瑞 桂煜
目的 探讨罗哌卡因联合吗啡行胸段硬膜外麻醉在非插管胸腔镜肺叶楔形切除手术中的最佳有效浓度。方法 选择60例接受非插管胸腔镜手术的患者,在T6~T7行硬膜外穿刺置管,给予2mg吗啡,按随机数字表法分为0.3%罗哌卡因(A组)、0.2%罗哌卡因(B组)、0.1%罗哌卡因(C组),每组20例。3组患者术中均在瑞芬太尼和右美托咪啶联合注射下经面罩行自主呼吸,观察3组患者给予罗哌卡因前5min(T0)、给予罗哌卡因后15min(T1)、人工气胸时(T2)、人工气胸后30min(T3)、手术结束(T4)5个时点血流动力学变化,记录术后1、4、8、24h患者静息和咳嗽时视觉模拟评分(VAS),记录术中呛咳、低氧血症和高碳酸血症和术后恶心、呕吐等并发症发生情况。结果 A组T1、T2、T4时平均动脉压明显低于B组和C组(均P<0.05),B组T3和T4心率明显低于A组和C组(P<0.05),C组T2和T3呼吸频率较A组和B组显著增快(P<0.05);A组和B组术后1h的咳嗽VAS评分以及8h和24h的静息和咳嗽VAS低于C组(均P<0.05);A组术后恶心、呕吐发生率高于B和C组(P<0.05),且C组低氧和高碳酸血症发生率及呛咳次数多于A组和B组(P<0.05)。结论罗哌卡因联合2mg吗啡用于非插管胸腔镜手术硬膜外麻醉时,0.2%是最佳有效浓度,镇痛效果好,并发症最少。
罗哌卡因 硬膜外麻醉 胸腔镜手术 楔形切除
近年来,非插管胸腔镜手术逐渐成为胸外科的常见手术。相比于传统的双腔管气管插管全身麻醉来实现肺隔离和机械通气的麻醉方法,非插管麻醉以硬膜外麻醉为基础,结合胸迷走神经阻滞和肺表面局部麻醉,并输注一定的镇静、镇痛药物,很大程度上避免了插管并发症,缩短了患者的住院时间[1-2]。有文献报道,硬膜外给予浓度为0.2%和0.375%的罗哌卡因,均可以使麻醉平面达到T2~T10,并能够维持良好的围术期镇痛效果[3-4]。但是,高浓度的罗哌卡因容易引发患者术中血流动力学指标的波动,需要采用输注胶体液和加快输液速度以及应用血管活性药物来处理低血压,同时还可能阻滞膈肌的运动,进而影响患者的自主呼吸[5];而低浓度的罗哌卡因又会导致镇痛强度不足。为此,笔者在非插管三孔胸腔镜肺叶楔形切除手术麻醉中,对胸段硬膜外给予罗哌卡因的不同浓度,以期为临床应用提供参考。
1 对象和方法
1.1 对象 选择2015年12月至2016年5月本院择期行非插管三孔胸腔镜肺叶楔形切除手术患者60例,男34例,女26例,年龄36~60岁;BMI<23kg/m2,ASAⅠ~Ⅱ级。排除有高血压病史、明显呼吸睡眠暂停综合征、凝血功能异常、椎管内穿刺禁忌的患者。按随机数字表法分为0.3%罗哌卡因(A组)、0.2%罗哌卡因(B组)和0.1%罗哌卡因(C组),每组20例,3组患者一般资料的差异均无统计学意义(均P>0.05),详见表1。本研究已经获得本院伦理委员会批准,并获得患者知情同意。
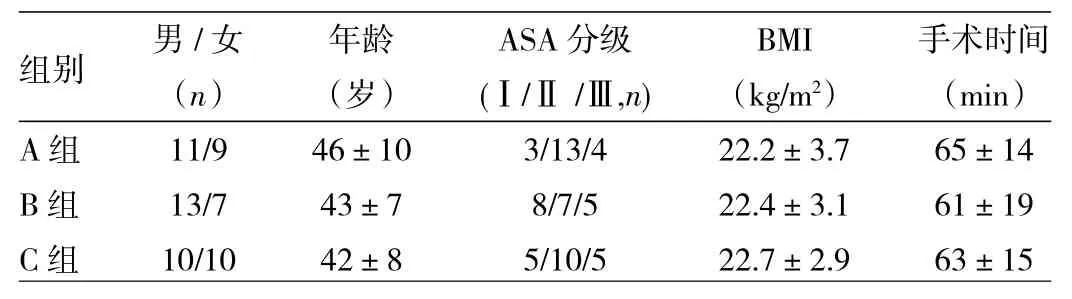
表1 3组患者一般资料的比较
1.2 方法 患者入手术室后,面罩吸氧,常规监测血压、心率和脉搏血氧饱和度(SpO2),开放外周静脉,静脉输注复方乳酸林格液,输注速度为10ml/(kg·h)。给予咪达唑仑1mg,芬太尼0.05mg,进行桡动脉穿刺置管连续动态测压,解剖定位患者的T6~7间隙,硬膜外穿刺并置管,给予试验剂量1%利多卡因3ml后,硬膜外给予吗啡2mg。A组给予0.3%罗哌卡因10ml,B组给予0.2%罗哌卡因10ml,C组给予0.1%罗哌卡因10ml。麻醉诱导:依次静脉注射咪达唑仑0.04mg/kg,芬太尼1.0μg/kg,1%丙泊酚1mg/kg,麻醉维持采用瑞芬太尼3μg/(kg·h)联合右美托咪啶0.6μg/(kg·h)持续泵注,术中保持麻醉深度监测仪脑双频指数(BIS)在50~70。1h后每组患者硬膜外追加相应浓度的罗派卡因5ml。手术开始,外科医师先用2%利多卡因喷洒肺表面,继而在胸腔镜定位下采用1%利多卡因5ml阻滞胸迷走神经,然后行肺叶切除手术。术中如收缩压低于90mmHg时给予间羟胺0.1mg/次;如呼气末二氧化碳>60mmHg或者 SpO2<90%时,给予托下颌加压面罩辅助通气,一旦发生严重低氧血症,改麻醉方式为纤维支气管镜引导下气管内插管;如果呼吸频率>30次/min,缓慢静脉注射芬太尼0.5μg/kg;如果BIS>70静脉推注咪达唑仑2mg。
1.3 观察指标 记录给予罗哌卡因前5min(T0)、给予罗哌卡因后15min(T1)、人工气胸时(T2)、人工气胸后30min(T3)、手术结束(T4)5个时点的心率、平均动脉压、呼吸频率。分别于术后1、4、8、24h记录患者视觉模拟评分(VAS),记录患者术中呛咳的次数、低氧血症和高碳酸血症发生的例数和术后恶心、呕吐全麻不良反应的发生情况。
1.4 统计学处理 应用SPSS11.0统计软件。计量资料以表示,多组间比较采用单因素方差分析,组间两两比较采用LSD检验;计数资料组间比较采用χ2检验。
2 结果
2.1 3组患者不同时点生命体征的比较 A组T1心率明显高于B组和C组,差异有统计学意义(P<0.05);B组T3、T4心率明显低于A组和C组,差异均有统计学意义(均P<0.05);A组T1、T2、T4平均动脉血压明显低于B组和C组,差异均有统计学意义(均P<0.05);与A组和B组相比,C组T2、T3时呼吸频率明显增快,差异均有统计学意义(均P<0.05),详见表2。
2.2 3组患者不同时点VAS评分的比较 C组术后1h咳嗽VAS评分以及术后8、24h的静息和咳嗽时VAS评分均高于A、B组(均P<0.05),详见表3。
2.3 3组患者围术期并发症发生情况的比较 与B组和C组相比,A组发生术后恶心、呕吐的概率明显增加(P<0.05),C组与A组相比术中呛咳和低氧血症的发生率高(P<0.05),C组和B组相比术中高碳酸血症的发生率高(P<0.05),详见表4。
3 讨论
目前在胸腔镜手术麻醉中,双腔气管导管单肺通气技术得到广泛的认同和普及,术侧肺的塌陷为外科医师提供良好的手术视野,而健侧的肺通气保证了机体组织氧合,减少了纵隔摆动的风险,并且能隔离患侧的出血和感染。然而,气管插管全身麻醉机械通气存在着气压伤,容积伤,术后声音嘶哑,喉头不适、肺不张以及炎症因子激活等风险。近年来国内外有关硬膜外麻醉(TEA)或肋间神经阻滞(INB)加上胸腔内迷走神经阻滞,结合适当镇静行胸腔镜手术已有较多文献报道,其安全性和有效性已经获得肯定[5-6]。本研究未出现诸如TEA效果不确切、术中大出血、严重纵隔摆动、严重低氧血症等情况,无一例中转气管插管全身麻醉。
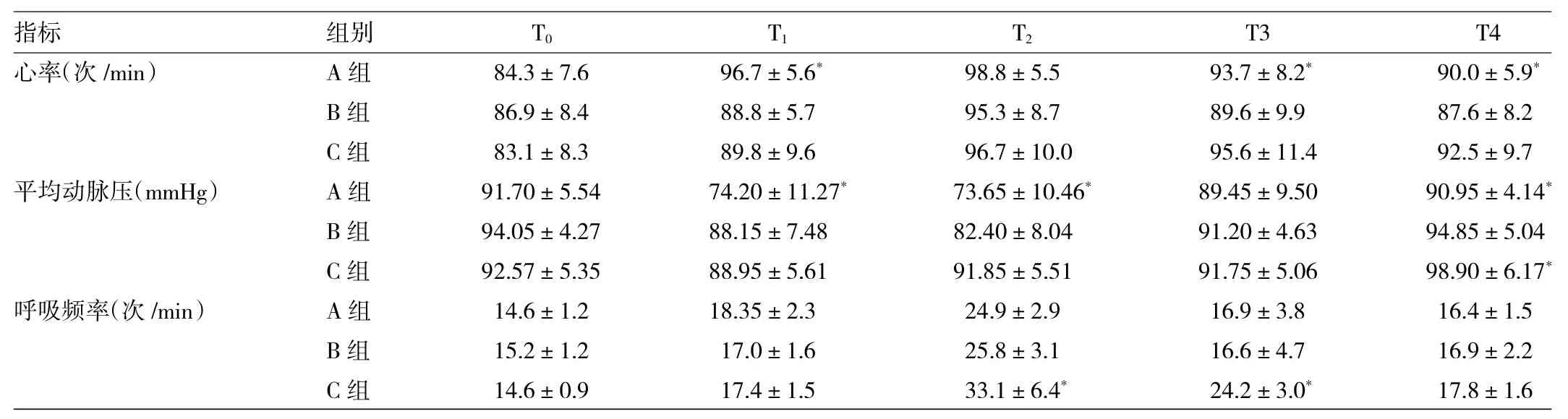
表2 3组患者不同时点生命体征的比较

表3 3组患者不同时点VAS评分比较(分)
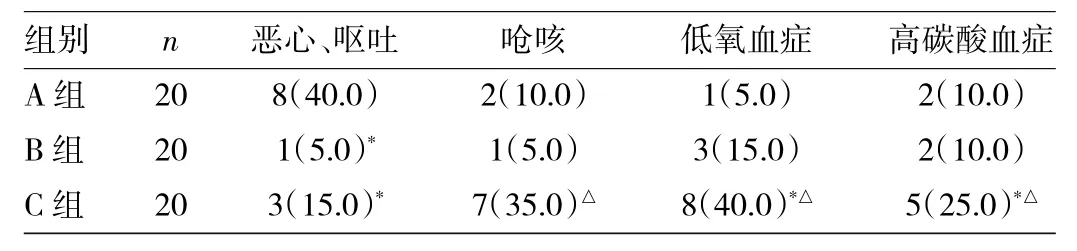
表4 3组患者围术期并发症发生情况的比较[例(%)]
尽管硬膜外麻醉穿刺技术要求高,有硬膜外血肿或脊髓损伤可能,依然被认为最受欢迎和效果确切[7-8]。由于麻醉平面通常在T2~T10范围,而膈肌受C3~C4支配,其收缩活动正常;没有肌松药物的干扰,非通气侧肺的顺应性未受影响,侧卧位的通气血流比值改变小,缺氧和肺不张的风险降低。虽然人工气胸的建立导致一定程度的反常呼吸、呛咳、高二氧化碳血症,甚至纵隔移位,但是临床上患者大都可以耐受人工气胸[3,7]。
目前,临床上对硬膜外麻醉局麻药罗哌卡因的浓度选择不一。有研究使用0.375%罗哌卡因用于胸段硬膜外阻滞,给药后30min,患者的肺活量、用力肺活量,第1秒用力肺活量以及最大通气量等指标均下降,提示一定程度抑制呼吸功能[9],虽然也有报道使用0.375%罗哌卡因成功用于非插管胸腔镜手术的案例,但笔者在预实验中发现0.375%罗哌卡因对患者循环影响较大,由于外周血管扩张,兼心脏交感神经阻滞,多出现严重低血压,术中循环需要用血管活性药物维持;同时患者呼吸潮气量减少,伴有二氧化碳蓄积,可能与高浓度罗哌卡因阻滞了肋间外肌,从而减低了患者呼气功能有关。因此在正式临床试验中采用0.3%罗哌卡因,手术中呼末二氧化碳较少蓄积,术中无明显低氧血症,提示呼气功能无明显影响。该组患者术中大多出现低血压,虽然能够用间羟胺及时纠正,但术后伴发恶心、呕吐较多,而恶心、呕吐严重影响患者术后进食、进饮,甚至引起水电解质紊乱,延长住院时间,提示0.3%罗哌卡因不利于患者术后快速康复。
另一方面,C组0.1%罗哌卡因胸段硬膜外麻醉的患者呼吸频率明显高于其他组别,术后8h和24h的静息和运动VAS评分也明显高于其他两组,提示0.1%罗哌卡因胸段硬膜外麻醉不能充分地阻断胸腔镜下外科手术刺激。由于浓度低,因此对血流动力学影响较少,对肺功能各项指标的影响小,但是由于镇痛强度不足,患者会有不适甚至体动反应,为了配合手术操作,麻醉医师追加丙泊酚或瑞芬太尼的剂量,从而加重患者循环和呼吸的抑制,表现为严重的低血压,潮气量减少,呼吸频率代偿性增加。Kashiwaqi等[10]对椎旁阻滞和硬膜外麻醉两种方法应用于胸腔镜手术麻醉的研究表明,0.2%罗哌卡因6ml/h,持续泵注,硬膜外持续泵注镇痛时间要长于相同浓度剂量下椎旁阻滞。本研究结果也支持0.2%罗哌卡因为非插管胸腔镜手术胸段硬膜外麻醉的适宜浓度。
在既往的临床研究中,非插管胸腔镜手术麻醉的维持通常采用丙泊酚靶控输注和芬太尼间断给予方式维持[11],由于丙泊酚对循环影响较大,为了排除低血压和丙泊酚的关系,本研究采用对循环影响小的右美托咪啶联合瑞芬太尼静脉泵注[12],有效去除了干扰因素,但仍无法排除潜在的偏倚因素:理论上有效地抑制咳嗽,需要用局麻药物对胸腔迷走神经节充分地浸润阻滞。但是左侧迷走神经节的解剖在主动脉肺窗位置较高,胸腔镜下不易查找和阻滞,而右侧手术迷走神经阻滞点在气管下部,相对容易寻找和阻滞。C组的成员虽然是随机选择,但是左侧胸腔为术侧的患者占60%,有2例患者因找不到左侧迷走神经而没有进行阻滞,因此和其他组比较可能存在着选择偏倚。
综上所述,非插管胸腔镜肺叶楔形切除手术中,0.2%罗哌卡因10ml联合2mg吗啡用于胸段硬膜外麻醉,血流动力学稳定,患者术后镇痛效果好,术中低氧血症、咳嗽以及恶心、呕吐等全身麻醉并发症少,为最佳有效浓度。
[1] Pompeo E,Rogliani P,Tacconi F,et al.Randomized comparison of awake nonresectional versus nonawake resectional lung volume reduction surgery[J].J Thorac Cardiovasc Surg,2012,143: 47-54.
[2] 陈曦,史建国.非气管插管胸腔镜手术治疗进展[J].现代医学,2015, 43(7):928-930.
[3]Galvez C,Bolufer S,Navarro-Martinez J,et al.Non-intubated video-assisted thoracic surgery management of secondary spontaneous pneumothorax[J].Ann Transl Med,2015,3(8):104.
[4] Li S,Cui F,Liu J,et al.Nonintubated uniportal video-assisted thoracoscopic surgery for primary spontaneous pneumothorax [J].Chin J Cancer Res,2015,27(2):197-202.
[5]Pompeo E.State of the art and perspectives in non-intubated thoracic surgery[J].Ann Transl Med,2014,2(11):106.
[6] Liu J,Cui F,He J.Non-intubated video assisted thoracoscopic surgery anatomical resections:a new perspective for treatment of lung cancer[J].Ann Transl Med,2015,3(8):102.
[7] Hung M H,Hsu H H,Cheng Y J,et al.Nonintubated thoracoscopic surgery:state of art and future directions[J].J Thorac Dis, 2014,6(1):2-9.
[8]Wang B,Ge S.Nonintubated anesthesia for thoracic surgery[J].J Thorac Dis,2014,6(12):1868-1874.
[9]雷晓鸣,薛荣亮,钞海莲,等.不同长效局麻药用于上胸硬膜外阻滞对患者术中循环及肺功能的影响[J].临床麻醉学杂志,2007,23(6): 483-484.
[10] Kashiwaqi Y,Lida T,Kunisawa,T,et al.Efficacy of Ultrasound-guided Thoracic Paravertebral Block Compared with the Epidural Analgesia in Patients Undergoing Video-assisted Thoracoscopic Surgery[J].Masui,2015,64(10):1010-1014.
[11]Chen K C,Cheng Y J,Hung M H,et al.Nonintubated thoracoscopic lung resection:a 3-year experience with 285 cases in a single institution[J].J Thorac Dis,2012,4(4):347-351.
[12] 王志杰,项巧敏.右美托咪定用于腹腔镜下胆囊切除术的临床观察[J].浙江医学,2015,37(8):700-702.
Efficacy ofropivacaine with different concentrations on non-intubated thoracoscopic wedge resection under thoracic epidural anesthesia
ObjectiveTo investigate optimal concentration of ropivacaine combined with morphine in non-intubated thoracoscopic wedge resection surgery under thoracic epidural anesthesia.MethodsSixty patients undergoing non-intubated thoracoscopic wedge resection were randomized into three groups:patients received 0.3%(group A),0.2%(group B)or 0.1% (group C)ropivacaine plus morphine 2mg in epidural space,respectively.Three groups were all sedated with continuous infusion of remifentanil and dexmedetomidine,and patients had spontaneous breathing with oxygen supplement via face mask.Vital signs and hemodynamic changes were monitored and adverse events including coughing,hypoxemia,hypercapnia,nausea and vomiting were documented at 5min before administration of ropivacaine (T0),5min after ropivacaine (T1),during artificial pneumothorax(T2),30min after pneumothorax(T3)and by the end of operation(T4),the visual analogue scale(VAS)at1h,4h,8h, 24h after surgery was evaluated.ResultsThe mean arterial pressure in group A at T1,T2and T4were significantly lower than those in groups B and C(P<0.05),the heart rate at T3and T4in group B was lower than that in groups A and C(P<0.05),the respiratory rate at T2and T3in group C was higher than that in groups A and B;the incidence of nausea and vomiting in group A was higher than that of other two groups;and the incidence of coughing in group C was more frequent than that in groups A and B(P<0.05).There were more cases in group C with hypoxia and hypercapnia as well as coughing during the operation compared with other two groups(P<0.05).The VAS during coughing at 1h after operation and VAS during rest and coughing at 8h,24h in group A and group B were significant lower than those in group C(P<0.05).Conclusion 0.2%ropivacaine combined with 2mg morphine may be the optimal dose with better analgesic effect and less adverse events for epidural anesthesia during nonintubated thoracoscopic wedge resection.
Ropivacaine Epidural anesthesia Thoracoscopy Wedge resection

2016-05-25)
(本文编辑:严玮雯)
10.12056/j.issn.1006-2785.2017.39.5.2016-766
315000 宁波大学医学院附属医院麻醉科
朱斌斌,E-mail:pingchi1983@126.com

