社区康复配合家居环境改造对脑卒中患者生活能力的影响
杨清华,吴玉霞,孔美珠
脑卒中是一种突然起病的脑血液循环障碍性疾病,发病率高、致残率高,严重影响患者的日常生活自理能力[1]。由于经济条件等原因的限制,许多脑卒中患者自医院或康复中心出院后,不能继续行康复治疗,仍遗留有不同程度的功能障碍,因此我们采用在社区康复的基础上配合适当的家居环境改造,极大地改善了患者生活自理能力,现报道如下。
1 资料与方法
1.1 一般资料 选取2012年1月~2016年1月在厦门市禾山街道社区卫生服务中心就诊的脑卒中患者共72例。入选标准:患者均符合第4次全国脑血管病学术会议制定的的诊断标准[2],经颅脑CT或MRI检查确诊为出血性或缺血性脑卒中患者;均存在肢体运动功能障碍;生命体征平稳,格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分>8分;病程1~12个月;签署治疗同意书。患者随机分为2组各36例,①对照组:男15例,女21例;年龄(63.97±6.37)岁;病程(5.46±3.02)个月;脑梗死23例,脑出血13例。②观察组:男14例,女22例;年龄(62.00±6.94)岁;病程(5.48±3.08)个月;脑梗死24例,脑出血12例。2组一般资料比较差异无统计学意义。
1.2 方法 所有患者均按照《中国脑卒中康复治疗指南(2011版)》给予二级预防治疗[3],包括合理饮食、戒烟限酒,控制血压、血糖,抗血小板聚集,调脂肪,自我康复训练等,再配合社区康复治疗,康复治疗主要采用各种神经肌肉促通技术,包括Bobath技术、Brunstrom技术、Rood技术、PNF技术等。所有患者均由专业康复治疗师指导行PT及OT治疗,每日1次,每次90min,周末休息2d。对照组中,对Brunstrom 1~2期患者给予指导良肢位的摆放、患侧肢体各关节的被动运动、呼吸控制、腰腹肌功能训练;指导进食、个人卫生、更衣、抬臀、翻身、坐起及体位转移、基本人际交流等的训练; Brunstrom 3~4期患侧肢体各关节的被动及辅助主动运动,桥式运动、侧方支撑;坐起及坐位平衡、站立及站立平衡、床椅转移、指导患者自行进食、修饰、穿衣、辅助下如厕、自行服药等训练; Brunstrom 5~6期在前一阶段的基础上进一步巩固提高,并运用到日常生活活动中,鼓励患者做一些力所能及的家务、户外行走、社交活动、阅读、参加工作等工具性日常生活活动(Instrumental Activities of Daily Living Scale,IADL)[4-7]。观察组在上述康复训练的基础上配合适当的家居环境改造。改造前治疗师先征得患者同意,然后到其家里进行环境评估,评估完由患者请专业的建筑工人进行改造,改造完治疗师再次上门进行可行性及安全性评估。根据不同患者家居环境改造的具体方案如下。拄拐患者:尽量去除外围环境的台阶;去除门口的门槛;室内地面选用防滑及不易松动的材料;家里的物品进行重新调整,以便腾出更多空间方便日常生活活动;便器改为坐便器;在坐便器的一侧或两侧安装不锈钢防滑扶手,扶手间距为0.8m,在患者经常使用的空间也适当增加安全扶手[8]。轮椅患者:在上述基础上,增加门的宽度及常用室内空间的宽度,使其方便轮椅的出入及转动;调整床与轮椅座位的高度使相近,便于床椅转移;调整洗手盆的高度,洗手盆底最低处不应低于0.69m,供轮椅出入;厨房操作台板的高度应适合轮椅的出入,高度一般不应大于0.79m,从地面到膝部的间隙为0.70~0.76m,台板深度至少应有0.60m[8]。
1.3 评定标准 采用Barthel指数和IADL量表对患者的生活活动能力进行评定,分数越高,日常生活能力越强。其中Barthel指数量表包括进食、洗澡、修饰、穿衣、控制大小便、如厕、床椅转移、平地行走、上下楼梯总共10个项目,总分100分。IADL量表包括上街购物、外出活动、食物烹调、家务维持、洗衣服、使用电话的能力,总共6项,总分19分。
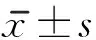
2 结果
训练3个月和6个月后,2组Bathel指数及IADL评分均逐渐提高(P<0.01, 0.05),且观察组高于对照组(P<0.05)。见表1。
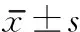
表1 2组患者Bathel指数及IADL评分比较 分,
与训练前比较,aP<0.01,bP<0.05;与训练3个月时比较,cP<0.01,dP<0.05;与同时间点对照组比较,eP<0.05
3 讨论
脑卒中后中枢神经系统在结构和功能上具有很强的重组能力和可塑性是康复治疗的理论基础,通过反复的功能训练,在病灶周围可形成新的神经通路,充分发挥中枢神经的代偿作用[9]。本研究强调在社区康复医生的指导下进行运动和作业治疗,尤其强调ADL的训练,使患者在社区康复训练的几个月,日常生活能力都有所提高。而在很多的实际康复训练中,脑卒中患者并没有建立新的生活方式,原因可能是没有遇到合适的作业环境,不能够有效地重新再学习[10]。 在ICF一级分类“环境因素”下的二级分类“产品和技术”中包含了9个人造环境,即生活环境、移动环境、交流环境、教育环境、就业环境、文体环境、宗教环境、居家环境和公共环境,在这9个环境中的活动和参与都无障碍,即创建无障碍环境才能实现全面康复[11]。
本研究根据ICF对健康状况的描述是身体结构与功能、活动与参与、环境因素、个人因素之间相互影响,而且是一个动态的过程,它强调的是人在社会中的功能[12]。为此我们在关注患者运动治疗和日常生活活动能力的同时,对患者的ADL和居家环境进行个体化评估,然后参照无障碍的改造标准,对家居环境及辅助器具进行改造,使环境在某种程度上更能适应残疾人的生活、学习和工作的需要,让患者不仅在每天的康复治疗时间内得到康复,也把一些训练不断重复贯穿到每日的生活中[13-15]。且更有研究表明,患者主动参与的肌肉活动信号,对其大脑皮层是一种刺激,经过长期的反复训练可形成条件反射,在大脑皮层形成相应的兴奋灶,有助于中枢神经功能的重组或再塑,对患者ADL的提高起至关重要的作用[12]。这也是符合目前卫生计生委提出的分级诊疗制度“小病在社区,大病进医院,康复回社区,健康进家庭”的要求。
[1] 方向华, 王淳秀, 梅利平, 等. 脑卒中流行病学研究进展[J]. 中华流行病学杂志, 2011, 32(9): 847-853.
[2] 中华神经科学会, 中华神经外科学会. 各类脑血管疾病诊断要点[J]. 中华神经科杂志, 1996, 29(6): 379-380.
[3] 张通. 中国脑卒中康复治疗指南[M]. 北京: 人民卫生出版社, 2012: 54-57.
[4] 干海英. 社区康复对脑卒中患者运动功能和日常生活活动能力的影响[J]. 中国初级卫生保健, 2014, 12(3): 37-38.
[5] 岳丰云. 脑卒中患者进行社区康复的疗效观察[J]. 临床合理用药杂志, 2014, 7(10): 71-72.
[6] 高春华, 黄晓琳, 黄杰, 等. 自我管理对提高社区脑卒中患者日常生活活动能力及生活质量的效果[J]. 中国康复理论与实践, 2014, 20(8): 789-793.
[7] 张金声, 黄永喜, 李和兴, 等. 社区康复对脑卒中患者运动功能和日常生活活动能力的影响[J]. 中国全科医学, 2009, 12(3): 519-521.
[8] 窦祖林主编. 作业疗法学[M]. 北京: 人民卫生出版社, 2016: 239-244.
[9] 周士枋. 脑卒中后大脑可塑性研究及康复进展[J]. 中华物理医学与康复医学杂志, 2002, 24(7): 437-439.
[10] 章伟峰, 时美芳. 社区作业治疗结合家庭环境改造对脑卒中患者日常生活活动能力的影响[J]. 中国乡村医药, 2015, 22(9): 17-19.
[11] 朱图陵, 范佳进. 残疾人全面康复与无障碍环境[C]. 中国残疾人康复协会第五届学术报告会论文汇编, 2011.
[12] 吴玉霞, 范亚蓓, 蔡可书, 等. 日常活动管理对脑卒中患者生活能力恢复的影响[J]. 中国康复, 2016, 31(1): 8-10.
[13] 闫青, 刘峰. 安全教育与家居环境改造对预防老年人跌倒的作用[J]. 中华护理杂志, 2008, 43(10): 946-947.
[14] 缪碧琴, 周科. 家居环境改造对脊髓损伤患者出院后生存质量及日常生活能力的影响[J]. 中国康复理论与实践, 2013, 19(9): 885-886.
[15] 沈霞. 帕金森病患者日常生活能力与家居环境改造[J]. 现代康复, 2000, 4(2): 187-187.

