神经外科危重症病人下呼吸道感染病原菌分布及高危因素分析
吕 妍,王 妍,席修明
神经外科危重症病人下呼吸道感染病原菌分布及高危因素分析
吕 妍,王 妍,席修明
[目的]了解神经外科危重症病人并发下呼吸道感染者的病原菌分布及高危因素。[方法]选择2013年9月—2016年2月在我院神经外科诊治的创伤性脑损伤病人128例,观察下呼吸道感染发生情况并进行病原菌的分离鉴别,分析导致下呼吸道感染的高危因素。[结果]128例病人中并发下呼吸道感染28例,发生率为21.9%;25例病人检出病原菌,检出率为89.3%,共检出病原微生物36株,其中革兰阴性菌25株,革兰阳性菌10株,真菌1株;单因素分析结果显示年龄、使用广谱抗生素、体重指数、淋巴细胞计数、吸烟、气管插管、深静脉穿刺置管对神经外科危重症病人并发下呼吸道感染有影响(P<0.05);Logistic多因素回归分析结果显示使用广谱抗生素、体重指数、气管插管、淋巴细胞计数为神经外科危重症病人并发下呼吸道感染的主要独立危险因素(P<0.05);并发下呼吸道感染病人90 d后死亡率(46.4%)高于无并发下呼吸道感染病人(3.0%),两者比较差异有统计学意义(χ2=9.194,P=0.000)。[结论]神经外科危重症病人并发下呼吸道感染比较多见,以革兰阴性菌占优势,使用广谱抗生素、体重指数、气管插管、淋巴细胞计数为主要的危险因素,在临床上需要加强护理管理。
脑损伤,创伤性;下呼吸道感染;病原菌;高危因素;广谱抗生素;体重指数;气管插管;淋巴细胞计数
神经外科危重症病人多为创伤性脑损伤病人,具有高发病率、高死亡率、高致残率等特点,严重威胁人类健康。创伤性脑损伤发生后病情会进一步恶化,存活的病人也伴有很多后遗症,且易并发各种疾病[1-2]。医院获得性下呼吸道感染(hospital acquired lower respiratory tract infection,HALRTI)是目前比较常见的医院感染类型之一,可增加病人治疗费用、延长病人住院日并增加医院感染病死率[3-4]。神经外科各种有创操作使下呼吸道感染发病率明显上升;广谱抗生素的广泛应用,加上耐药菌传播增加,使病原菌耐药现象日趋严重[5-6],病人机体存在的各种可能引起下呼吸道感染的因素受到广泛重视[7-9]。本研究选择我院神经外科住院的创伤性脑损伤病人,监测下呼吸道感染状况,了解下呼吸道感染的病原菌分布,对创伤性脑损伤病人下呼吸道感染影响因素进行多因素分析,为预防创伤性脑损伤病人下呼吸道感染、指导临床合理用药、加强护理干预提供依据。现报道如下。
1 对象与方法
1.1 研究对象 选择2013年9月—2016年2月在我院神经外科进行诊治的创伤性脑损伤病人128例。纳入标准:年龄、性别不限;住院时间≥7 d;经头颅电子计算机体层扫描(computerized tomographic scanning,CT)、CT血管造影(computed tomography angiography,CTA)和/或磁共振成像(magnetic resonance imaging,MRI)、磁共振动脉造影(magnetic resonance angiography,MRA)确诊为创伤性脑损伤;病人及家属知情同意;研究得到医院伦理委员会的批准。排除标准:有证据提示胸部阴影由肺部肿瘤、肺结核或其他非感染原因所致;无胸部X线片或CT检查结果。
1.2 病原菌分离与鉴定 下呼吸道感染诊断标准:病人出现咳嗽、痰液黏稠,肺部出现湿罗音;X线显示肺部有炎性浸润性病变;白细胞总数和/或嗜中性粒细胞比例增高;发热。采用口痰培养分离下呼吸道感染病人的病原菌,入院后取肺深部痰液(痰液筛选的标准为痰液涂片镜检鳞状上皮细胞<10个/低倍视野),置无菌瓶中送检。标本于0.5 h~1.0 h送检,按全国临床检验操作规程中将痰液标本接种于巧克力平板、血琼脂平板、麦康凯琼脂平板上进行细菌分离,细菌鉴定操作按说明书规程施行,使用法国生物梅里埃公司ATB鉴定仪。
1.3 高危因素调查 所有病人入院后均登记一般资料(职业、发病时间、就诊时间、住院治疗时间、年龄、性别、体重指数、年龄、联系方式)、现病史(发病原因、主要症状特点)、既往史(脑梗死、脑出血、高血压、心脏病、糖尿病、高脂血症)、个人史(吸烟、饮酒)、家族史(高血压、糖尿病、心脏病、脑梗死、脑出血)、体格检查[入院时呼吸、血压、体温、脉搏、呼吸、美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分]、实验室检查(血脂、血白细胞计数、淋巴细胞计数、血糖)、侵入性操作(留置尿管、深静脉穿刺置管、留置胃管、机械通气、气管插管)、近3个月使用广谱抗生素(应用时间均>48 h)。同时记录与调查所有病人的病情变化,在发病后90 d进行门诊复诊或电话随访,记录死亡事件的发生情况。
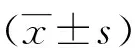
2 结果
2.1 下呼吸道感染情况 128例病人中并发下呼吸道感染28例,发生率为21.9%。
2.2 病原菌分布 28例病人中,25例病人检出病原菌,检出率为89.3%。25例病人共检出病原微生物36株,其中革兰阴性菌25株(69.4%),革兰阳性菌10株(27.8%),真菌1株(2.8%),其中排名前5位的病原菌分别为肺炎克雷伯菌、肺炎链球菌、铜绿假单胞菌、大肠埃希氏、表皮葡萄球菌等。具体见表1。
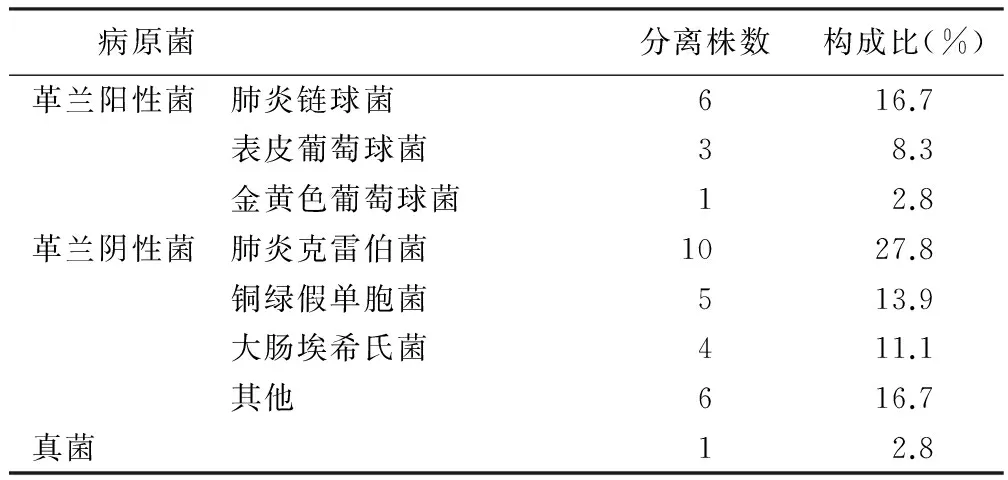
表1 神经外科危重症病人并发下呼吸道感染的病原菌分布(n=36)
2.3 高危因素的单因素分析 单因素分析结果显示:年龄、使用广谱抗生素、体重指数、淋巴细胞计数、吸烟、气管插管、深静脉穿刺置管7个因素对神经外科危重症病人并发下呼吸道感染有影响,差异有统计学意义(P<0.05)。具体见表2。
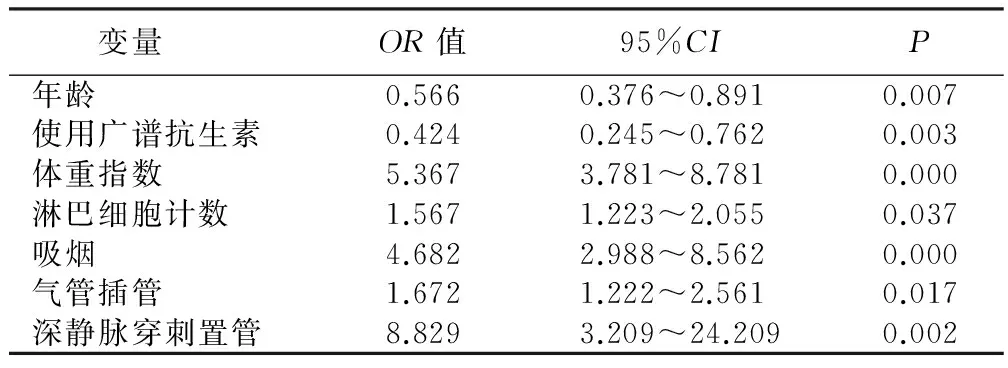
表2 神经外科危重症病人并发下呼吸道感染的高危因素单因素分析
2.4 高危因素的多因素分析 将单因素分析中差异有统计学意义的因素进行Logistic多因素回归分析,结果显示使用广谱抗生素、体重指数、气管插管、淋巴细胞计数为导致神经外科危重症病人并发下呼吸道感染的主要独立危险因素。见表3。
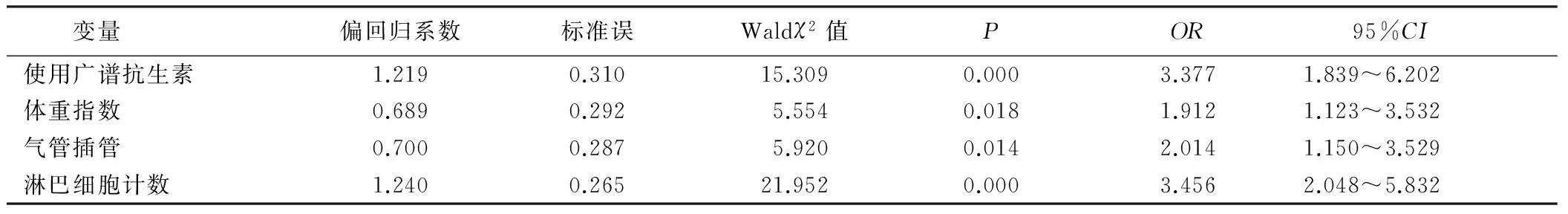
表3 神经外科危重症病人并发下呼吸道感染的高危因素多因素分析
2.5 预后分析 128例病人中,随访90 d死亡16例,死亡率为12.5%,其中并发下呼吸道感染病人的死亡率为46.4%(13/28),未并发下呼吸道感染病人的死亡率为3.0%(3/100),两者比较差异有统计学意义(χ2=9.194,P=0.000)。
3 讨论
神经外科收治的创伤性脑损伤病人数量多、病情重、预后差,是临床常见的危重症之一[10-11]。随着医疗技术的提高,创伤性脑损伤的死亡率有所下降,但是致残率一直居高不下。创伤性脑损伤病人由于免疫功能抑制及下降,多并发下呼吸道感染[12-13]。本研究结果显示:128例病人中并发下呼吸道感染28例,发生率为21.9%。由于各种因素的影响,下呼吸道感染的病原菌种类不断发生变化,打乱了机体的微生态平衡,致使细菌变异,特别是病原菌耐药现象日趋严重,往往导致临床治疗失败,严重威胁着人类健康。本研究结果还显示:25例下呼吸道感染病人共检出病原微生物36株,其中革兰阴性菌25株,革兰阳性菌10株,真菌1株,排名前5位的病原菌分别为肺炎克雷伯菌、肺炎链球菌、铜绿假单胞菌、大肠埃希氏菌、表皮葡萄球菌等,与文献报道[13-14]基本相符。
既往研究对影响创伤性脑损伤并发下呼吸道感染的因素报道比较少,也没有进行全方位调查研究的病例分析[15]。本研究单因素分析结果显示:年龄、使用广谱抗生素、体重指数、淋巴细胞计数、吸烟、气管插管、深静脉穿刺置管对创伤性脑损伤病人并发下呼吸道感染有影响(P<0.05)。Logistic多因素回归分析结果显示:使用广谱抗生素、体重指数、气管插管、淋巴细胞计数为导致创伤性脑损伤病人并发下呼吸道感染的主要独立危险因素(P<0.05)。从发病机制上分析,气管插管可直接损伤呼吸道黏膜,破坏呼吸道对细菌的天然屏障,导致口咽部细菌定植,并使黏膜纤毛运输能力下降,咳嗽反射减弱,也可造成局部细菌繁殖,引起黏膜纤毛功能下降、肺部分泌物坠积及肺血流分布改变,定居在气管导管表面形成生物膜,引起肺部多重耐药菌感染[16]。部分细菌属于人体正常寄生菌群,气管插管可能破坏这些细菌寄生局部微生物环境的平衡,从而导致细菌定植或迁移,造成下呼吸道感染[17]。淋巴细胞计数能有效反映机体的免疫功能状况,而创伤性脑损伤病人的免疫功能下降主要表现为T细胞功能改变与淋巴细胞计数减少,使得免疫功能受损,宿主不断积累,从而导致下呼吸道感染呈上升趋势[18]。使用广谱抗生素与体重指数过大容易造成病人的身体机能下降,更容易出现并发症。
在预后方面,本研究显示在128例病人中,并发下呼吸道感染病人的预后90 d死亡率为46.4%,而无并发下呼吸道感染病人的死亡率为3.0%,两者比较差异有统计学意义(χ2=9.194,P=0.000),说明并发下呼吸道感染将提高创伤性脑损伤的死亡率。主要在于下呼吸道感染可能导致发热,增加脑组织的代谢率,影响半暗带脑组织存活,加重脑组织缺血缺氧,加重脑水肿,加速神经元死亡,导致神经功能缺损加重与死亡率增加[19]。为预防创伤性脑损伤病人并发下呼吸道感染,护理人员需加强病房环境管理,有条件的医院可实行无陪制度,合理应用广谱抗生素预防用药、严格掌握各种气管插管的指证[20];采取正确的体位和进食习惯以减少误吸,提高机体免疫力,防治感染;及时评估病人营养不良或低蛋白血症,对确定或高度疑似下呼吸道感染病人实施标准预防和接触隔离措施[21]。
总之,神经外科危重症病人并发下呼吸道感染比较多见,以革兰阴性菌占优势,使用广谱抗生素、体重指数、气管插管、淋巴细胞计数为主要的危险因素,临床须加强护理管理。
[1] 申献路.脑卒中合并下呼吸道感染危险因素分析[J].中国实用医刊,2016,43(7):97-98.
[2] 陶勇,赵泽宇,朱江,等.手术麻醉与下呼吸道感染的临床影响因素研究[J].中华医院感染学杂志,2016,26(6):1362-1364.
[3] Kourbeti IS,Vakis AF,Ziakas P,etal.Infections in patients undergoing craniotomy:risk factors associated with post-craniotomy meningitis[J].J Neurosurg,2015,122(5):1113-1119.
[4] Mrkobrada S,Gnanakumar V.The correlation of dystonia severity and serum transaminases in a child with a brain injury[J].Pediatr Neurol,2014,51(4):573-575.
[5] 陆海颖,朱道平,刘秋燕,等.神经外科医院感染相关因素分析及防治措施[J].中国医学创新,2016,13(3):119-121.
[6] 任慧,李军,肖蓉儿,等.4 233例住院患者医院感染现患率调查[J].中国消毒学杂志,2016,33(3):258-260.
[7] Kesinger MR,Kumar RG,Wagner AK,etal.Hospital-acquired pneumonia is an independent predictor of poor global outcome in severe traumatic brain injury up to 5 years after discharge[J].J Trauma Acute Care Surg,2015,78(2):396-402.
[8] Han Z,Lat I,Pollard SR.Safety and efficacy of corticosteroid use in neurologic trauma[J].J Pharm Pract,2014,27(5):487-495.
[9] 李云翔.手术室麻醉与患者术后下呼吸道感染相关因素研究及意义[J].中国微生态学杂志,2016,28(3):323-326.
[10] 常波.神经外科患者术后医院感染调查及影响因素分析[J].临床研究,2016,23(1):55-56.
[11] Jovanovic B,Milan Z,Markovic-Denic L,etal.Risk factors for ventilator-associated pneumonia in patients with severe traumatic brain injury in a serbian trauma centre[J].Int J Infect Dis,2015,9(38):46-51.
[12] 陈相兵,方激扬,洪海.颅脑创伤患者气管切开术后下呼吸道感染的临床研究[J].中华医院感染学杂志,2016,26(4):802-804.
[13] Andraweera N,Seemann R.Acute rehospitalisation during the first 3 months of in-patient rehabilitation for traumatic brain injury[J].Aust Health Rev,2016,40(1):114-117.
[14] Coritsidis G,Diamond N,Rahman A,etal.Hypertonic saline infusion in traumatic brain injury increases the incidence of pulmonary infection[J].J Clin Neurosci,2015,22(8):1332-1337.
[15] 李来兴.重型颅脑创伤气管切开患者并发下呼吸道感染的治疗体会[J].基层医学论坛,2013,4(32):4225-4226.
[16] Goulart CR,Mattei TA,Fiore ME,etal.Retropharyngeal abscess with secondary osteomyelitis and epidural abscess:proposed pathophysiological mechanism of an underrecognized complication of unstable craniocervical injuries:case report[J].J Neurosurg Spine,2016,24(1):197-205.
[17] Launey Y,Nesseler N,Le Cousin A,etal.Effect of a fever control protocol-based strategy on ventilator-associated pneumonia in severely brain-injured patients[J].Crit Care,2014,18(6):689-694.
[18] Poole D,Chieregato A,Langer M,etal.Systematic review of the literature and evidence-based recommendations for antibiotic prophylaxis in trauma:results from an Italian consensus of experts[J].PLoS One,2014,9(11):676-681.
[19] Wang J,Ding H,Lv Q,etal.2015 Nepal earthquake:analysis of child rescue and treatment by a field hospital[J].Disaster Med Public Health Prep,2016,7(18):1-4.
[20] 杨凡,李武平,王宇,等.下呼吸道感染与麻醉相关因素研究进展[J].护理研究,2013,27(7C):2181-2184.
[21] Andrusiek DL,Szydlo D,May S,etal.A comparison of invasive airway management and rates of pneumonia in prehospital and hospital settings[J].Prehosp Emerg Care,2015,19(4):475-481.
(本文编辑张建华)
Distribution of pathogenic bacteria in lower respiratory tract infection and its risk factors in critical ill patients of neurosurgery
Lü Yan,Wang Yan,Xi Xiuming
(Peking Union Medical College Hospital,Beijing 100730 China)
Objective: To probe into the distribution of pathogenic bacteria in lower respiratory tract infection and its risk factors in critical patients of neurosurgery.Methods:A total of 128 traumatic brain injury patients in our hospital receiving diagnosis and treatment of from September 2013 to February 2016 were selected,the occurrence of lower respiratory tract infection was observed and carried out isolation and identification of pathogenic bacteria,analyzed high-risk factors leading to lower respiratory tract infection.Results:There were 28 cases with lower respiratory tract infection in 128 cases,the incidence was 21.9%.25 cases of pathogenic bacteria were detected,the detection rate was 89.3%.A total of 36 pathogenic microorganisms were detected,including 25 Gram-negative bacteria,Gram-positive bacteria 10,1 fungi.The results of univariate analysis showed:age,use of broad - spectrum antibiotics,body mass index,lymphocyte count,smoking,tracheal intubation,deep vein catheterization had influence on neurosurgical critically ill patients complicated with lower respiratory tract infection(P<0.05).The logistic multivariate regression analysis showed that the main independent risk factors were broad - spectrum antibiotics,body mass index,tracheal intubation and lymphocyte count for lower respiratory tract infection in critically ill patients with neurosurgery(P<0.05).The mortality rate(46.4%) of patients complicated with lower respiratory tract infection was higher than that of patients without lower respiratory tract infection(3.0%) after 90 days.There was statistically significant difference between both groups(χ2=9.194,P=0.000).Conclusions:Neurosurgical critically patients complicated with lower respiratory tract infection were more common,especially Gram-negative bacteria.The usage of broad-spectrum antibiotics,body mass index,tracheal intubation,lymphocyte count were the main risk factors,and nursing management need to be strengthened in clinic.
traumatic brain injury;lower respiratory tract infection;pathogens;risk factors;broad-spectrum antibiotics;body mass index;endotracheal intubation;lymphocyte count
国家科技支撑计划课题,编号:2012BAI11B05。
吕妍,护师,本科,单位:100730,北京协和医院;王妍单位:100730,北京协和医院;席修明单位:100038,首都医科大学附属复兴医院。
R473.6
A
10.3969/j.issn.1009-6493.2017.06.009
1009-6493(2017)06-0669-04
2016-08-22;
2017-01-12)
引用信息 吕妍,王妍,席修明.神经外科危重症病人下呼吸道感染病原菌分布及高危因素分析[J].护理研究,2017,31(6):669-672.

