非体外循环冠脉搭桥术后脑部并发症的危险因素分析
陈 英 郭长英 郭 琳 李 娟
郑州市第七人民医院ICU 郑州 450016
非体外循环冠脉搭桥术后脑部并发症的危险因素分析
陈 英 郭长英 郭 琳 李 娟
郑州市第七人民医院ICU 郑州 450016
目的 研究非体外循环冠状动脉旁路移植术后神经系统并发症的发生率和危险因素。方法 将我院2015-01—2016-03完成的400例冠状动脉旁路移植术(OPCABG)患者按有无中枢神经系统并发症分成2组,采集患者一般情况、既往史和术中情况进行单因素分析、多因素Logistic回归分析。结果 并发中枢神经系统症状120例(30%),其中精神异常(狂躁抑郁或认知功能异常)发生率28%,弥漫性缺血缺氧性脑病为0.75%,脑梗死为1.5%。单因素分析显示,年龄≥65岁、饮酒、高血压、糖尿病、高血脂、术前合并脑梗死史、术前存在心律失常、左心功能EF、颈动脉单或双侧中重度狭窄、体重指数、搭桥支数≥3支、手术时间有相关性。多因素Logistic回归分析显示,双侧或单侧颈动脉中重度狭窄、高血压和糖尿病史、高龄、搭桥支数≥3支是独立的危险因素。结论 双侧或单侧颈动脉中重度狭窄、高血压和糖尿病史、高龄、搭桥支数≥3支是中枢神经系统并发症的危险因素。双侧或单侧颈动脉中重度狭窄是OPCABG患者中枢神经系统并发症的重要危险因素。
非体外循环冠脉搭桥术(OPCABG);神经系统疾病;手术后并发症
随着社会老龄化,存在慢性肺、肝、肾功能不全以及伴高血压、糖尿病、脑梗死并发症的需接受冠脉搭桥患者比例逐渐增加。非体外循环冠状动脉旁路移植术(off-pump coronary artery bypass grafting,OPCABG)在一定程度上避免了体外循环相关并发症,因此得到临床广泛应用。然而OPCABG术后出现的中枢神经系统并发症,增加了住院时间、费用和病死率。因此,我们对接受OPCABG患者进行相关危险因素分析,以期发现围手术期易发生中枢神经系统并发症的高危人群,为临床选择治疗和预后评估提供依据。现就我院2015-01—2016-03完成的400例OPCABG患者进行回顾性调查和分析,现报道如下。
1 资料与方法
1.1 一般资料 我院2015-01—2016-03共完成OPCABG手术400 例。患者采用以瑞芬太尼为基础的静脉加吸入复合麻醉,常规胸骨正中切口,前降单支桥采取左前斜小切口。术中体温维持在35~37 ℃,以乳内动脉与前降支吻合,大隐静脉或桡动脉与右冠状动脉或回旋支靶血管吻合,主动脉夹侧壁钳行血管桥的近端与主动脉吻合。术后患者带气管插管返重症监护室(CSICU)监护。
1.2 OPCABG 术后神经系统并发症分为有神经系统定位征或昏迷和精神异常者。本组36例术后出现偏瘫、昏迷、瞳孔不等大等症状,经头颅 CT 扫描证实有新发脑梗死或广泛缺血缺氧性低密度影;其余84例诊断为精神异常,主要根据其术前术后临床表现的变化,如术后出现烦躁不安、抑郁、认知功能障碍等精神异常。将所有病例按有无中枢神经系统并发症分成2组。
1.3 统计学分析 应用SPSS 19.0软件进行数据分析,对患者术前和术中共16 个变量进行单因素分析,计量资料应用t检验,计数资料使用χ2检验,并进行多因素Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
400例患者中院内死亡(术后1月内)6例,病死率1.5%,其中1例死于呼吸衰竭,2例急性心包填塞,1例围手术期心梗,2例死于心力衰竭。有中枢神经系统并发症120 例(30%),其中表现为精神异常,如神志淡漠、烦躁、躁狂、不能准确回答问题84例(21%),经镇静、营养脑神经等对症治疗后均恢复正常;表现为脑梗死 7例(1.75%),缺血缺氧性脑损伤29例,经亚低温脑保护、脱水、营养脑神经及肢体功能锻炼后均恢复运动及言语功能,开颅去骨瓣减压2例,CT复查显示梗死灶消失或明显缩小。
按有无中枢神经系统并发症将所有病例分成2组进行单因素分析发现,年龄>65岁、饮酒、高血压、糖尿病、高血脂、术前合并脑梗死史、术前存在心律失常、左心功能EF、颈动脉单或双侧中重度狭窄、体重指数、搭桥支数≥3支、手术时间与中枢神经系统并发症发生率具有相关性。而性别、吸烟、PTCA史、搭桥1或2支等指标2组间比较差异无统计学意义(P>0.05)。见表1、2。
多因素Logistic回归分析结果显示,高血压、糖尿病史、搭桥支数≥3根、年龄、单或双侧颈动脉中重度狭窄是独立的相关危险因素。见表3。
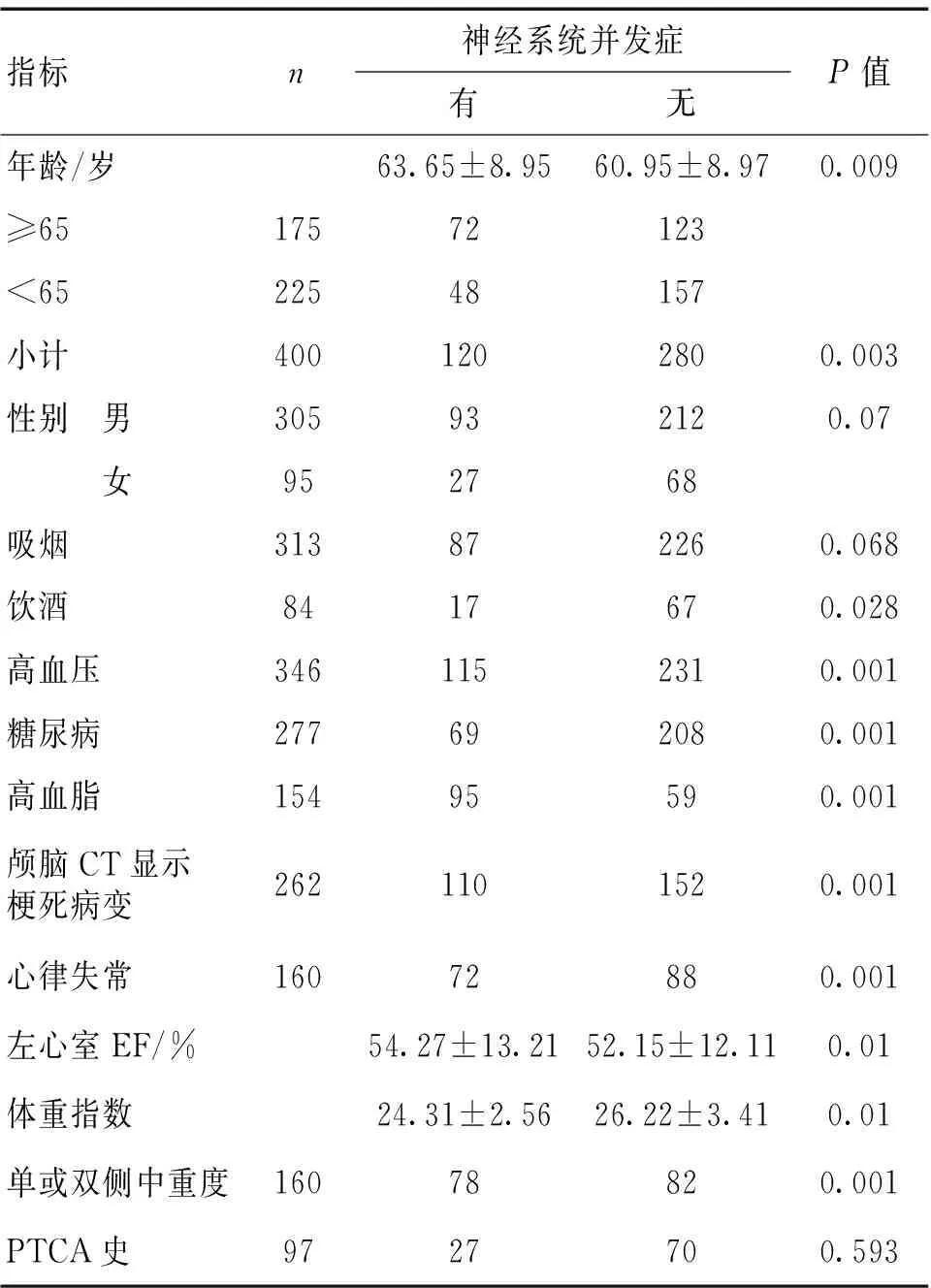
表1 400例非体外循环冠状动脉旁路移植术患者术前临床资料的单因素分析
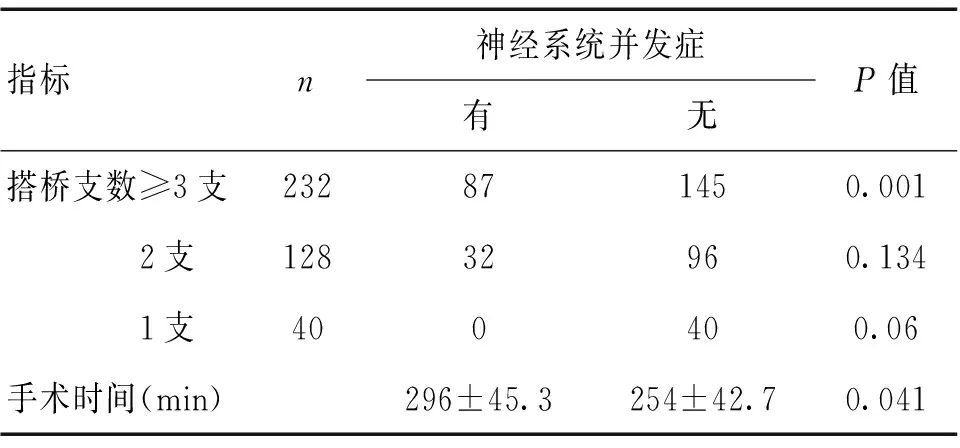
表2 400例冠状动脉旁路移植术患者手术相关资料单因素分析
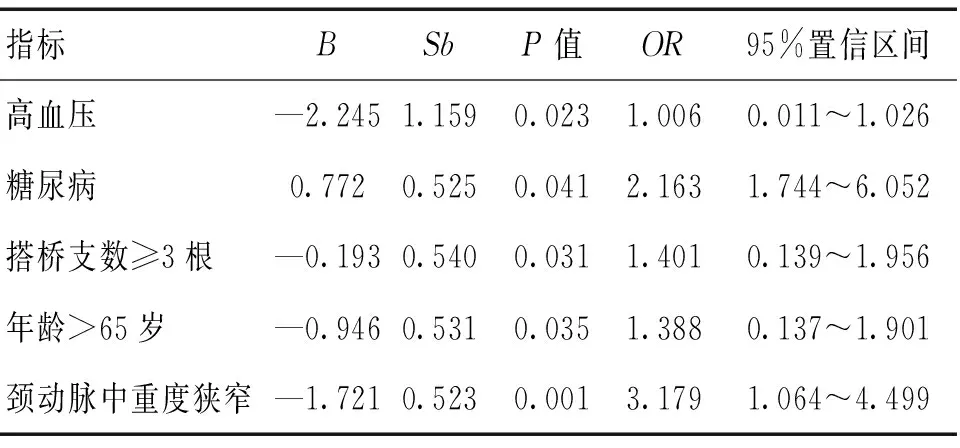
表3 400例冠状动脉旁路移植术患者多因素回归分析
3 讨论
作为OPCABG术后严重并发症之一的脑损伤,在心脏手术期间及术后任一时段均可能发生。Xu等[1]对813例行OPCABG患者进行回顾性研究发现,神经系统并发症发生率23.4%,脑梗死1.1%,缺氧缺血性脑病2.3%,谵妄1.5%,认知功能障碍12.9%,术后存在焦虑8.2%。本组中枢神经系统并发症发生率为30%,其中精神异常发生率28%,缺血缺氧性脑病0.75%,脑梗死1.5%,同以上研究中枢神经并发症发生率相近。
OPCABG一直被认为能够避免体外循环导致的术后并发症而在临床上广泛应用,但与脑血管疾病直接相关的部分危险因素术前就存在,因此非体外冠脉搭桥术后神经系统并发症较体外少是有争议的。2016年的Meta分析中显示,OPCABG与传统搭桥术相比能显著减少脑卒中的几率[2]。Carmona等[3]通过对1 770例冠脉搭桥病人术后分析,OPCABG患者比ONCABG患者心血管、神经系统、呼吸系统和肾脏并发症发生率低,30 d病死率无差别。Bakaeen等[4]研究发现,OPCABG较传统搭桥术可减少围手术期并发症,不降低围手术期病死率,卒中无差别。目前,无确切的证据证实非体外冠脉搭桥术后神经系统并发症较体外少,且心脏外科术后存在的中枢神经系统并发症的病死率是无此并发症的6倍[5],因此对OPCABG患者中枢神经系统并发症危险因素分析是必要的。
本文单因素分析结果显示,发现年龄>65岁、饮酒、高血压、糖尿病、高血脂、术前合并脑梗死史、术前存在心律失常、左心功能EF、颈动脉单或双侧中重度狭窄、体重指数、搭桥支数≥3支、手术时间是中枢神经系统并发症发生率有相关并发症的危险因素。Miyazaki等[6]研究发现,≥50%的颈动脉狭窄、房颤、糖尿病、高血压、高龄>75岁是OPCABG患者卒中、TIA、谵妄明显的危险因素。对468例OPCABG患者包括39例脑梗死,2例脑出血,11例短暂性缺血性发作(TIA)的研究发现,双侧颈动脉严重狭窄、左心室射血分数≤35%、术后急性心肌梗死、术后心房纤颤和术后低血压是OPCABG患者早期急性脑血管疾病的危险因素[7]。磁共振成像发现新的脑缺血病变、颈动脉狭窄、深皮层下白质高信号,与术后谵妄OPCABG患者显著相关[8]。使用CT、CTA、CTA灌注成像和脑血管功能检查对出现中枢神经系统并发症的OPCABG患者进行研究,亦证实男性、脑血管疾病史、灌注异常是中枢神经系统并发症的独立危险因素[1]。
本研究发现,单或双侧中重度颈动脉狭窄患者更易发生中枢神经系统并发症重要因素之一。目前认为非体外循环冠状动脉搭桥术引发脑缺血的原因可能是术中血流动力学波动增加了脑供氧-需求不匹配。老年人的外周血管疾病的存在常提示这些患者存在广泛的冠状动脉和脑动脉粥样硬化,进行手术时常需要做更多的旁路移植,随之而来的手术时间长,搬动心脏引发的血压波动发生率明显增加。另外广泛脑动脉粥样硬化,局部脑灌注减少,可能对一过性缺血更加敏感,这些颈动脉狭窄导致的慢性脑灌注不足也被证实引发了无症状的脑白质病变。Rao等[9]还发现,有些无明显粥样硬化的主动脉,在心脏手术时大部分患者的脑组织仍存在微血栓,这些微栓大多不引起感觉和运动功能障碍,但引起患者神经精神的改变。4到17%的冠脉搭桥术的患者存在颈动脉狭窄(CAS)≥50%[10],CAS>70%有明显的中枢神经系统并发症的可能。CAS增加冠状动脉搭桥术后卒中风险[11]。由于脑血流动力学受损程度依赖于颈动脉狭窄程度,术中血流动力学不稳定时可引起脑氧供需不匹配[12]。另外,通过对局部脑氧饱和度(rSO2)监测,颈动脉≥50%狭窄不是脑氧降低的独立预测因子,维持一定的心输出量能够阻止脑氧合降低[13]。既往报道也显示,颈动脉狭窄与术后中风和精神错乱显著相关[14]。多项研究也表明,颈动脉狭窄可增加心脏手术脑梗的发生率,无症状性颈动脉杂音是围术期发生脑血管疾病的危险因素,因此存在颈动脉狭窄人群更需要稳定的血流动力学维持脑氧供需平衡。
多因素分析显示,糖尿病和高血压也是OPCABG术后出现中枢神经系统并发症的危险因素。冠心病患者中,合并糖尿病、高血压病者多。葡萄糖代谢紊乱的患者不仅都可造成神经系统功能损害,同时导致冠状动脉病变和外周血管病变更广泛[9]。一般认为,糖尿病患者动脉粥样硬化发生率是非糖尿病患者的2~3 倍。因此,糖尿病患者在CABG 术后更易出现低心排综合征,术中血压波动可能引起大脑皮质的缺血。
高血压经常伴高血脂和促进血栓形成的危险因素一项对147个试验系统性回顾显示[15],控制性收缩压降低10 mmHg、舒张压降低5 mmHg,冠心病发病率降低20%,脑卒中发生率降低32%。高血压是小动脉性脑卒中的危险因素[16]。本组资料显示,高血压也是OPCABG术后中枢神经系统并发症的危险因素。
年龄是OPCABG术后中枢神经系统并发症的独立危险因素,这已被多家医疗中心证实。本组高危年龄为≥65岁,OPCABG术后发生中枢神经系统并发症的高危年龄大多报道为>60岁,我们的研究与国内外资料近似。科威特一项缺血性脑卒中的国民研究中[16],显示低于45岁(7.6%)缺血性脑卒中人群发病率与45~70 岁(78.5%)和>70 岁(63.8%)有明显差异,在之后的6个月随访中也有相似发现。高龄意味着脑功能和脑容量的减低,高龄大脑对手术的应激反应更强,高龄大脑脑血管侧支循环储备的减少和常伴发的腔隙性梗死,术中或术后出现低流量状态或低血压时易发生脑卒中。
本文为回顾性临床资料分析,因此有必要进一步对与OPCABG术后发生神经系统并发症直接相关的脑血流、脑组织损害程度等进行前瞻性研究,以获取预示危险因素的客观指标。
[1] Xu B,Qiao Q,Chen M,et al.Relationship between neurological complications cerebrovascular and cerebral perfusion following off-pump coronary artery bypass grafting[J].Neurol Res,2015,37(5):421-426.
[2] Kowalewski M,Pawliszak W,Malvindi PG,et al.Off-pump coronary artery bypass grafting improves short-term outcomes in high-risk patients compared with on-pump coronary artery bypass grafting:Meta-analysis[J].Thorac Cardiovasc Surg,2016,151(1):60-77.
[3] Carmona P,Paredes F,Mateo E,et al.Is off-pump technique a safer procedure for coronary revascularization? A propensity score analysis of 20 years of experience[J].Interact Cardiovasc Thorac Surg,2016,22(5):612-618.
[4] Bakaeen FG,Vhu D,Kelly RF,et al.Perioperative outcomes after on- and off-pump coronary artery bypass grafting[J].Tex Heart Inst J,2014,41(2):144-151.
[5] Shroyer AL,Grover FL,Hattler B,et al.On-pump versus off-pump coronary-artery bypass surgery[J].N Engl J Med,2009,361(19):1 827-1 837.
[6] Miyazaki S,Yoshitani K,Miura N,et al.Risk factors of stroke and delirium after off-pump coronary artery bypass surgery[J].Interact Cardiovasc Thorac Surg,2011,12(3):379-383.
[7] Wang B,Jia M,Jia S,et al.Influencing factors for early acute cerebrovascular accidents in patients with stroke history following off-pump coronary artery bypass grafting[J].Heart Lung Circ,2014,23(6):560-565.
[8] Omiya H,Yoshitani K,Yamada N,et al.Preoperative brain magnetic resonance imaging and postoperative delirium after off-pump coronary artery bypass grafting:a prospective cohort study[J].Can J Anaesth,2015,62(6):595-602.
[9] Rao V,Christakis GT,Weisel RD,et al.Risk factors for stroke following coronary bypass surgery[J].J Card Surg,1995,10(4):468-474.
[10] Huh J,Wall MJ,Soltero ER.Treatment of combined coronary and carotid artery disease[J].Curr Opin Cardiol,2003,18(6):447-453.
[11] Naylor AR,Mehta Z,Rothwell PM,et al.Carotid artery disease and stroke during coronary artery bypass:a critical review of the literature[J].Eur J Endothorac Surg,2002,23(4):283-294.
[12] Powers WJ.Cerebral hemodynamics in ischemic cerebrovascular disease[J].Ann Neurol,1991,29(3):231-240.
[13] Toyama S,Matsuoka K,Tagaito Y,etal.Retrospective evaluation of the effect of carotid artery stenosis on cerebral oxygen saturation during off-pump coronary artery bypasses grafting in adult patients[J].BMC Anesthesiol,2015,15:180-185.
[14] Miyazaki S,Yoshitani K,Miura N,et al.Risk factors of stroke and delirium after off-pump coronary artery bypass surgery[J].Interact Cardiovasc Thorac Surg,2011,12(3):379-383.
[15] Law MR,Morris JK,Wald NJ.Use of blood pressure lowering drugs in the prevention of cardiovascular disease:meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies[J].BMJ,2009,19(5):338-342.
[16] Al-Hashel JY,Al-Sabah AA,Ahmed SF,et al.Risk Factors,Subtypes,and Outcome of Ischemic Stroke in Kuwait:A National Study[J].J Stroke Cerebrovasc Dis,2016,16(6):30 116-30 121.
(收稿2016-09-23)
R619
B
1673-5110(2017)02-0050-04
——体外循环质量控制的基石

