高危型HPV病毒负荷量对宫颈病变程度的评估价值
唐婷
(赣州市市立医院,江西 赣州 341000)
高危型HPV病毒负荷量对宫颈病变程度的评估价值
唐婷
(赣州市市立医院,江西 赣州 341000)
目的:探讨高危型人乳头瘤病毒(HPV)负荷量对宫颈病变的检测价值。方法:选取疑诊宫颈病变患者841 例,其中慢性宫颈炎402 例,宫颈上皮内瘤样病变(CIN)Ⅰ100 例,CINⅡ114 例,CINⅢ 124 例,宫颈癌101 例,采用杂交捕获Ⅱ(HC-Ⅱ)检测高危型HPV负荷量。结果:高危型HPV负荷量由高到低为宫颈癌>CINⅢ>CINⅡ>CINⅠ>慢性宫颈炎,组间比较,差异有统计学意义(P<0.05)。其中CINⅡ+ CINⅢ+宫颈癌HPV负荷量>1 000,所占比例明显高于慢性宫颈炎+CINⅠ(P<0.05)。结论:宫颈病变患者高危型HPV负荷量差异有统计学意义,其中宫颈癌患者高危型HPV负荷量最高,其水平检测对评估宫颈病变具有重要价值。
高危型HPV负荷量;宫颈病变;评估价值
高危型人乳头瘤病毒(HPV)感染是宫颈癌及其癌前病变的重要原因之一[1-2]。杂交捕获Ⅱ(HC-Ⅱ)方法是检测高危型HPV的主要手段之一[3]。本研究探讨高危型HPV负荷量对宫颈病变的监测价值,报告如下。
1 资料与方法
1.1 一般资料
选取2013年1月—2014年9月我院妇科门诊和住院部疑诊为宫颈病变患者841 例,全部患者均给予宫颈细胞学检测、高危型HPV负荷量检测,其中慢性宫颈炎402 例,宫颈上皮内瘤样病变(CIN)338 例(CINⅠ100 例,CINⅡ114 例,CINⅢ 124 例),宫颈癌101 例。
1.2 方法
试剂与仪器:HC-Ⅱ试剂盒,微孔板判读器(DML2000),均购自美国Digene公司。操作步骤:采用HC-Ⅱ方法检测高危型HPV负荷量,检测HPV16、18、31、33、35、39、45、51、52、56、58、59、68共13 个高危型HPV基因型,严格参照试剂盒说明书操作,由微孔板判读器测定相对光单位(RLU)。
1.3 统计学方法
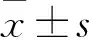
2 结 果
2.1 不同宫颈病变程度高危型HPV负荷量比较
不同宫颈病变程度高危型HPV负荷量比较,差异具有统计学意义(P<0.05)(见表1)。
2.2 高危型HPV负荷量与宫颈病变程度的关系
CINⅡ+ CINⅢ+宫颈癌高危型HPV负荷量>1 000,所占比例明显高于慢性宫颈炎+ CINⅠ,组间比较,差异具有统计学意义(P<0.05)(见表2)。
3 讨 论
目前常规采用HC-Ⅱ方法检测高危型HPV病毒负荷量,相关研究显示HPV-DNA<1 000为低HPV病毒负荷量,药物治疗后病毒较为容易清除,而≥1 000则为高HPV病毒负荷量[4],病毒持续感染状态。但目前对于高危型HPV病毒负荷量与宫颈病变程度的相关性尚存在争议[5]。高危型HPV病毒持续8~14个月,90%以上者常于2年内感染清除[6]。采用双色荧光定量PCR检测宫颈细胞组织高危型HPV分型及其高危型HPV病毒负荷量结果显示,高危型HPV病毒负荷量与病毒清除紧密相关,其中低HR-HPV拷贝量容易被机体免疫系统清除,而当病毒复制>102拷贝/细胞时则HR-HPV在机体中处于长期潜伏状态[7]。同时,HC-Ⅱ方法检测HR-HPV<10者较为容易实施HPV病毒清除,而HR-HPV>10者则处于持续HPV感染状态,5%~10%HR-HPV持续感染者容易导致宫颈病变,且随着HR-HPV病毒负荷量增加,宫颈浸润性癌发生风险显著增加,其主要原因是宫颈病变程度越高,其高危型HPV病毒负荷量越高[8]。

表1 不同宫颈病变程度患者高危型HPV负荷量比较

表2 高危型HPV负荷量与宫颈病变程度的关系 例(%)
本研究结果显示,高危型HPV负荷量由高至低为宫颈癌>CINⅢ>CINⅡ>CINⅠ>慢性宫颈炎,提示宫颈病变程度越严重,高危型HPV负荷量越高,与相关文献报道结果相一致[9]。高危型HPV对宫颈病变程度预示价值显著[10]。一项调查研究发现,妇女CIN Ⅰ级感染HPV的概率为33.6%,而CIN Ⅲ级的感染率高达75.0%[11],特别是高危型HPV,其从初次感染到发展为宫颈癌的时间仅需15 年。宫颈上皮感染HPV后,鳞状上皮细胞处于持续感染状态,细胞不断恶化,并经历了由上皮增生-不典型增生-癌变的过程,而随着子宫病变严重程度的加重,HPV感染率增加。前期研究多集中在HPV定性检测上,本研究采用HPV-DNA定量检测方法,分析高危型HPV负荷量在宫颈病变发展过程中的作用,研究结果表明,CINⅡ+ CINⅢ+宫颈癌HPV负荷量>1000所占比例明显高于慢性宫颈炎+CINⅠ,此项研究结果再次证实了高危型HPV与宫颈病变的发生发展密切相关。早期宫颈细胞筛查取得了很大成就,但该技术假阴性率较高,高达40%[12],主要是由于操作过程和结果均有较强的主观性和无统一标准,本研究采用HC-Ⅱ检测技术,方法简单、客观性强和重复性好,大大提高了宫颈细胞筛查和病毒检测的阳性率,提高了宫颈病变和宫颈癌的早期诊断准确性,为临床早期治疗宫颈病变提供了依据。
[1]朱蓉,居会祥,王锋,等.高危型HPV DNA检测应用于体检中的价值探讨[J].检验医学,2014(4):347-349.
[2]牛庆玲,卢爱妮.高危型人乳头瘤病毒负荷量与早期宫颈癌预后的关系[J].广东医学,2014,35(2):243-245.
[3]张艳,李燕玲,区晓云,等.高危型人乳头瘤病毒检测作为宫颈癌前病变首筛项目的研究[J].南昌大学学报(医学版),2014(6):50-52.
[4]张立冬,谢威,裴静,等.宫颈细胞学筛查及高危型HPV检测与宫颈组织学改变的相关性研究[J].中华实验和临床病毒学杂志,2012,26(4):276-278.
[5]陈观娣,钱德英,李志刚,等.高危型人乳头瘤病毒-DNA检测在宫颈鳞状上皮内高度病变筛查中的价值[J].实用医学杂志,2009,25(9):1 427-1 429.
[6]刘彦春,李杏红.杂交捕获方法检测宫颈高危型HPV感染清除的临床效果观察[J].中国计划生育学杂志,2010,18(9):545-548.
[7]匡贵榕,杨武,陈丽,等.高危型 HPV在宫颈上皮内瘤变LEEP术后的随访价值[J].重庆医学,2014(25):3 350-3 352.
[8]倪颖华,施幼豪.高危型HPV DNA检测负荷量及其最佳阈值在宫颈癌前病变中的应用研究[J].检验医学,2014(5):501-504.
[9]张琳琳,张品南,苏志春,等.宫颈液基细胞学检查与高危型HPV检测在宫颈癌前病变早期筛查中的对比性研究[J].中国癌症杂志,2008,18(12):947-949.
[10]关嵩青,叶菲.高危型HPV联合TCT检测在宫颈病变Leep术后的应用价值[J].中国实验诊断学,2013,17(2):353-357.
[11]赵丽雅,庞晓燕,陈青青,等.老年子宫颈高危型HPV感染与子宫颈病变的相关性分析[J].中国医科大学学报,2014,43(8):691-693.
[12]林志新,陈科,闫芳,等.人端粒酶RNA基因扩增和高危型HPV感染检测对宫颈癌及宫颈上皮内瘤变的预测意义[J].实用妇产科杂志,2010,26(11):842-845.
(本文编辑:张荣梅 )
杨辉林(1979— ),女,江西省萍乡市人,主管护师,主要从事神志病科工作。
1671-8631(2017)02-0121-03
R737.33
B
2016-06-07

