血糖水平对肺栓塞患者预后的预测价值研究
郭春月,胡 泊,尹素凤*,刘晓宇,张 琦,许春杰,张晓雅,薛 玲,冯福民,范红敏
·论著·
血糖水平对肺栓塞患者预后的预测价值研究
郭春月1,胡 泊1,尹素凤1*,刘晓宇2*,张 琦3,许春杰1,张晓雅1,薛 玲1,冯福民1,范红敏1
目的 探讨入院时血糖水平对肺栓塞患者预后的预测价值。方法 回顾性收集2011—2015年于华北理工大学附属医院、唐山市工人医院及华北理工大学附属开滦总医院首次确诊为肺栓塞的376例患者的病例资料。根据血糖水平的四分位数分为4组:Ⅰ组(n=97):血糖<5.10 mmol/L,Ⅱ组(n=99):血糖5.10~5.88 mmol/L,Ⅲ组(n=97):血糖5.89~7.25 mmol/L,Ⅳ组(n=83):血糖>7.25 mmol/L。出院后随访30 d,主要结局事件为全因死亡。采用Kaplan-Meier法绘制生存曲线,应用Log-rank检验和Cox比例风险回归模型分析血糖水平对肺栓塞患者预后的预测价值。结果 肺栓塞患者出院后30 d内死亡20例,病死率为5.32%。Ⅰ组肺栓塞患者出院后30 d内病死率为3.09%(3/97),Ⅱ组为1.01%(1/99),Ⅲ组为3.09%(3/97),Ⅳ组为15.66%(13/83)。调整性别、年龄、体质指数(BMI)、吸烟、饮酒、住院天数、脉搏、呼吸、收缩压、精神状态改变、入院时基础疾病后,Cox比例风险回归模型显示,血糖>7.25 mmol/L时,肺栓塞患者出院后30 d内死亡风险增加〔HR=7.31,95%CI(1.16,46.15),P<0.05〕。Log-rank检验显示,4组肺栓塞患者出院后30 d内病死率比较,差异有统计学意义(χ2=23.490,P<0.01),其中Ⅳ组肺栓塞患者出院后30 d内病死率高于Ⅰ组、Ⅱ组、Ⅲ组(P<0.007)。结论 入院时血糖水平升高与肺栓塞患者出院后30 d内死亡风险增加有关,可以有效预测肺栓塞患者的预后。临床上应控制肺栓塞患者的血糖水平,提高其生存率。
肺栓塞;预后;血糖
本研究背景:
肺栓塞通常起病急,且临床表现无特异性,误诊率与漏诊率较高,发病率呈逐年上升趋势,是继急性冠脉综合征和脑卒中之后第三大最常见的心血管疾病。其病死率仅次于恶性肿瘤和心肌梗死,位居人口死因构成第三位。患者经过急性期治疗后仍需长期规律应用抗凝药物治疗,目前对于肺栓塞患者院外治疗的关注度较低,关于其预后的研究也较少。血糖水平升高与多种慢性病的不良预后有关,比如肺炎、心力衰竭、急性心肌梗死、缺血性或出血性脑卒中等。血糖水平升高是否会影响肺栓塞患者的预后,目前仍未知。近期国外有研究提示,血糖水平升高与肺栓塞不良预后相关,但在国内尚未见相关研究。因此,本研究着重探讨肺栓塞患者入院时血糖水平升高对肺栓塞患者预后的预测价值。
肺栓塞是由于内源性或外源性栓子堵塞肺动脉主干或分支,引起肺循环障碍的临床和病理生理综合征。近年来国内部分医院的统计资料显示,肺栓塞患病率、疾病构成比均显著增长[1-2]。肺栓塞通常表现为呼吸困难和胸痛,临床表现无特异性,预后较差。高达15%的肺栓塞患者在发病后第1个月内死亡,而在幸存的患者中,30%在接下来的10年中会复发[3]。肺栓塞的非完全缓解能够继发慢性血栓栓塞性肺动脉高压,发生率在肺栓塞发病2年后预计可达到0.1%~4.0%[4]。血糖水平升高可引起微血管病变,主要累及视网膜、肾、心肌、神经组织及足趾。随着病程的延长和治疗不及时会促使微血管病变的加重和发展,使患者致盲、致残。同时,血糖水平升高还会引起大血管病变,主要累及主动脉、冠状动脉、脑基底动脉、肾动脉及周围动脉等。血糖水平升高与许多临床疾病的不良结局有关,比如肺炎、心力衰竭、急性心肌梗死、缺血性或出血性脑卒中等[5]。研究表明,急性或慢性的血糖水平升高会增加凝血因子,抑制纤维蛋白溶解,从而增加静脉血栓栓塞的患病风险[6-7]。急性肺栓塞患者入院时的血糖水平升高是否对其预后产生负面影响目前仍然未知。近期西方国家有研究表明,血糖水平升高与肺栓塞不良预后相关[4,8-10],但在国内尚未见相关研究。因此,本研究通过收集肺栓塞患者的入院资料,并随访患者不良结局事件,探讨入院时血糖水平对肺栓塞患者预后的预测价值。
1 对象与方法
1.1 研究对象 回顾性收集2011—2015年于华北理工大学附属医院、唐山市工人医院及华北理工大学附属开滦总医院首次确诊为肺栓塞的患者的病例资料。纳入标准:符合2001年中华医学会呼吸病学分会颁布的《肺血栓栓塞症的诊断与治疗指南(草案)》[1],且年龄在18岁及以上。排除标准:(1)妊娠期;(2)确诊前已行溶栓或抗凝治疗;(3)既往有糖尿病病史;(4)病例资料不完整。最终,376例患者纳入研究,其中男195例,女181例;年龄22~86岁。所有患者填写知情同意书。
1.2 资料的收集 收集所有入选患者的临床资料,主要包括一般资料:性别、年龄、体质指数(BMI)、吸烟、饮酒情况、住院天数、入院时脉搏、呼吸、收缩压(SBP)、精神状态改变、入院时基础疾病〔冠心病、肺源性心脏病、脑梗死、肿瘤、呼吸衰竭、心力衰竭、高脂血症、心肌梗死〕及血糖水平。吸烟情况分为:从不吸烟、以前吸烟和现在吸烟;饮酒情况分为:从不饮酒、以前饮酒和现在饮酒。精神状态改变为感觉到焦虑、疲劳、迷惑、昏睡、昏迷、恍惚、惊恐等。
1.3 分组 根据入院时血糖水平的四分位数[11]分为4组:Ⅰ组(n=97):血糖<5.10 mmol/L,Ⅱ组(n=99):血糖5.10~5.88 mmol/L,Ⅲ组(n=97):血糖5.89~7.25 mmol/L,Ⅳ组(n=83):血糖>7.25 mmol/L。
1.4 随访 对所有入选肺栓塞患者进行电话随访,记录患者出院后30 d内的结局事件。主要结局事件为全因死亡。最终,本研究共20例肺栓塞患者在出院后30 d内死亡。
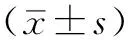
2 结果
2.1 研究对象的一般情况 不同血糖水平患者的性别、BMI、吸烟、饮酒情况、住院天数、SBP、精神状态改变,入院时冠心病、肺源性心脏病、肿瘤、呼吸衰竭、心力衰竭、高脂血症、心肌梗死检出率比较,差异均无统计学意义(P>0.05);不同血糖水平患者的年龄、脉搏、呼吸、入院时脑梗死检出率比较,差异均有统计学意义(P<0.05,见表1)。
2.2 血糖水平影响肺栓塞患者出院后30 d内死亡的多因素Cox比例风险回归模型分析 肺栓塞患者出院后30 d内死亡20例,病死率为5.32%。Ⅰ组肺栓塞患者出院后30 d内病死率为3.09%(3/97)、Ⅱ组为1.01%(1/99)、Ⅲ组为3.09%(3/97)、Ⅳ组为15.66%(13/83)。以肺栓塞患者出院后30 d内死亡与否(赋值:死亡=1,生存=0)为因变量,以血糖水平(以血糖<5.10 mmol/L为参照)为自变量,调整性别、年龄、BMI、吸烟、饮酒、住院天数、脉搏、呼吸、收缩压、精神状态改变、入院时基础疾病后,代入Cox比例风险回归模型,结果显示,血糖>7.25 mmol/L时,肺栓塞患者出院后30 d内死亡风险增加〔HR=7.31,95%CI(1.16,46.15),P<0.05〕(见表2)。
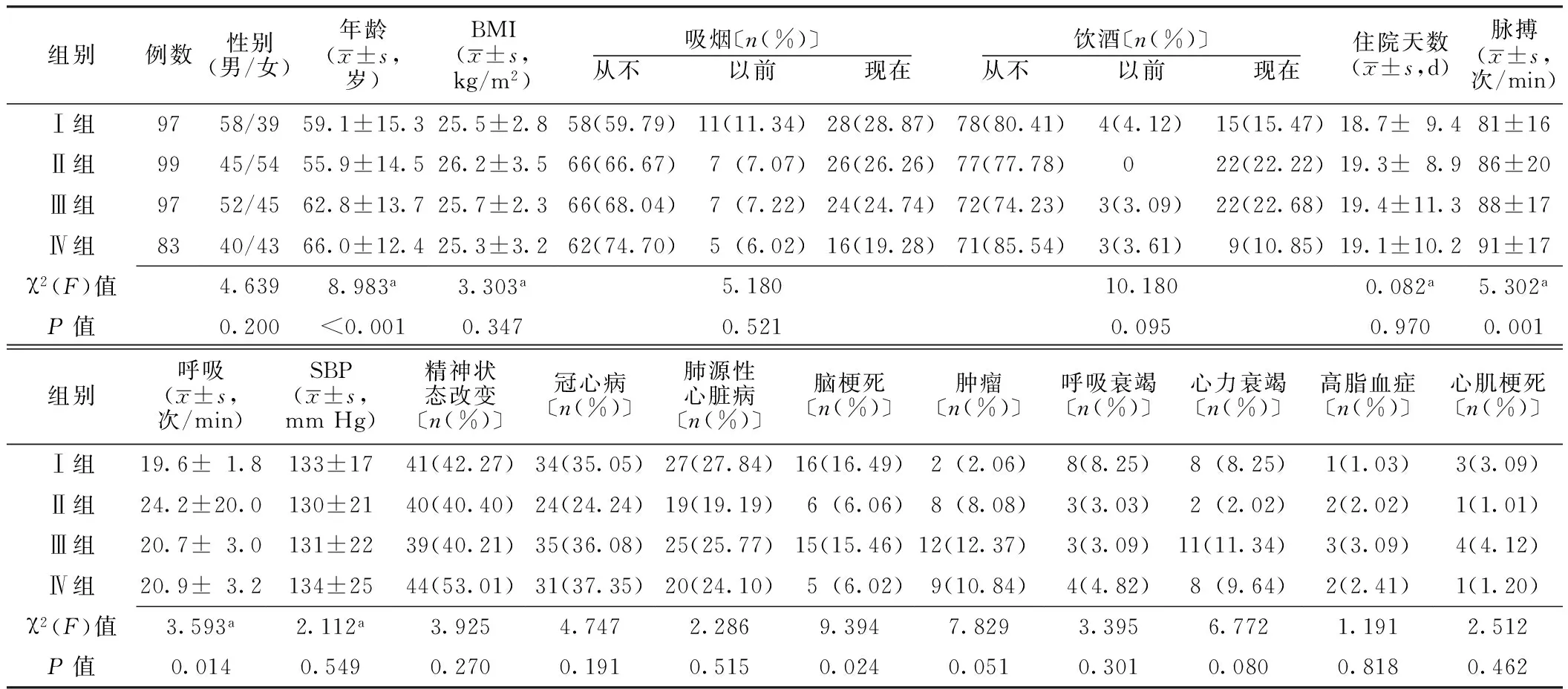
表1 4组肺栓塞患者一般资料比较
注:Ⅰ组:血糖<5.10 mmol/L,Ⅱ组:血糖5.10~5.88 mmol/L,Ⅲ组:血糖5.89~7.25 mmol/L,Ⅳ组:血糖>7.25 mmol/L;BMI=体质指数,SBP=收缩压;a为F值
表2 血糖水平影响肺栓塞患者出院后30 d内死亡的多因素Cox比例风险回归模型分析
Table 2 Cox proportional hazards regression model analysis of all-cause mortality within 30 days after discharge in pulmonary embolism patients affected by blood glucose level

血糖(mmol/L)βSEWaldχ2值P值HR(95%CI)<5.10--7.790.05-5.10~5.88-0.661.530.190.670.52(0.03,10.44)5.89~7.250.441.030.180.671.55(0.21,11.77)>7.251.990.944.480.037.31(1.16,46.15)
注:-为无此项数据
2.3 不同血糖水平肺栓塞患者出院后30 d内生存率比较 采用Kaplan-Meier法绘制生存曲线,Log-rank检验显示,4组肺栓塞患者出院后30 d内病死率比较,差异有统计学意义(χ2=23.490,P<0.001),其中Ⅳ组肺栓塞患者出院后30 d内病死率高于Ⅰ组、Ⅱ组、Ⅲ组,差异有统计学意义(P<0.007,见图1)。

图1 不同血糖水平肺栓塞患者出院后30 d内生存率的Kaplan-Meier生存曲线
Figure 1 Kaplan-Meier curve of all-cause mortality wihin 30 days after discharge in pulmonary embolism patients with different blood glucose level
3 讨论
血糖水平升高严重影响急性心肌梗死、脑卒中等患者的预后[12-13]。因此,大量临床研究建议严密监测、有效地控制血糖水平,以改善患者预后[14-15]。本研究结果表明,血糖>7.25 mmol/L时,肺栓塞患者出院后30 d内病死率增加,与国外一些研究结果[4,7-9,16]类似。有研究发现,入院时血糖水平是肺栓塞院内病死率的独立预测因素〔OR=1.013,95%CI(1.004,1.021),P=0.004〕[4]。瑞士学者SCHERZ等[8]报道,60%以上肺栓塞患者住院时血糖水平升高,而血糖水平升高与短期病死率独立相关。研究纳入宾夕法尼亚州185家医院的13 621例初诊为肺栓塞的患者,检测受试者的血糖水平,并观察30 d全因死亡和再住院情况。结果显示,63.6%的患者住院时血糖水平升高(>110 mg/dl),在血糖水平分别≤110、>110~140、>140~170、>170~240、>240 mg/dl的患者中,30 d死亡风险分别为5.6%、8.4%、12.0%、15.6%、18.3%,与血糖水平≤110 mg/dl的患者比较,其他4组患者的死亡风险依次增加19%、44%、54%、60%,再住院风险无差异。FALCIGLIA等[9]研究中,选取美国173家医疗、外科、心脏ICU的259 040例入院时危重的患者为研究对象,观察血糖水平升高与病死率之间的关系。结果表明,血糖水平升高与病死率增加独立相关,与血糖水平正常(70~110 mg/dl)的患者比较,血糖水平111~145、146~199、200~300、>300 mg/dl的患者死亡风险分别增加31%〔OR=1.31,95%CI(1.26,1.36)〕、82%〔OR=1.82,95%CI(1.74,1.90)〕、113%〔OR=2.13,95%CI(2.03,2.25)〕、185%〔OR=2.85,95%CI(2.58,3.14)〕。一项队列研究发现,无糖尿病病史的静脉血栓栓塞症患者血糖水平升高,其死亡风险增加,但有糖尿病病史人群中未发现此关联[16]。目前国内尚未见关于血糖水平与肺栓塞预后的相关研究。尽管本研究的血糖水平分组界值与既往研究不同,但均是采用血糖水平的四分位数进行分组,而且得到的结果类似,即血糖水平升高可以增加肺栓塞患者出院后30 d内死亡风险。本研究未发现血糖≤7.25 mmol/L与肺栓塞患者出院后30 d内死亡风险的关系,可能是由于纳入的人群不同,相对于国外人群,国内人群的血糖水平普遍较低。
血糖水平升高导致肺栓塞患者出院后30 d内死亡风险增加,这可能与动脉血栓形成有关[17]。正常情况下,人体能够通过激素调节和神经调节这两大调节系统,从而保证血糖来源与去路的平衡,使血糖维持在参考范围内。但是在遗传因素与环境因素的共同作用下,两大调节功能发生紊乱,就会出现血糖水平升高。血糖水平升高后可引起微血管病变,使患者的微循环有不同程度的异常,同时还会引起大血管病变。此外,急性或慢性血糖水平升高会增加凝血因子,抑制纤维蛋白溶解,血小板被激活,产生炎性反应,从而增加静脉血栓栓塞的患病风险[5-6]。血糖水平升高还可以影响多种免疫细胞功能障碍导致缺陷[17],内皮细胞分泌功能发生改变,导致细胞和组织损伤[18]。有研究表明,严格控制肺栓塞患者血糖水平,使其维持在参考范围内,可以在一定程度上减少对机体纤溶系统的损害,从而可降低其院内病死率[19]。因此,在临床上,应重视肺栓塞患者是否存在血糖水平升高,早期发现血糖水平升高并且控制血糖水平,预防其并发症及改善预后。
本研究有一定的局限性。首先,随访时间比较短,出现主要结局事件的研究对象较少,对血糖水平评估患者全因死亡准确性有影响。其次,研究对象的血糖水平只检测了一次,其生物变异性可能导致单次测量结果的代表性差。最后,没有对死因进行分类,无法评估死因与高水平血糖之间的关系。但本研究是在严格的质量控制下完成,所有调查员经过严格的培训,资料收集及实验室检查尽可能采用标准化方法。因此,本研究结果具有一定的研究价值。在今后的研究中,应进一步探讨血糖水平升高对肺栓塞的病理生理变化机制。
作者贡献:郭春月、胡泊、尹素凤、刘晓宇进行文章的构思与设计、文章的可行性分析,负责论文撰写、修订,对文章整体负责,监督管理;郭春月、张琦、许春杰、张晓雅、薛玲、范红敏进行文献/资料收集、整理;胡泊、尹素凤、冯福民负责文章的质量控制及审校。
本文无利益冲突。
[1]中华医学会呼吸病学分会.肺血栓栓塞症的诊断与治疗指南(草案)[J].中华结核和呼吸杂志,2001,24(5):259-264.DOI:10.3760/j:issn:1001-0939.2001.05.002. Chinese Thoracic Society.The diagnosis and treatment of pulmonary thromboembolism guidelines (draft)[J].Chinese Journal of Tuberculosis and Respiratory Diseases,2001,24(5):259-264.DOI:10.3760/j:issn:1001-0939.2001.05.002.
[2]中华医学会心血管病学分会肺血管病学组,中国医师协会心血管内科医师分会.急性肺血栓栓塞症诊断治疗中国专家共识[J].中华内科杂志,2010,49(1):74-81.DOI:10.3760/cma.j.issn.0578-1426.2010.01.026. The Chinese Medical Association Cardiovascular Epidemiology Branch of Pulmonary Vascular Disease Group,the Chinese Medical Doctor Association Cardiovascular Physician Branch.The China expert consensus on the diagnosis and treatment of acute pulmonary thromboembolism[J].Chinese Journal of Internal Medicine,2010,49(1):74-81.DOI:10.3760/cma.j.issn.0578-1426.2010.01.026.
[3]SØGAARD K K,SCHMIDT M,PEDERSEN L,et al.30-year mortality after venous thromboembolism:a population-based cohort study[J].Circulation,2014,130(10):829-836.
[4]GANNA A,INGELSSON E.5 year mortality predictors in 498,103 UK Biobank participants:a prospective population-based study[J].Lancet,2015,386(9993):533-540.
[5]BOZBAY M,UYAREL H,AVSAR S,et al.Admission glucose level predicts in-hospital mortality in patients with acute pulmonary embolism who were treated with thrombolytic therapy[J].Lung,2016,194(2):219-226.
[6]LEMKES B A,HERMANIDES J,DEVRIES J H,et al.Hyperglycemia:a prothrombotic factor[J].J Thromb Haemost,2010,8(8):1663-1669.
[7]AGENO W,BECATTINI C,BRIGHTON T,et al.Cardiovascular risk factors and venous thromboembolism:a meta-analysis[J].Circulation,2008,117(1):93-102.
[8]SCHERZ N,LABARRE J,AUJESKY D,et al.Elevated admission glucose and mortality in patients with acute pulmonary embolism[J].Diabetes Care,2012,35(1):25-31.
[9]FALCIGLIA M,FREYBERG R W,ALMENOFF P L,et al.Hyperglycemia-related mortality in critically ill patients varies with admission diagnosis[J].Crit Care Med,2009,37(12):3001-3009.
[10]TANABE Y,OBAYASHI T,YAMAMOTO T,et al.Predictive value of biomarkers for the prognosis of acute pulmonary embolism in Japanese patients:results of the Tokyo CCU Network registry[J].J Cardiol,2015,66(6):460-465.
[11]KOSIBOROD M,RATHORE S S,INZUCCHI S E,et al.Admission glucose and mortality in elderly patients hospitalized with acute myocardial infarction:implications for patients with and without recognized diabetes[J].Circulation,2005,111(23):3078-3086.
[12]谭静,华琦.中青年与老年急性ST段抬高心肌梗死患者的临床特征比较及近期预后影响因素分析[J].中国全科医学,2012,15(29):3354-3356. TAN J,HUA Q.Analysis of the clinical features and short-term prognosis in elderly and middle-aged patients with acute ST-segment elevation myocardial infarction[J].Chinese General Practice,2012,15(29):3354-3356.
[13]马建刚,高阳,张慧儒,等.糖化血红蛋白水平与急性缺血性脑卒中预后的相关性[J].脑与神经疾病杂志,2011,19(5):381-383. MA J G,GAO Y,ZHANG H R,et al.The relation between the level of glycolated hemoglobin and the acute cerebral infarction[J].Journal of Brain and Nervous Diseases,2011,19(5):381-383.
[14]李燕燕,史铁英,周艳丽,等.急性心肌梗死患者住院期间生活质量影响因素的调查研究[J].中国全科医学,2013,16(21):2493-2496. LI Y Y,SHI T Y,ZHOU Y L,et al.Survey of life quality and its influencing factors in patients with AMI in hospital[J].Chinese General Practice,2013,16(21):2493-2496.
[15]刘伟民,陈薇,张艳.急性脑梗死患者血糖水平对病情及早期预后的影响研究[J].中国全科医学,2010,13(29):3265-3267. LIU W M,CHEN W,ZHANG Y.Impacts of blood glucose levels on condition and prognosis of patients with acute cerebral infarction[J].Chinese General Practice,2010,13(29):3265-3267.
[16]AKIROV A,GROSSMAN A,SHOCHAT T,et al.Blood glucose on admission and mortality in patients with venous thromboembolism[J].J Diabetes Complications,2016.[Epub ahead of print].
[17]PAPANAS N,ZIEGLER D.Polyneuropathy in impaired glucose tolerance:is postprandial hyperglycemia the main culprit? A mini-review[J].Gerontology,2013,59(3):193-198.
[18]HAN K A,PATEL Y,LTEIF A A,et al.Contributions of dysglycaemia,obesity,and insulin resistance to impaired endothelium-dependent vasodilation in humans[J].Diabetes Metab Res Rev,2011,27(4):354-361.
[19]ZHANG Z,YAN J,SHI H.Role of hypoxia inducible factor 1 in hyperglycemia-exacerbated blood-brain barrier disruption in ischemic stroke[J].Neurobiol Dis,2016,95:82-92.
(本文编辑:陈素芳)
Predictive Value of Blood Glucose Level on the Prognosis of Patients with Pulmonary Embolism
GUOChun-yue1,HUBo1,YINSu-feng1*,LIUXiao-yu2*,ZHANGQi3,XUChun-jie1,ZHANGXiao-ya1,XUELing1,FENGFu-min1,FANHong-min1
1.SchoolofPublicHealth,KeyLaboratoryofOccupationalHealthandSafetyforCoalIndustryinHebeiProvince,NorthChinaUniversityofScienceandTechnology,Tangshan063000,China
2.DepartmentofRespiratoryMedicine,KailuanGeneralHospital,NorthChinaUniversityofScienceandTechnology,Tangshan063000,China
3.DepartmentofCardiology,TangshanGongrenHospital,Tangshan063000,China
Objective To explore the predictive value of blood glucose level at the admission on the prognosis of patients with pulmonary embolism.Methods The medical records of 376 patients who were firstly confirmed pulmonary embolism in the Affiliated Hospital of North China University of Science and Technology,Tangshan Gongren Hospital and Kailuan General Hospital,North China University of Science and Technology from 2011 to 2015 were retrospectively collected.According to the quartiles of blood glucose level,they were divided into four groups:group Ⅰ (n=97),blood glucose less than 5.10 mmol/L,group Ⅱ (n=99),blood glucose between 5.10 and 5.88 mmol/L,group Ⅲ (n=97),blood glucose between 5.89 and 7.25 mmol/L and group Ⅳ (n=83),blood glucose greater than 7.25 mmol/L.After 30-day follow-up for the enrolled patients,the primary outcome was all-cause mortality.Kaplan-Meier method was used to draw the survival curve and the Log-rank test and Cox proportional hazards regression model were adopted to analyze the predictive value of blood glucose level on the prognosis of patients with pulmonary embolism.Results A total of twenty pulmonary embolism patients died within 30 days after discharge and the all-cause mortality was 5.32%.The mortality rate of patients with pulmonary embolism in group Ⅰ within 30 days after discharge was 3.09% (3/97),group Ⅱ was 1.01% (1/99),group Ⅲ was 3.09%(3/97),and group Ⅳ was 15.66%(13/83).After the adjustment of gender,age,BMI,smoking,drinking,hospitalization days,pulse,breathing rate,systolic blood pressure,changes in mental status,underlying disease at the admission,the Cox proportional hazards regression model analysis concluded that the death risk of patients with pulmonary embolism within 30 days after discharge increased when the blood glucose was greater than 7.25 mmol/L〔HR=7.31,95%CI(1.16,46.15),P<0.05〕.The Log-rank test showed that the mortality rate of the four groups of patients with pulmonary embolism within 30 days after discharge was significantly different (χ2=23.490,P<0.01),and the mortality rate in group Ⅳ within 30 days after discharge was higher than that in group Ⅰ,Ⅱ and Ⅲ(P<0.007).Conclusion The elevated blood glucose level at the admission is associated with increased death risk of patients with pulmonary embolism within 30 days after discharge,and it can effectively predict the prognosis of patients with pulmonary embolism.The clinicians should help to control the blood glucose level of patients with pulmonary embolism,and improve their survival rate.
Pulmonary embolism;Prognosis;Blood glucose
河北省自然科学基金资助项目(H2016209042);华北理工大学培育基金项目(SP201505)
R 563.5
A
10.3969/j.issn.1007-9572.2017.05.009
2016-07-20;
2016-12-19)
1.063000河北省唐山市,华北理工大学公共卫生学院,河北省煤炭行业职业健康与安全重点实验室
2.063000河北省唐山市,华北理工大学附属开滦总医院呼吸内科
3.063000河北省唐山市工人医院心内科
*通信作者:尹素凤,教授,硕士生导师,主要研究疾病统计与疾病负担;E-mail:susan.me@163.com 刘晓宇,副主任医师,主要研究肺栓塞、慢性阻塞性肺疾病的发病机制;E-mail:hb_lxy007@126.com
郭春月,胡泊,尹素凤,等.血糖水平对肺栓塞患者预后的预测价值研究[J].中国全科医学,2017,20(5):549-553.[www.chinagp.net]
GUO C Y,HU B,YIN S F,et al.Predictive value of blood glucose level on the prognosis of patients with pulmonary embolism[J].Chinese General Practice,2017,20(5):549-553.
*Correspondingauthor:YINSu-feng,Professor,Mastersupervisor,Mainlyresearchinthediseasestatisticsandburdenofdisease;E-mail:susan.me@163.comLIUXiao-yu,Associatechiefphysician,Mainlyresearchinthepathogenesisofpulmonaryembolismandchronicobstructivepulmonarydisease;E-mail:hb_lxy007@126.com

