淋巴结转移度预测老年结直肠癌患者术后远处转移的价值
吴廷红 熊 杰 周贵军 向双庆 施 刚
(安顺市平坝区人民医院,贵州 安顺 561100)
淋巴结转移度预测老年结直肠癌患者术后远处转移的价值
吴廷红 熊 杰 周贵军 向双庆 施 刚
(安顺市平坝区人民医院,贵州 安顺 561100)
目的 探讨淋巴结转移度(LNR)对老年结直肠癌患者术后远处转移的预测价值。方法 选取2011年1月至2015年1月于该院普通外科行根治性手术的老年结直肠癌患者96例,按照有无术后远处转移将入组患者分为实验组(转移组,36例)和对照组(非转移组,60例),按照LNR水平高低将入组患者分为HLNR组和LLNR组,统计分析LNR的相关临床病理因素,单因素及多因素分析影响老年结直肠癌出现术后远处转移的临床病理因素,总结分析LNR与老年结直肠癌患者出现术后远处转移相关性。结果 HLNR组和低LLNR组在年龄、大体类型和分化程度等方面均有统计学差异(均P<0.05);Logistic多因素分析结果显示,大体类型及分化程度与老年结直肠癌LNR水平独立相关(均P<0.05)。实验组和对照组在大体类型、分化程度、淋巴结检出总数(ELN)及LNR等方面均有统计学差异(均P<0.05),Logistic多因素分析结果显示:LNR、分化程度及大体类型与老年结直肠癌患者术后远处转移独立相关(RR:2.098;CI%:1.050~4.192;P<0.05)。结论 LNR、分化程度及大体类型与老年结直肠癌术后远处转移独立相关,可联合预测老年结直肠癌术后远处转移情况。
结直肠癌;淋巴结转移度;远处转移
结直肠癌病死率居高不下的一个重要原因是术后的远处转移问题〔1〕。目前手术依然是结直肠癌治疗的最重要、效果最确实的治疗方法〔2〕。淋巴结转移是结直肠癌主要的转移方式,是评价预后的重要依据之一〔2〕。研究表明,淋巴结转移度(LNR)与结直肠癌患者预后独立相关,与总生存率及无病生存率密切相关〔3〕,但LNR与老年结直肠癌术后远处转移的相关性研究报道尚少,本文旨在探讨LNR对老年结直肠癌患者术后远处转移的预测价值。
1 材料与方法
1.1 一般资料 选取2011年1月至2015年1月我院普外科结直肠癌患者96例,年龄35~87〔平均(71.37±11.45)〕岁。根据有无术后远处转移分为实验组(转移组)36例及对照组(非转移组)60例。纳入标准:年龄>65岁;均行根治性手术;由同一组医生完成手术;病理诊断确诊为结直肠癌。排除标准:姑息性手术患者;术前行新辅助放化疗患者;不能配合完成治疗者。术后病理检出淋巴结个数中位数9个(1~48个),阳性淋巴结个数中位数2个(1~22个)。
1.2 方法 LNR为阳性淋巴结个数/检出淋巴结个数(ELN),根据受试者工作特征(ROC)曲线,兼顾敏感性和特异性,取0.16作为评价的最佳分界点,分为高LNR组(HLNR组,LNR≥0.16,45例)和低LNR组(LLNR组,LNR<0.16,51例)。随访:对所有入组患者进行电话及门诊随访,随访终点为患者术后出现远处转移、死亡或者观察结束时间。
1.3 统计学方法 采用SPSS15.0软件进行χ2检验、单因素分析和Logistic回归分析。
2 结 果
2.1 两组临床病理因素分析 两组年龄、大体类型、分化程度及淋巴结检出总数(ELN)差异显著(均P<0.05)。见表1。
2.2 LNR相关因素的Logistic回归分析 年龄、大体类型、分化程度及ELN与老年结直肠癌LNR独立相关(均P<0.05)。见表2。
2.3 实验组和对照组临床病理因素单因素分析 中位随访时间46个月(16~70个月),随访期间4人失访,失访率4.17%。术后出现远处转移36例,其中肝转移20例,肺转移9例,骨、肺及多脏器转移7例。实验组和对照组在大体类型、分化程度、ELN及LNR等方面均有统计学差异(均P<0.05)。见表3。

表1 HLNR组和LLNR组单因素分析(n)
与HLNR组比较:1)P<0.05
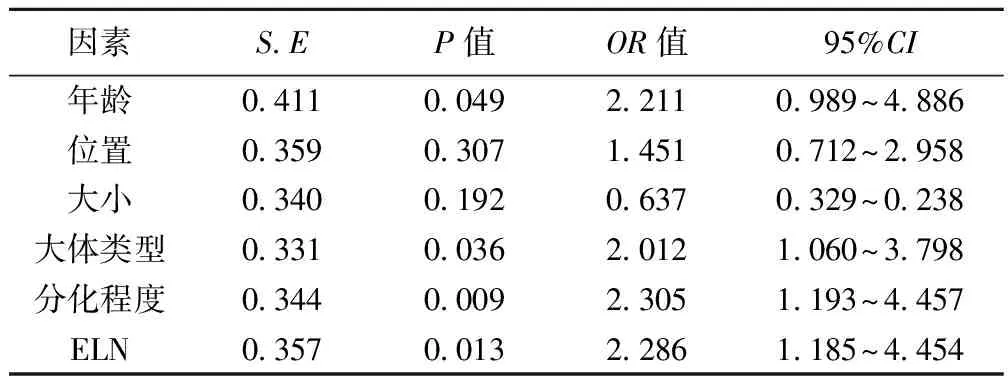
表2 LNR相关因素的Logistic回归分析
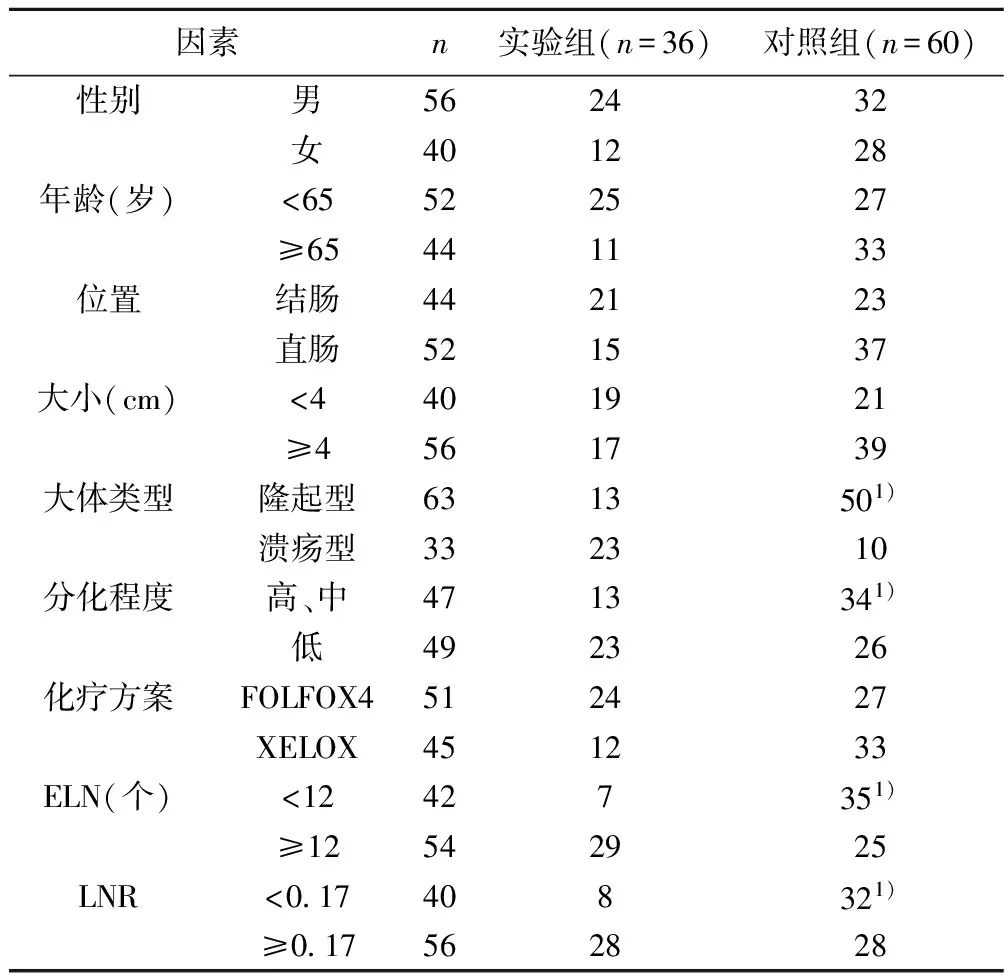
表3 实验组和对照组临床病理因素单因素分析(n)
与实验组比较:1)P<0.05
2.4 老年结直肠癌术后远处转移相关因素Logistic回归分析 大体类型、分化程度及LNR是影响老年结直肠癌术后发生远处转移的独立相关因素(均P<0.05)。见表4。

表4 老年结直肠癌术后远处转移相关因素Logistic回归分析
3 讨 论
本研究结果表明大体类型为隆起型患者淋巴结转移比率和术后远处转移比率低于溃疡型患者。Logistic回归模型分析结果显示,大体类型与老年结直肠癌患者LNR水平及术后远处转移发生情况独立相关。有研究显示,外生性肿瘤肠壁浸润比率低,淋巴结转移率及术后远处转移率低,而且大体类型与肿瘤分期有密切相关:隆起型多处于中早、中期,溃疡型或者浸润型多为晚期〔4〕。肿瘤分化程度越低,恶性程度越高,恶性细胞所占比例也越高,细胞核异型性表现更为显著,导致的后果是致使肿瘤表现出更强的恶性生物学行为,从而展现更强的转移能力。一旦当血管受累受到肿瘤侵袭浸润时,肿瘤细胞便会顺势进入血液,最终经由血液发生远处转移。本研究中单因素及Logistic回归多因素分析结果均显示,老年结直肠癌分化程度越低,更容易在术后发生远处转移。
淋巴结转移是结直肠癌最常见、也是最先发生转移的途径。淋巴结转移即淋巴液的引流参与结直肠癌患者术后的远处转移。原因可能在于肿瘤细胞的无限制生长致使淋巴管道内部压力升高,部分正常情况下不开放的毛细淋巴管随之开放〔5〕,肿瘤细胞顺势进入淋巴管内。进入淋巴管后的肿瘤细胞会在淋巴管中潜伏或增殖,然后随淋巴液的流动转移到远处的淋巴结。转移过程中可被淋巴管内免疫系统杀死或经淋巴系统播散,同时也会在很大程度上侵袭血管,导致淋巴系统受累同时,使血行转移更容易发生。有研究表明ELN是结直肠癌患者预后的独立相关因素〔6〕。另有研究表明,淋巴结转移和远处转移均是影响结直肠癌患者预后的重要因素〔7〕。本研究结果与上述研究结果保持一致。另外LNR在老年结直肠癌术后远处转移预测方面要优于ELN。多因素分析结果还显示分化程度与老年结直肠癌术后远处转移相对危险度最高,可能在于分化程度的高低会在很大程度上影响淋巴结转移,即分化越低淋巴结转移率越高,与国内外众多研究结果相一致〔6~8〕。
1 汪建平,杨祖立,王 磊,等.结直肠癌的临床病理特征及其预后的多因素回归分析〔J〕.中华肿瘤杂志,2003;25(1):59-61.
2 Peschaud F,Benoist S,Julié C,etal.The ratio of metastatic to examined lymph nodes is a powerful independent prognostic factor in rectal cancer〔J〕.Ann Surg,2008;248(6):1067-73.
3 Priolli DG,Cardinalli IA,Pereira JA,etal.Metastatic lymph node ratio as an independent prognostic variable in colorectal cancer:study of 113 patients〔J〕.Tech Coloproctol,2009;13(2):113-21.
4 Merkel S,Wein A,Günther K,etal.High-risk groups of patients with Stage Ⅱ colon carcinoma〔J〕.Cancer,2001;92(6):1435-43.
5 Kim SA,Lee JH,Park SY,etal.Depressed-type of early colon cancer with extensive lymph node metastasis〔J〕.Yonsei Med J,2007;48(1):135-8.
6 梁建忠,魏宜胜,赵楚雄,等.Ⅲ期结直肠癌淋巴结转移率的预后作用〔J〕.南方医科大学学报,2012;32(11):1663-6.
7 Park YH,Lee JI,Park JK,etal.Clinical Significance of Lymph Node Ratio in Stage Ⅲ Colorectal Cancer〔J〕.J Korean Soc Coloproctol,2011;27(5):260-5.
8 Derwinger K,Kodeda K,Bexe-Lindskog E,etal.Tumour differentiation grade is associated with TNM staging and the risk of node metastasis in colorectal cancer〔J〕.Acta Oncol,2010;49(1):57-62.
〔2016-03-15修回〕
(编辑 袁左鸣/滕欣航)
吴廷红(1974-),男,副主任医师,主要从事胃肠肝胆外科研究。
R73
A
1005-9202(2017)02-0395-03;
10.3969/j.issn.1005-9202.2017.02.060

