全肺切除术后两种胸腔引流方式的比较研究
高玉军 李道堂
全肺切除术后两种胸腔引流方式的比较研究
高玉军 李道堂
目的 比较开放胸腔引流方式和常规胸腔引流管夹闭方式在全肺切除术后患者中应用的比较、评估,观察开放胸腔引流方式是否和常规胸腔引流管夹闭方式一样作为全肺切除术后安全有效的选择。方法 回顾性分析2008年10月至2014年5月我院110例行全肺切除术后患者的临床资料,按照胸腔引流方式分为胸腔引流管开放引流组(开放组)和常规胸腔引流管夹闭,间断开放引流组(常规组)。其中开放组57例,男48例、女9例,平均年龄(56.84±4.92)岁;常规组54例,男50例、女 4例, 平均年龄(53.5±4.56)岁。比较两组患者安全性。结果 开放组术后病理结果显示, 鳞癌39例,腺癌18例;常规组术后病理结果显示鳞癌40例,腺癌14例。开放组和常规组术后引流方式相关的并发症(8例vs13例),χ2=0.459P>0.05。开放组和常规组患者术后胸腔引流管留置时间[ (8.28±2.10) dvs. (6.75±2.10) d]、住院时间[(11.350±2.78) dvs.(9.33±2.46)d ],差异均无统计学意义 (P>0.05)。结论 全肺切除术后胸腔引流管开放引流和常规夹闭,间断开放引流均是有效的方法,可以根据患者手术具体情况选择合适的引流方式。
引流;胸腔引流管;全肺切除;肺癌
全肺切除术后需要常规放置胸腔引流管进行引流和调节胸腔负压。常规方法是术后在腋中线第6或7肋间置入28F硅胶引流管并固定,拔麻醉管前张肺夹闭胸腔引流管,术后每天依据气管纵隔位置间断缓慢放胸液,以保持纵隔组织器官居中。目前有少部分医院选择术后胸腔引流管持续开放引流,观察气管纵隔位置,24小时引流液少于300mL后拔出引流管。此方法管理简单,效果较好,但是这种新引流方式较常规引流方式是否具相同的效果,尚缺乏循证医学证据。本研究收集 2008 年 10 月至 2014 年 5 月行全肺切除术后胸腔引流管开放引流与常规胸腔引流管夹闭,间断引流两种处理方式的患者110例,比较两种方式的疗效和并发症发生率差异,以观察全肺切除术后胸腔引流管开放引流方式是否可以在临床工作值得推广应用。
资料与方法
一、临床资料
收集本院胸外科行全肺叶切除患者共 110例的临床资料,所有患者在入院后经过胸部 X 线片、胸部CT 、颅脑CT、上腹CT、骨扫描、 纤维支气管镜、活检病理等检查证实非小细胞肺癌病变,未有远处转移;所有患者既往病史及术前相关检查如血糖、血压、心电图、心脏超声、肺功能、肝肾功能、血气分析等结果显示无手术禁忌,可以耐受手术。按照术后胸腔引流方式的不同分为开放组57例,男48例、女9例,平均年龄(56.84±4.92)岁;常规组54例,男50例、女 4例, 平均年龄(53.5±4.56)岁。术后病理结果显示开放组鳞癌39例,腺癌18例;常规组术后病理结果显示鳞癌40例,腺癌14例。按国际抗癌联盟(UICC)2009 年 TNM分期,Ⅰ期(Ⅰa+Ⅰb) 6 例 ,Ⅱ 期( Ⅱa+Ⅱb) 30例 ,Ⅲ期(Ⅲa+ Ⅲb) 75例 ,Ⅲ期中气管残端阳性5例。
二、方法
1 术后胸腔引流方法:① 开放组:术后经腋中线第7肋间放置单根28F胸腔闭式引流硅胶管,术后持续开放引流;② 常规组:术后经腋中线第7肋间放置单根28F胸腔闭式引流硅胶管, 术后夹闭引流管,依据气管的位置开放引流,每次必须缓慢开放引流100-200mL。
2 胸腔引流管的拔除指征: ① 术后根据患者胸腔引流液24小时低于300mL,气管、纵隔位置居中或略患侧偏移,复查胸部 X 线片提示胸腔积液平面低于气管残端水平。② 引流管均于患者深吸气末迅速拔除,并用凡士林纱布覆盖引流口,多层纱布加压覆盖,以防空气进人胸腔。
3 观察指标:比较两组的术后发生气管纵隔移位、心律失常、肺功能衰竭并发症,住院时间、胸腔引流管留置时间情况等。
三、统计学分析
结 果
两组患者在年龄、性别、组织类型及肿瘤分期分布差异无统计学意义,P>0.05,(见表1)。两组患者术后并发气管纵隔移位、心肺功能衰竭等情况差异无统计学意义,(见表2);两组患者术后住院时间和胸腔引流管留置时间差异无统计学意义,P<0.05,(见表3)。
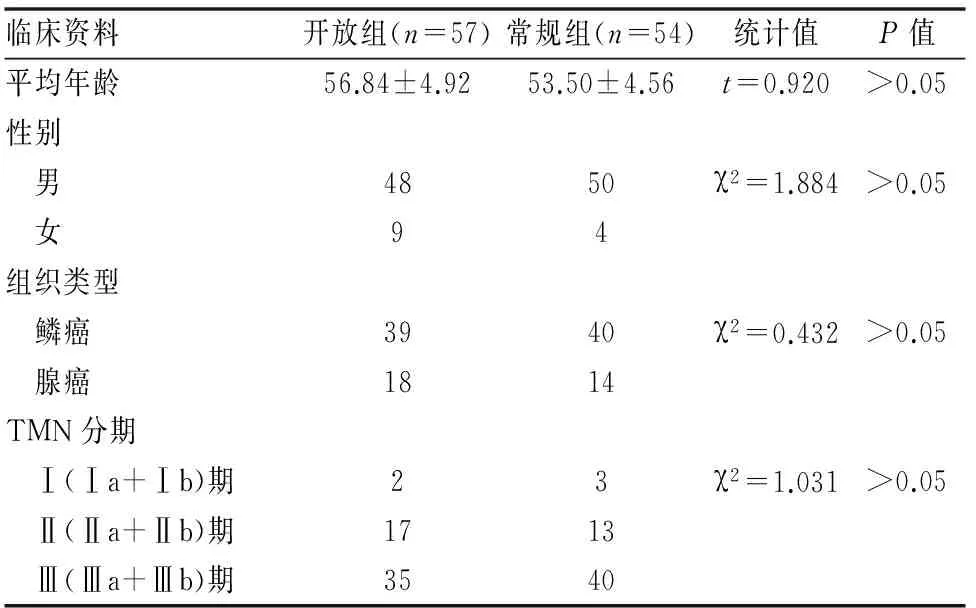
表1 两组患者临床资料及术后组织类型比较 (n)
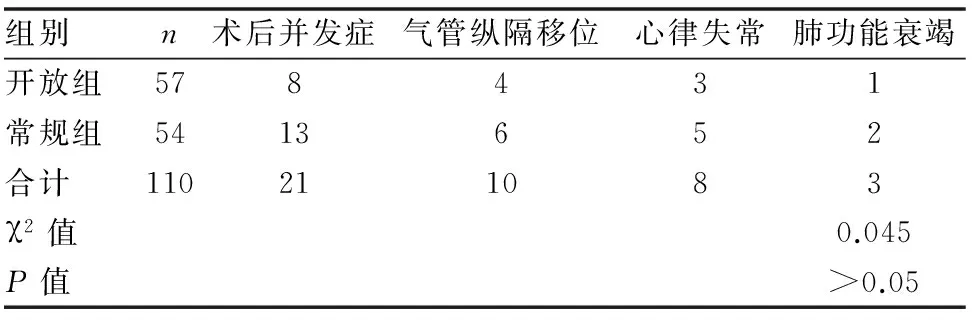
表2 两组患者术后并发症发生情况的比较

表3 两组患者术后住院时间及胸腔引流管留置时间比较±s)
讨 论
全肺切除术是中晚期肺癌的标准手术方式,但是术后并发症发生率比较高,达 11%-49%[1]。其中因全肺术后胸腔内压力平衡被破坏致气管纵隔移位是常见的并发症之一,轻度的气管纵隔移位无需处理,中重度移位容易导致心脏、大血管扭曲,导致急性心肺功能衰竭[2],临床表现胸闷气短,心慌等。胸腔手术后要常规放置胸腔引流管,通过此管调节残腔的压力维持胸腔负压平衡是预防气管纵隔移位的主要措施[3]。
人体胸膜腔是由脏壁两层胸膜转折移行形成的一个密闭潜在腔隙,左右各一,互不相通,腔内会始终保持一定的负压, 胸膜腔内负压的大小会在呼吸过程中有所变化, 吸气时,该负压约为-8 cmH2O; 呼气时约为-4 cmH2O。全肺叶切除术后遗留残腔,胸腔负压平衡消失,需要置入胸腔闭式引流管调节胸腔压力,重建胸腔负压平衡,使纵隔居于合理位置。慢慢通过建侧肺代偿性膨胀、纵隔向术侧偏移、肋间隙变窄、膈肌升高等结构的变化以缩小术后的残腔。常规胸腔闭式引流方法是术后夹闭引流管,胸腔渗液积存于胸腔内,维持压力,预防健侧肺代偿复张后负压升高推纵隔向术侧过度移位。术后第1天根据气管纵隔的位置决定是否开放胸管排液或排气 ,如果发现气管纵隔移向健侧,应开放胸腔引流管,缓慢放出适量液体或气体,每次放液量不宜超过 100-200mL,过快过多的排放易起纵隔突然移位导致心脏骤停;术后3天,应毎2-4小时观察气管位置,如果发现偏移及时处理。
开放引流方法是全肺术后胸腔闭式引流和肺叶切除一样,完全开放,不夹闭胸管。利用胸腔闭式引流负压吸引的原理把术侧胸腔内的积气、积液部分引出,水封瓶水柱阻止空气进入胸腔,再造胸残腔负压,残腔负压随着胸腔负压变化而变化,逐渐两侧压力保持平衡,气管纵隔居中或略术侧偏移。通过慢慢肋间隙变窄、膈肌升高等结构的变化以缩小术后的残腔,纵隔固定。
两种引流方式各有优缺点。开放引流管理方便,每日只需观察引流液和气管位置;容易观察引流液的颜色,引流量,可以及时发现大出血;可以把胸腔积液及时引出,减少气管残端被浸泡的几率,降低残端瘘的发生率。但是本研究未发现两组患者发生气管残端瘘,可能与气管吻合技术的进步或观察病例数少有关。缺点是充分引流后导致残腔压力下降明显,容易使纵隔向术侧明显移位;带管时间相对较长,其中有病人带管超过2周。在本研究观察组只发现1例患者气管术侧偏移明显,出现胸闷、气短表现,夹闭引流管后症状慢慢缓解,未发现有明显纵隔摆动移位患者。常规夹管方法可以维持术侧较好压力,但是需要每日多次观察气管位置,多次开放引流管放胸液,过多过快放液会造成胸腔压力较大变化,容易致纵隔严重移位引发心跳呼吸骤停。本组虽然带管时间较短,但较多患者拔管后需要多次胸腔穿刺抽液减压,容易引起胸腔感染。
我国胸外科医生与其他国家的胸外科医生一样,在完成肺叶切除手术后对胸腔闭式引流管的管理决策没有统一标准。不同医院,不同组胸外科医生对胸管管理差别较大,临床经验是主要的决定因素,缺乏循证医学证据[ 4]。为了验证全肺切除后胸腔闭式引流管开放方式是否可以替代常规的引流,本研究回顾性分析我院110例全肺切除病例,按照胸腔引流方式分为胸腔引流管开放引流组(开放组)和常规胸腔引流管夹闭,间断开放引流组(常规组)。比较发现两组患者在年龄、性别、组织类型及肿瘤分期分布差异无统计学意义(P>0.05);两组患者术后并发气管纵隔移位致呼吸困难、心慌不适的差异无统计学意义(P<0.05);术后住院时间和胸腔引流管留置时间也无明显差异。两组部分病例术后并发房颤,肺炎致呼吸功能衰竭,失血低血压休克二次开胸止血等,与患者的手术切除的范围(如部分心包切除、上腔静脉置换等)及伴随疾病(如高血压、糖尿病等)有关,与胸腔引流方式无关。
综上所述,全肺术后胸腔闭式引流管开放引流是一种有效的引流方式,可以在临床上进一步应用。是否能取代常规方法,需要进一步扩大病例数及长时间的随访观察。
[1] Klemperer J, Ginsberg RJ. Morbidity and mortality after pneumonectomy[J]. Chest Surg Clin N Am, 1999, 9(3): 515-525.
[2] 陈鸿义、王俊.开胸术与早期肺通气功能变化[J].中华胸心外科学杂志,1993,9(1):61-63.
[3] 黄孝迈,秦文灏,孙玉鹗,主编.现代胸外科学[M].北京: 人民军医出版社, 1997:209-210.
[4] Kim SS, Khalpey Z, Daugherty SL,et al. Factors in the Selection and Management of Chest Tubes After Pulmonary Lobectomy: Results of a National Survey of Thoracic Surgeons[J]. Ann Thorac Surg, 2016,101(3):1082-1088.
Comparison of two kinds of chest drainage after pneumonectomy
GAOYu-jun,LIDao-tang
DepartmentofChestSurgery,theAffiliatedHospitalofShandongMedialScienceAcademy,Ji'nan,Shandong250031,China
Objective To compare the effect of open chest drainage way and conventional chest drainage tube occlusion way after pneumonectomy. Methods The clinical data of 110 patients who underwent pneumonectomy from October 2008 to May 2014 were retrospectively analyzed. According to the way of chest drainage, they were divided into the open chest drainage tube drainage group and the conventional chest drainage tube group. There were 57 patients including 48 males and 9 females with mean age of 56.84±4.92 years in the open group. There were 54 patients including 50 males and 4 females with mean age of 53.5±4.56 years in the normal group. Their safety was compared. Results The postoperative pathological results showed that the open group had 39 cases of squamous carcinoma and 18 cases of adenocarcinoma, and the routine group had 40 cases of squamous cell carcinomas and 14 cases of adenocarcinoma. There was no significant difference in the incidence of complications between the two groups (8vs13) (χ2=0.459,P>0.05). The postoperative chest drainage tube indwelling time [(8.28 ± 2.10)dvs(6.75 ± 2.10) d] and the duration of hospital stay [(11.350±2.78)vs(9.33±2.46) d] showed no significant difference between the two groups (P>0.05). Conclusion Both the open chest drainage and the conventional intermittent open drainage are effective methods, and the patients after pneumonectomy can choose the right way of drainage according to the specific situation.
drainage; chest drainage tube; pneumonectomy; lung cancer
10.3969/j.issn.1009-6663.2017.02.010
250031 山东 济南,山东省医学科学院附属医院胸外科
2016-05-22]

