小儿“非高危型”急性淋巴细胞白血病降低强度的规范化治疗
高文瑾,王 华,白 洁,秦 爽,刘安生
(西安市儿童医院,陕西 西安 710003)
小儿“非高危型”急性淋巴细胞白血病降低强度的规范化治疗
高文瑾,王 华,白 洁,秦 爽,刘安生
(西安市儿童医院,陕西 西安 710003)
目的 了解“非高危型”急性淋巴细胞性白血病(ALL)患儿降低治疗强度的可行性。方法 选取2007年1月至2012年2月期间应用改良Dutch ALL Ⅵ方案治疗35例“非高危型”ALL患儿为治疗组,选取同期应用改良IC-2002-ALL方案治疗的“标危组”ALL患儿112例为对照组,比较两组患儿的诱导缓解率、3年无事件生存率、感染病死率、复发率指标和病人的住院治疗费用。结果 35例治疗组患儿诱导缓解率100%;3年无事件生存率85.71%;感染病死率2.86%;复发率11.43%;无失访病例;总治疗失败率14.29%;每位患儿平均住院次数8.60±2.40次;平均每次住院费用4 486.78±2 358.42元。112例对照组患儿诱导缓解率100%,3年无事件生存率60.71%;感染病死率7.14%;复发率7.14%;失访率25.00%;总治疗失败率39.29%;每位患儿平均住院次数9.80±3.90次;平均每次住院费用6 137.93±3 597.23元。两组患儿复发率差异无统计学差异(χ2=0.65,P>0.05);3年无事件生存率,感染病死率和总治疗失败率差异均有统计学意义(χ2值分别为7.50、4.22、5.78,均P<0.05);两组患儿平均每次治疗费用差异无统计学意义(t=1.83,P>0.05);平均住院次数差异有统计学意义(t=2.09,P<0.05)。结论 改良Dutch ALL Ⅵ方案治疗"非高危型"急性淋巴细胞白血病初步结果安全可行,疗效满意,费用低廉。
非高危型;急性淋巴细胞白血病;儿童;低强度;治疗
近年来,随着小儿急性淋巴细胞白血病(acute lym ̄phocytic leukemia,ALL)诊治水平的提高,原来认为不治之症的小儿ALL已成为疗效最好、治愈率最高的小儿恶性肿瘤性疾病之一[1]。但高缓解率,伴随着高治疗强度、治疗相关并发症多等不良事件[2]。而在我国西部经济欠发达地区高强度治疗同时带来了治疗费用巨大、治疗相关死亡率高和患儿治疗率较低的现状。西安市儿童医院应用改良Dutch ALL Ⅵ方案治疗“非高危型”患儿,取得了令人满意的疗效,现汇报如下。
1资料与方法
1.1一般资料
2007年1月至2012年2月西安市儿童医院血液肿瘤科共收治急性淋巴细胞白血病患儿304例,选取其中应用改良Dutch ALL Ⅵ方案治疗35例“非高危型”ALL患儿为治疗组,应用改良IC-2002-ALL方案治疗的“标危组”ALL患儿112例为对照组。35例治疗组患儿中,男20例,女15例,男:女=1.33:1,平均年龄(4.66±2.58)岁(年龄范围1岁8个月至10岁)。112例治疗组患儿中,男68例,女44例,男:女=1.54:1,平均年龄(5.16±3.15)岁(年龄范围1岁1个月至10岁)。两组患儿的一般资料差异无统计学意义(P>0.05),具有可比性。
1.2入组标准及化疗方案
“非高危型”ALL的入组标准:①年龄:1~15岁;②初诊时外周血WBC<50×109/L;③非T细胞型ALL。化疗方案分为3个阶段,①诱导化疗阶段:地塞米松片(Dex)6mg/m2,第1~28天口服,之后1周减停;长春新碱(VCR)1.5mg/m2,静脉推注,1次/周,共6次;左旋门冬酰胺酶(L-ASP)6 000IU/m2,静脉滴注,1次/隔日,共6次;②髓外白血病预防阶段:甲氨喋呤(HD-MTX)2 000mg/m2,24小时持续静脉滴注,1次/2周,共3次;③强化诱导阶段:地塞米松(Dex) 6mg/m2,第1~21天口服,之后1周减停;长春新碱(VCR)1.5mg/m2,静脉推注,1次/周,共4次;左旋门冬酰胺酶(L-ASP)6 000U/m2,1次/隔日静脉滴注,共4次;柔红霉素(DNR)25mg/m2,静脉滴注,1次/周,共2次。之后进入维持治疗,总疗程2年。“标危型”ALL分组标准及治疗方案按照文献执行[3]。
1.3观察指标
采用回顾性分析方法分析比较两组患儿的诱导缓解率、3年无事件生存率、感染病死率、复发率指标和病人的住院治疗费用。
1.4统计学方法
采用SPSS 17.0软件进行数据统计分析。计数资料用率描述,采用χ2检验进行分析。计量数据采用均数±标准差描述,采用t检验进行分析。定义P<0.05为差异具有统计学意义。
2结果
2.1两种治疗方案的疗效比较
治疗组35例患儿诱导治疗缓解率100%,1例在治疗24月时因感染死亡,感染病死率2.86%,4例分别与治疗6个月、8个月、24个月和36个月(已停药1年)复发,复发率11.43%,本组患儿3年无事件生存率为85.71%。对照组112例患儿诱导治疗缓解率100%。8例患儿分别在治疗1月至12月期间因感染死亡,感染病死率7.14%,28例分别在治疗1月至12月期间因为经济原因终止治疗而失访,占25%。8例正在治疗中复发,复发率7.14%,总失访治疗失败率39.29%,3年无事件生存率为60.71%,去除因经济原因而失访的患儿,3年无事件生存率为87.25%。两组患儿复发率差异无统计学差异(χ2=0.65,P>0.05);3年无事件生存率,感染病死率和总治疗失败率差异均有统计学意义(χ2值分别为7.50、4.22、5.78,均P<0.05),见表1。
2.2两种治疗方案的经济指标比较
治疗组每位患儿平均住院次数8.60±2.40次,平均每次住院费用4 486.78±2 358.42元。每位患儿平均治疗总费用约7±2.20万元左右。本组患儿中没有因为经济原因而中止治疗情况出现。对照组每位患儿平均住院次数9.80±3.90次,平均每次住院费用6 137.93±3 597.23元。每位患儿平均治疗总费用约12±6.95万元左右。两组患儿平均每次治疗费用差异无统计学意义(t=1.83,P>0.05);平均住院次数差异有统计学意义(t=2.09,P<0.05),见表2。
表1 两种治疗方案的疗效比较[n(%)]
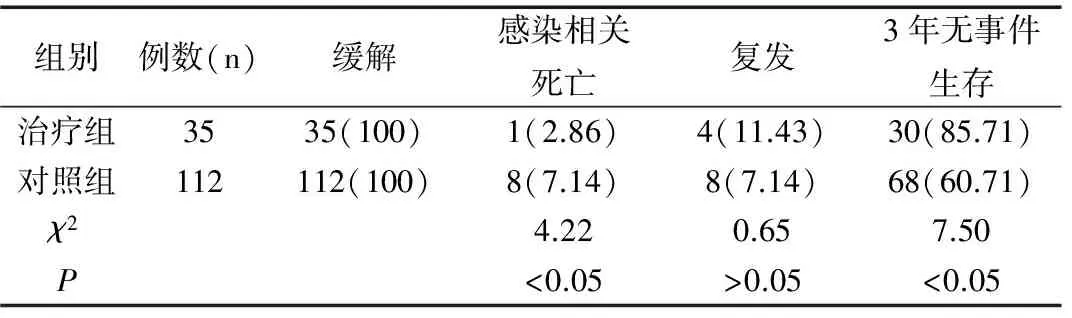
Table 1 Comparison of curative effect between two kinds of treatments[n(%)]
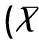
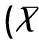
Table 2 Comparison of economic indicators between two kinds of treatments ±S)
3讨论
3.1儿童急性淋巴细胞性白血病的诊疗现状
随着ALL的基础研究和临床治疗水平的不断进步和提高,我国小儿ALL的治疗水平取得了明显的进步,目前已成为生存率达80%以上的可治愈肿瘤[3]。但是在西部经济欠发达地区的小儿ALL的治疗呈现出:治疗强度较大、治疗费用巨大、患儿治疗率较低、治疗失访率高和治疗相关死亡率较高等特点。本研究中的对照组就有25.00%的患儿因为家庭经济的原因失访。因此我们希望在不影响小儿ALL总体治疗效果的前提下,适当地降低小儿ALL的治疗强度,减少治疗费用,提高患儿的治疗率,从而可以提高经济欠发达地区小儿ALL的总体生存率。
在欧美国家,医疗保险和社会救助体系更完善,小儿ALL的过度治疗带来的远期不良反应也已引起了较为广泛的重视[4-5],在荷兰、美国等都进行了小儿ALL降低化疗强度(reduced chemotherapy intensity,RCI)治疗方案的临床试验[6],如Dutch ALL Ⅵ方案(非高危、非T-ALL)获得81%的10年无事件生存率,美国儿童肿瘤组(Pediatric Oncology Group)非高危ALL的5年无事件生存率达到85%。我国特别是西部经济欠发达地区绝大部份患者的家庭很难负担得起目前我国“通用方案”[2]所需费用较昂贵,使得不少本可以治愈的ALL患儿失去了治疗的机会。
3.2改良Dutch ALL Ⅵ方案的疗效肯定
本研究应用改良Dutch ALL Ⅵ方案治疗“非高危型”ALL与“通用方案”治疗标危型ALL相比3年无事件生存率、总失访治疗失败率以及平均住院次数均有统计学差异。分析其原因:①“通用方案”在治疗标危型ALL时相对而言仍存在治疗强度较大,治疗相关病死率偏高;②“通用方案”治疗费用高,虽然现在有国家的新农合及医保政策可以给这些家庭提供极大的帮助,但是对于我们西部经济相对落后的地区仍是许多家庭无法承受的巨大负担;③一些家长对于急性白血病的治疗预后认识不足,对远期疗效悲观,故出现高达25.00%失访病例。
当然不能为了减少治疗费用,降低医疗成本而一味地降低治疗强度。本方案中对诱导缓解治疗、巩固治疗、髓外预防、加强治疗和维持治疗等目前大家公认的ALL各阶段治疗均已兼顾,所以疗效尚满意。但因本组患儿例数偏少,观察时间尚短仍需进一步观察研究。
本组治疗结果初步证明本方案疗效满意,费用低廉,安全可行。是一个对经济欠发达地区的“非高危型”ALL患儿提供一个切实可行的治疗方案,可以拯救许多本可以救治ALL患儿的生命。
[1]吴梓梁.儿童急性白血病化疗策略调整的思考[C].//2011年全国小儿血液与肿瘤学术会议论文集,2011:8-12.
[2]Villasís Keever M A, Arias Gómez J, Escamilla Núez A,etal. Meta-analysis of prognostic factors related to mortality in children with acute lymphoblasticleukemia[J]. Bol Med Hosp Infant Mex,2012,69(3):175-189.
[3]方建培,罗学群,屠立明,等.GZ-2002急性淋巴细胞白血病化疗方案治疗非高危儿童急性淋巴细胞白血病多中心协作临床研究[J].中国小儿血液与肿瘤杂志,2011,16(2):60-65,51.
[4]黄婕,方拥军,陆勤,等.全国04方案治疗儿童急性淋巴细胞白血病回顾性研究[J].南京医科大学学报(自然科学版),2011,31(12):1868-1870.
[6]Domenech C, Suciu S, De Moerloose B,etal. Dexamethasone 6mg·(m2)-1·day-1and prednisolone 6mg·(m2)-1·day-1were equally effective as induction therapy for childhood acute lymphoblastic leukemia in the EORTC CLG 58951 randomized trial[J]. Haematologica,2014,99(7):1220-1227.
[专业责任编辑: 帖利军]
Treatment with reduced intensity for non-high risk acute lymphoblastic leukemia of children
GAO Wen-jin, WANG Hua, BAI Jie, QIN Shuang, LIU An-sheng
(Xi’an Children’s Hospital, Shaanxi Xi’an 710003, China)
Objective To understand the feasibility of reducing intensity of treatment for “non-high risk” acute lymphoblastic leukemia (ALL) of children. Methods Altogether 35 “non-high risk” ALL children treated with modified Dutch ALL Ⅵ Protocol from January 2007 to February 2012 were selected in treatment group and 112 “standard risk” ALL children treated with improved protocol of IC-2002-ALLin the same period were selected in control group. Induced remission rate, three year event-free survival rate, mortality rate of infection, recurrence rate and patient’s hospitalization expenses were compared between two groups. Results For 35 cases in the treatment group, induced remission rate was 100%, 3 year event-free survival rate was 85.71%, infection mortality rate was 2.86%, and recurrence rate was 11.43%. None patient was lost in follow-up, and overall treatment failure rate was 14.29%. Average hospitalization time of each child was 8.60±2.40 times. Average cost of hospitalization was 4 486.78±2 358.42 Yuan RMB. For 112 cases in the control group, induced remission rate was 100%, 3 year event-free survival rate was 60.71%, infection mortality rate was 7.14%, recurrence rate was 7.14%, missed follow-up rate was 25.00%, and total treatment failure rate was 39.29%. Average hospitalization time of each child was 9.80±3.90 times; and average cost for hospitalization was 6 137.93±3 597.23 Yuan RMB. Difference in recurrence rate between two groups had no statistical significance (χ2=0.65,P>0.05), but 3 year event-free survival rate, infection mortality rate and total treatment failure rate of two groups were significantly different (χ2value was 7.50, 4.22 and 5.78, respectively, allP<0.05). Average cost for hospitalization of two groups had no significant difference (t=1.83,P>0.05), while difference in average hospitalization time between two groups had statistical significance(t=2.09,P<0.05).Conclusion Modified Dutch ALLⅥ Protocol for “non high-risk” ALL is safe and feasible. Curative effect is satisfactory and cost is low.
non-high risk type; acute lymphoblastic leukemia (ALL); children; reduced intensity; treatment
2016-6-24
高文瑾(1978-),女,主治医师,硕士研究生,主要从事小儿血液及肿瘤性疾病的诊疗工作。
王 华,主任医师。
10.3969/j.issn.1673-5293.2016.12.023
R725.5
A
1673-5293(2016)12-1498-03

