中老年2型糖尿病、慢性肾功能不全患者骨质疏松性骨折风险分析
何琪,张晶晶,李琍琴,李骏,盛霞,王倩,朱艳,秦淑兰
(南昌大学第三附属医院,南昌330008)
中老年2型糖尿病、慢性肾功能不全患者骨质疏松性骨折风险分析
何琪,张晶晶,李琍琴,李骏,盛霞,王倩,朱艳,秦淑兰
(南昌大学第三附属医院,南昌330008)
目的 应用FRAX软件预测40~90岁糖尿病、慢性肾功能不全患者10年内骨质疏松性骨折及髋部骨折风险。方法 选择2型糖尿病患者184例为糖尿病组,慢性肾功能不全尿毒症期患者140例为肾功能不全组, 按性别、年龄配对,招募相同地域的社区居民276例为对照组。收集一般临床资料及骨折危险因素(体质量指数、糖尿病史、高血压病史、肌酐、尿素氮、吸烟史、饮酒史、既往脆性骨折史、父母髋骨骨折史、是否服用影响骨代谢药物、是否患有影响骨代谢的疾病等),采用FRAX中国模式分别预测3组受试者10年内骨质疏松性骨折及髋部骨折概率。结果 3组骨质疏松性骨折及髋部骨折概率差异均无统计学意义。多元回归分析提示:在对照组,年龄与骨质疏松性骨折概率呈正相关(P<0.01),与髋部骨折概率呈正相关(R分别为 2.009、1.355,P均<0.01);体质量指数与骨质疏松性骨折概率、髋部骨折概率呈负相关(R分别为-1.133、-1.522,P<0.05或<0.01),女性相较于男性的骨质疏松性骨折风险(R=24.173P<0.01)、髋部骨折风险(R=10.348P<0.01)均更高。在肾功能不全组,年龄与患者骨质疏松性骨折概率、髋部骨折概率呈正相关(R分别为 1.367、1.048,P均<0.01);体质量指数与患者骨质疏松性骨折概率、髋部骨折概率呈负相关(R分别为-1.659、-1.692,P均<0.01),女性相较于男性的骨质疏松性骨折(R=27.451,P<0.01)、髋部骨折概率(R=13.813,P<0.01)风险均更高。在糖尿病组,年龄与骨质疏松性骨折概率、髋部骨折概率呈正相关(R分别为1.330、0.955,P均<0.01);女性相较于男性的骨质疏松性骨折风险(R=22.711,P<0.01)、髋部骨折风险(R=13.813,P<0.05)均更高。体质量指数与骨质疏松性骨折及髋骨骨折无明显相关性(P均﹥0.05)。结论 与正常健康人相比,糖尿病、慢性肾功能不全患者10年内骨质疏松性骨折及髋部骨折概率并未增加,患者年龄与骨折风险呈正相关,且女性发生骨折风险较男性偏高。肾功能不全患者体质量指数与骨折风险呈负相关。
糖尿病;肾功能衰竭;骨质疏松性骨折;髋骨骨折;骨折风险评价工具
骨质疏松症是骨强度下降导致骨折危险性升高的一种退化性骨骼疾病,随着年龄增长,骨密度降低,骨折风险增加,导致相关致残、致死率增加[1]。骨折风险评价工具(FRAX)是WHO合作中心开发的一种用于评价人群发生骨质疏松性骨折风险的计算机评价软件,发布于2008年。它利用中老年男性或女性的一些常见危险因素来计算骨折的风险,如果骨质疏松性骨折概率>20%或髋部骨折概率>3%,则可确定其为骨质疏松高危人群[2]。目前,国内已有不少医疗机构使用该评价工具筛选骨质疏松高危人群[2]。许多研究指出,合并有2型糖尿病或慢性肾衰竭等慢性疾病的中老年患者,可使骨质疏松风险加倍化[3]。研究表明,骨质疏松是进行性且不可逆转的过程,机体一旦出现骨质疏松或骨折,由于骨微结构破坏,完全恢复骨强度的可能性极低[4]。因此,为预防早期骨质疏松性骨折的发生,明确合并有慢性病的中老年人进行性骨质疏松症发生的高风险因素非常必要。本研究通过使用FRAX评价软件对南昌市年龄为40~90岁的276例健康对照、140例肾功能不全患者及184例2型糖尿病患者10年内发生骨质疏松性骨折和髋部骨折的概率进行了分析。现报告如下。
1 资料与方法
1.1 临床资料 收集2015年6月~2016年5月在南昌大学第三附属医院确诊为2型糖尿病患者184例作为糖尿病组,均符合2013年制定的中国2型糖尿病防治指南。男102例、女82例,年龄(62.88±10.24岁);慢性肾功能不全(尿毒症期)140例为肾功能不全组,均符合2012年制定的K/DOQI指南,男83例、女57例,年龄(63.7±12.9)岁。同时采用随机抽样方法从同一地区抽取年龄、性别相当的正常健康人群276例作为对照组(病史、体格检查、各项化验检查无异常),男112例、女154例,年龄(62.01±10.01)岁。
1.2 研究方法 采集信息:包括姓名、性别、年龄、家庭住址、电话、身高、体质量、体质量指数、糖尿病史、高血压病史、血肌酐、血尿素氮、吸烟史、饮酒史、既往脆性骨折史、父母髋骨骨折史、是否服用影响骨代谢药物、是否患有影响骨代谢的疾病等。3组受试者FRAX指数计算:登陆http://www.shef.ac.uk/FRAX网站,使用FRAX系统中国模式,根据危险因子数目,计算出假设的不同特性人群10年内髋部骨折≥3%和骨质疏松性骨折≥20%的可能性。
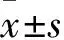
2 结果
2.1 3组骨折影响因素及骨质疏松性骨折、髋部骨折概率比较 肾功能不全组的血肌酐、血尿素氮较对照组、糖尿病组升高(P均<0.01)。糖尿病组的体质量指数较对照组、肾功能不全组升高(P<0.01)。3组骨质疏松性骨折、髋部骨折概率比较,P均﹥0.05。 见表1。

表1 3组骨折影响因素比较
2.2 骨质疏松性骨折危险因素多元回归分析 为了解各危险因素对骨质疏松性骨折发生影响的独立作用,进行多因素回归分析。将性别、年龄、体质量指数、血肌酐、血尿素氮、血谷丙转氨酶、血总胆红素等纳入回归方程,分别得出正常健康人、糖尿病、肾功能不全患者中各项危险因素与其骨质疏松性骨折概率相关性。①年龄、性别、体质量指数进入正常健康人骨质疏松性骨折影响因素的回归方程,可解释骨质疏松性骨折47.7%的变异。年龄与正常健康人骨质疏松性骨折概率呈正相关(R=2.009,P<0.01),体质量指数与正常健康人骨质疏松性骨折概率呈负相关(R=-1.133,P=0.024),女性相较于男性的骨质疏松性骨折风险更高(R=24.173,P<0.01)。②年龄、性别、体质量指数进入肾功能不全患者骨质疏松性骨折影响因素的回归方程,可解释骨质疏松性骨折57.2%的变异。年龄与肾功能不全患者骨质疏松性骨折概率呈正相关(R= 1.367,P<0.01),体质量指数与肾功能不全患者骨质疏松性骨折概率呈负相关(R= -1.659P<0.01),女性相较于男性的骨质疏松性骨折风险更高(R=27.451,P<0.01)。③ 年龄、性别进入2型糖尿病患者骨质疏松性骨折影响因素的回归方程,可解释骨质疏松性骨折51.7%的变异。年龄与糖尿病患者骨质疏松性骨折概率呈正相关(R=1.330,P<0.01),女性相较于男性的骨质疏松性骨折风险更高(R=22.711,P<0.01)。
2.3 髋部骨折危险因素多元回归分析 为了解各危险因素对髋部骨折发生影响的独立作用,进行多因素回归分析。将性别、年龄、体质量指数、血肌酐、血尿素氮、血谷丙转氨酶、总胆红素等纳入回归方程,分别得出正常健康人、糖尿病患者、肾功能不全患者中各项危险因素与其髋骨骨折概率相关性。①年龄、性别、体质量指数进入正常健康人髋部骨折影响因素的回归方程,可解释髋部骨折39.9%的变异。年龄与正常健康人髋部骨折概率呈正相关(R=1.355,P<0.01),体质量指数与正常健康人髋部骨折呈负相关(R=-1.522,P<0.01),女性相较于男性的髋部骨折风险更高(R=10.348,P<0.01)。② 年龄、性别、体质量指数进入肾功能不全患者髋部骨折影响因素的回归方程,可解释髋部骨折54.5%的变异。年龄与肾功能不全患者髋部骨折呈正相关(R=1.048,P<0.01),体质量指数与正常健康人髋部骨折呈负相关(R=-1.692,P<0.01),女性相较于男性的髋部骨折风险更高(R=13.813,P<0.01)。③年龄、性别进入2型糖尿病患者髋部骨折影响因素的回归方程,可解释髋部骨折54.5%的变异。年龄与2型糖尿病患者髋部骨折概率呈正相关(R=0.955,P<0.01),女性相较于男性的髋部骨折风险更高(R=13.813,P<0.05)。
3 讨论
目前骨密度已经公认被用来诊断和评估骨折危险,但是,其只能反映某一部位骨强度,且对骨折危险敏感性不高、准确性不足[5],且存在经济压力及放射辐照的威胁。众多研究指出,大多数骨质疏松性骨折发生在低骨密度水平,低骨密度人群如果早期干预治疗可以减少骨折的发生[6]。FRAX作为WHO合作开发的骨质疏松性骨折风险评价软件,因其简单易行及实用性,作为骨质疏松高危人群的常规筛查办法,已经在国内外有较为广泛的应用[3]。随着我国人口老龄化,骨质疏松症、骨质疏松性骨折的发生风险不断升高,对患者的日常生活带来不便。中老年人是2型糖尿病、慢性肾脏病等慢性疾病的高发人群。研究表明,慢性疾病因其病理生理改变,可能会进一步加重中老年人骨质疏松风险[7]。因此,本研究采用FRAX方法对2型糖尿病及慢性肾功能不全人群骨折危险因素进行综合分析,得出10年内其发生骨质疏松性骨折及髋部骨折的概率。以便为此类人群骨质疏松性骨折的早期诊断与治疗提供一定的理论依据。
本研究发现,2型糖尿病患者、肾功能不全患者和正常健康人10年内发生骨质疏松性骨折概率(P=0.18)和髋部骨折概率(P=0.384)差别无统计学意义。其与国内外部分研究相符。并考虑与以下因素有关:①人体骨代谢受多种因素影响,低蛋白、高盐、低钙饮食习惯,吸烟、喝酒等不良生活习惯及户外运动缺乏使得中老年人本身就存在一定骨折风险[3]。②慢性病病程、相关并发症及治疗手段对全身骨代谢也有一定影响[8]。③本研究慢性病患者样本量较小,可能也会对结果有一定影响。
为探讨骨折风险的相关高危因素,我们对影响骨折的危险因素进行多元回归分析,结果发现,在正常健康人、肾功能不全及2型糖尿病患者中,年龄均与骨质疏松性骨折概率及髋骨骨折概率呈正相关,其与国内外研究[9,10]一致。考虑与以下因素有关:①男性55岁以后、女性绝经后性激素水平降低,蛋白质合成代谢减弱以及成骨细胞功能减退,骨质生成减少[9];②老年人活动量相对减少、体力减退、光照不足;③胃肠道功能减退、吸收减少,机体钙、磷及维生素D吸收、合成减少,骨生长代谢受限,导致骨骼生长发生改变[10]。
体质量指数也是影响骨质疏松的重要因素。本研究发现,它与正常健康人和肾功能不全患者骨质疏松性骨折及髋部骨折概率呈负相关。其原因可能与以下因素有关:男性及绝经后女性体内雌激素是由雄激素在脂肪组织中转化得来,因此,正常的体质量可以使机体拥有一定的脂肪组织,以产生更多的雌激素,减少骨质流失[11]。高体质量指数使骨骼组织所承受的机械负荷相应增加,从而减少了骨吸收和刺激骨形成有利于提高骨强度及骨矿化量,有利于延缓骨质疏松的发生[12]。一定的脂肪细胞释放的生物活性因子如:脂质运载蛋白-2、抵抗素、降脂素和瘦素可以直接或间接诱导成骨细胞成活、分化、增殖[12]。然而对于2型糖尿病患者,我们发现,体质量指数与骨质疏松性骨折概率及髋部骨折概率均无独立相关性。可能与以下原因有关:糖尿病患者多数合并有超体质量甚至肥胖;近年有研究发现,过度脂肪组织增加并不能预防骨折的发生[13];体质量固定的基础上, 体脂含量与骨量负相关, 体脂含量高的个体发生骨量减少、骨质疏松和骨折的概率增加[13]。
本研究还发现,在正常健康人、慢性肾功能不全患者及2型糖尿病患者中,女性相较于男性有更高的骨质疏松性骨折风险及髋部骨折风险。可能与以下原因有关:本研究纳入的女性研究者多数为围绝经期或以已绝经女性。大量流行病学研究证实,绝经是女性骨质疏松的独立危险因素,绝经年龄与骨密度呈正相关,绝经年限与骨密度呈负相关[14]。绝经后女性,由于卵巢功能衰退,雌激素水平下降,导致骨吸收作用减弱,同时破骨细胞作用增强,成骨细胞作用减弱,引发破骨与成骨之间平衡的破坏,造成骨量的丢失,骨量快速丢失使得骨质疏松发病率明显高于男性[15]。
总之,本研究结果提示,2型糖尿病、肾功能不全人群与健康人群相比,10年内骨质疏松性骨折及髋部骨折概率无明显差别,患者年龄与骨折风险呈正相关,且女性发生骨质疏松性骨折及髋部骨折风险较男性偏高。肾功能不全患者体质量指数与骨折风险呈负相关,糖尿病患者因其存在超体质量,体质量指数与骨折风险无明显相关性。
[1] Center JR, Bliuc D, Nguyen TV, et al. Risk of subsequent fracture after low-trauma fracture in men and women[J]. JAMA, 2007,297(4):387-394.
[2] Kanis JA, Hans D, Cooper C, et al. Interpretation and use of FRAX in clinical practice[J]. Osteoporos Int, 2011,22(9):2395-2411.
[3] Anaforoglu I, Nar-Demirer A, Bascil-Tutuncu N, et al. Prevalence of osteoporosis and factors affecting bone mineral density among postmenopausal Turkish women with type 2 diabetes[J]. J Diabetes Complications, 2009,3(1):12-17.
[4] Tao B, Liu JM, Li XY, et al. An assessment of the use of quantitative ultrasound and the Osteoporosis Self-Assessment Tool for Asians in determining the risk of nonvertebral fracture in postmenopausal Chinese women[J]. J Bone Miner Metab, 2008,26(1):60-65.
[5] Adams JE. Advances in bone imaging for osteoporosis[J]. Nat Rev Endocrinol, 2013,9(1):28-42.
[6] 中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊治指南(2011年)[J].中华骨质疏松和骨矿盐疾病杂志,2011,4(1):2-17.
[7] 缪琪蕾,莫丽亚,王敏红,等.老年2型糖尿病与骨质疏松的相关因素[J].中国老年学杂志,2014,34(17):4836-4837.
[8] 马思思,王娟秀,何文霜,等.中老年居民骨质疏松症影响因素分析[J].中国公共卫生,2016,32(5):650-653.
[9] 彭莉红,胡玉冰,严红.健康体检人群骨质疏松状况调查[J].中国骨质疏松杂志,2014,20(4):443-445.
[10] Li N, Ou P, Zhu H. Prevalence rate of osteoporosis in the mid-aged and elderly inselected parts of China[J]. Chin Med J (Engl), 2002,115(5):773-775.
[11] Edelstein SL, Barrett-Connor E. Relation between body size and bone mineral density in elderly men and women[J]. Am J Epidemiol, 1993,138(3):160-169.
[12] Lim WH, Wong G, Lim EM, et al. Circulating lipocalin 2 levels predict fracture-related hospitalizations in elderly women: a prospective cohort study[J]. J Bone Miner Res, 2015,30(11):2078-2085.
[13] Hsu Y, Venners S , Terwedow H, et al. Relation of body composition, fat mass, and serum lipids to osteoporotic fractures and bone mineral density in Chinese men and women[J]. Am J Clin Nutr, 2006,83(1):146-154.
[14] Sioka C, Fotopoulos A, Georgiou A, et al. Age at menarche, age at menopause and duration of fertility as risk factors for osteoporosis.[J]. Climacteric, 2010,13(1):63-71.
[15] 谢雁鸣,李建鹏,崔庆荣,等.基于多项Logit模型的绝经后骨质疏松症高危人群危险因素分析[J].世界科学技术-中医药现代化,2012,14(4):1835-1840.
江西省卫生计生委科技计划项目(20141658)。
秦淑兰(E-mail:1094821826@qq.com)
10.3969/j.issn.1002-266X.2016.45.028
R587.1
B
1002-266X(2016)45-0083-04
2016-07-09)

