孕妇产前抗A(B)IgG效价对高胆红素血症新生儿的影响研究
陈海江 丁杰锋 杨旦 吴金莎 赵琍
孕妇产前抗A(B)IgG效价对高胆红素血症新生儿的影响研究
陈海江 丁杰锋 杨旦 吴金莎 赵琍
目的 探讨孕妇产前抗A(B)IgG效价对高胆红素血症新生儿的黄疸情况及血红细胞参数等指标的影响。方法选取由O型血孕妇生产的且出生后1周内发生新生儿高胆红素血症的足月A(B)型血新生儿174例,按孕妇产前抗A(B)IgG效价分为低值效价组、中值效价组和高值效价组,比较3组新生儿溶血症(HDN)发生率、胆红素指标(TBil、DBil、IBil)、黄疸出现时间、入院治疗开始时间、入院治疗持续时间、血红细胞参数(RBC、Hb、HCT、RDW)和贫血发生率。结果 3组新生儿胆红素指标(TBil、DBil、IBil)均无统计学差异(均P>0.05),但孕妇产前抗A(B)IgG效价越高,HDN发生率越高,黄疸出现时间、入院治疗开始时间越早,入院治疗持续时间越长,RBC、Hb、HCT越低,RDW越高,贫血发生率也增高(均P<0.05)。结论 孕妇产前抗A(B)IgG效价可影响新生儿高胆红素血症的发生、发展进程,效价越高,新生儿血红细胞的破坏程度越大。
抗A(B)IgG效价 新生儿 高胆红素血症 溶血
新生儿溶血症(HDN)是引起新生儿高胆红素血症的原因之一,高胆红素血症易引发新生儿黄疸、贫血等临床表现,目前国内主要通过检测孕妇产前抗A(B)IgG效价来预测HDN的发生风险。但有学者认为效价的高低与HDN的严重程度无关,进行孕妇产前抗A(B)IgG效价检测没有任何临床意义[1]。笔者在临床实践中发现孕妇产前抗A(B)IgG效价高低与新生儿黄疸及贫血的发生、发展有一定的关系,且能对新生儿造成一定的影响。因此,本研究通过检测孕妇产前抗A(B)IgG效价,旨在探讨其与高胆红素血症新生儿的黄疸情况及血红细胞(RBC)参数等指标的关系,现报道如下。
1 对象和方法
1.1 对象 选取我院2014年6月至2015年5月由O型血孕妇生产的且出生后1周内发生新生儿高胆红素血症的足月A(B)型血新生儿174例,其中A型血89例,B型血85例。新生儿高胆红素血症诊断标准[2]:血清TBil>220.60μmol/L或者达到或超过根据新生儿日龄评估的“考虑光疗”或“光疗”的标准。产妇年龄22~36(28.91±3.42)岁,产次1~3(1.44±0.55)次;孕周37~42(38.89±1.39)周。所有新生儿均为单胎妊娠,无其它并发症,如感染、新生儿窒息、葡萄糖-6-磷酸脱氢酶缺乏症、胎粪排出延迟等,其中剖宫产61例,顺产113例。
1.2 方法
1.2.1 孕妇检测指标和分组 采集孕妇产前血清,-80℃冰冻保存,凝胶卡法进行抗A(B)IgG效价检测。检测方法:0.2mol/L二硫苏糖醇(DTT)处理血清,微量板稀释法倍比稀释,江阴力博MG-Coombs试剂卡检测,以“++”凝集为判定终点,其稀释度的倒数即为效价。根据效价进行分组,≤64为低值效价组(64例)、128~512为中值效价组(62例)、≥1 024为高值效价组(48例)。
1.2.2 新生儿检测指标 记录新生儿性别、体重、出生孕周、黄疸出现时间、入院治疗开始时间、入院治疗持续时间。入院治疗时使用LH50及相关配套试剂检测RBC参数,包括RBC、Hb、HCT、RDW,计数新生儿贫血人数(Hb<145g/L)[3];使用日立7600生化仪及相关配套试剂检测胆红素指标,包括TBil、DBil、IBil;同时进行HDN检测,包括直接抗人球试验、游离试验和放散试验。HDN诊断标准[2]:新生儿出生后黄疸出现早,且进行性加重,有母婴血型不合,直接抗人球试验和放散试验有一项阳性。不同抗A(B)IgG效价3组新生儿性别、体重、出生孕周等方面的比较均无统计学差异(均P>0.05),见表1。

表1 3组新生儿性别、体重、出生孕周等方面的比较
1.3 治疗结果 本研究新生儿经治疗后均好转出院,治疗措施包括口服茵栀黄、苯巴比妥,输血白蛋白、丙种球蛋白,蓝光治疗等,未发生胆红素脑病,也无接受换血、输血治疗。
1.4 统计学处理 应用SPSS 20.0统计软件;计量资料以表示,组间比较采用单因素方差分析;计数资料以构成比表示,组间比较采用χ2检验。
2 结果
2.1 3组孕妇产前抗A(B)IgG效价及新生儿血型分布情况 见表2。
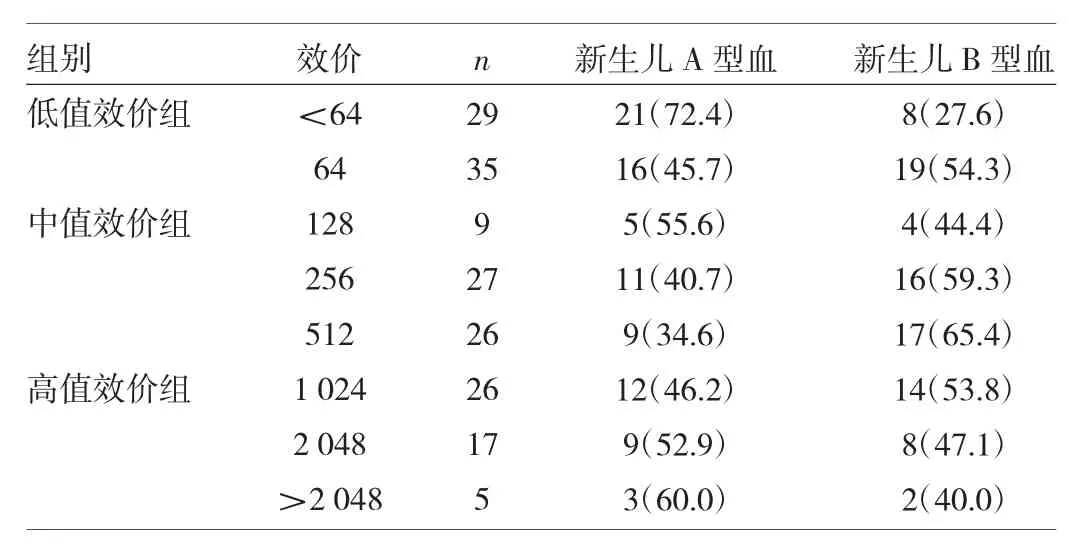
表2 3组孕妇产前抗A(B)IgG效价及新生儿血型分布情况[例(%)]
2.2 3组新生儿HDN发生率的比较 低值效价组、中值效价组、高值效价组发生HDN的阳性率分别为32.81%(21/64)、70.97%(44/62)、85.42%(41/48),3组间比较差异有统计学意义(χ2=35.966,P<0.05)。两两比较,高值效价组与中值效价组(χ2=174.000)、高值效价组与低值效价组(χ2=348.000)、中值效价组与低值效价组(χ2=35.966)比较差异均有统计学意义(均P<0.05)。
2.3 3组新生儿黄疸情况的比较 见表3。

表3 3组新生儿黄疸情况的比较
由表3可见,3组新生儿TBil、DBil、IBil比较均无统计学差异(均P>0.05),而3组新生儿黄疸出现时间、入院治疗开始时间、住院治疗持续时间比较均有统计学差异(均P<0.05)。
2.4 3组新生儿RBC参数及贫血情况的比较 见表4。
由表4可见,高值效价组新生儿RBC、Hb、HCT均低于中、低值效价组(均P<0.05),RDW、贫血发生率均高于中、低值效价组(均P<0.05)。
3 讨论
ABO血型不合引起的新生儿高黄疸约占新生儿高胆红素血症的20%左右,由于O型孕妇的天然抗体主要是IgG,且效价较高,其可通过胎盘进入胎儿血液引起免疫性RBC破坏。本研究发现,孕妇产前抗A(B)IgG效价越高,其新生儿发生HDN的风险也相应增高,这与国内的一些研究相符合[4-5]。这是由于效价越高,进入胎儿体内的IgG抗体数量也越多,RBC被致敏的概率也越大,当抗体效价超过机体的保护机制时,HDN就会发生。因此,国内建议进行孕妇产前抗A(B)IgG效价检测来预测HDN的发生是有道理的。同时,也有学者建议采用抗A(B)IgG效价128作为HDN的临床诊断临界点[6]。但对于部分具有较高抗A(B)IgG效价的孕妇,在新生儿中却未出现HDN,一方面可能是检测时新生儿体内致敏的RBC已完全被清除或低于检测的下限,另一方面也可能是由于进入新生儿体内的抗A(B)IgG抗体被清除或未使新生儿发生HDN等。

表4 3组新生儿RBC参数及贫血情况的比较
HDN主要的临床症状是黄疸。本研究发现孕妇抗A(B)IgG效价与新生儿胆红素参数无关。这是由于临床一发现新生儿有病理性黄疸会立刻干预,而不是任其发展到黄疸极期,所以3组新生儿胆红素参数未表现出明显差异。有研究也认为新生儿黄疸程度与孕妇产前IgG抗A(B)效价并不相关[7]。本研究3组新生儿胆红素水平均差不多,但是黄疸出现时间、入院治疗开始时间、住院治疗持续时间却有显著差别,与效价高低密切相关,并直接影响疾病的进程。效价值越高,RBC被免疫性破坏也越强,被破坏的也越多,导致黄疸出现时间也越早,进行临床治疗的时间也提前。同时,抗A(B)IgG效价值越高,新生儿机体需要清除不相容的抗体的时间也越长,住院治疗的持续时间也越久。国内还有研究发现孕妇产前抗A(B)IgG效价与新生儿高胆红素血症的发生呈显著正相关[8],但并不能以效价的高低作为决定病情的唯一因素[9],这是因为其还与RBC与抗体的结合力、致敏在新生儿RBC上的IgG抗A(B)亚类、新生儿血液中溶胞素含量、吞噬细胞的能力及新生儿肝脏处理胆红素能力等有关。
孕妇产前抗A(B)IgG效价高低也会影响新生儿RBC参数。效价越高,新生儿体内不相合的IgG抗体越多,血红细胞被破坏得越多,导致RBC、Hb、HCT也越低,刺激机体造血功能加快,RDW数值也越升高,同时也使新生儿发生贫血的可能性也增大。本研究总计贫血发生病例为31例,总体贫血发生率较低,为17.82%(31/ 174),即使是高值效价组贫血发生率也只有1/3(16/48),说明抗A(B)IgG效价引起的贫血发生率较低。同时,抗A(B)IgG效价引起的重度贫血也不多见。本研究的新生儿中无一例发生输血治疗,与农新婷[7]的研究相符,这说明发生HDN的新生儿溶血症状相对轻微。本研究局限于住院期间,对于晚期新生儿贫血的影响情况还未知。
综上所述,孕妇产前抗A(B)IgG效价可对HDN和新生儿高胆红素血症起预警作用,效价值越高,黄疸出现时间越早,治疗时间也越长,新生儿RBC、Hb、HCT也越低。由于本研究的对象是单纯高胆红素血症或HDN的足月新生儿,对于高胆红素血症或HDN的早产儿,以及胆红素血症或HDN合并其它疾病的新生儿,孕妇产前抗A(B)IgG效价对其的影响还要更加复杂,这需要进一步的临床观察和研究。
[1] 郑军.从新生儿科角度评价妊娠期ABO血型抗体效价检测的必要性[J].中华围产医学杂志,2012,15(11):646-647.
[2] 中华医学会中华新生儿杂志编辑委员会.中华医学会儿科学分会新生儿学组.新生儿黄疸干预推荐方案[J].中华儿科杂志,2001,39(3): 185-187.
[3] 薛辛东.儿科学[M].2版.北京:人民卫生出版社,2010:361.
[4] 夏世勤,周晓璐,王竹英,等.156例新生儿溶血病患儿血清学检测结果及相关因素分析[J].国际检验医学杂志,2012,35(1):22-24.
[5] 聂川,柳国胜,杨慧,等.O型孕妇血清IgG抗体效价与新生儿溶血病和高胆红素血症发生的关系[J].暨南大学学报(医学版),2002,23(6):48-51.
[6] 张志哲,黄青枝,吴会红,等.应用ROC曲线评价产前IgG抗-A(B)效价检测对早期诊断ABO新生儿溶血病的价值[J].检验医学,2011,26 (5):338-339.
[7] 农新婷.O型血孕妇血清IgG抗体效价与新生儿溶血病的相关性分析[D].广西医科大学,2014.
[9] 胡淑君,孙红,徐丽珍,等.母儿血型不合IgG抗体效价≥1∶512是否提示胎儿病情严重[J].中华围产医学杂志,2003,6(2):82-84.
[8] 李锡福,顾秀兰,严达尊,等.孕妇产前IgG抗-A(B)抗原的不同效价与新生儿红细胞致敏及发病关系的研究[J].中华检验医学杂志,2006,29 (9):817-818.
Effect of prenatal anti-A(B)IgGtiter in blood type O mothers on neonatal hyperbilirubinemia
CHENHaijiang,DINGJiefeng,YANDan,et al. Department of Blood Transfusion,Shaoxing Municipal Women&Children Hospital,Shaoxing 312000,China
Objective To investigate the effects of prenatal maternal anti-A(B)IgG titer on neonatal hyperbilirubinemia. Methods One hundred and seventy four blood type A (B)full-term newborns with neonatal hyperbilirubinemia,who were given birth by blood type O mothers,were enrolled.The rate of hemolytic disease of the newborn (HDN),bilirubin (TBil,DBil,and IBil) levels,time of jaundice onset,time of admission,length of hospital stay,red blood cell parameters(RBC,Hb,HCT,RDW)and rate of anemia were compared among low,median and high anti-A(B)IgG titer groups. Results There was no significant difference in bilirubin (TBil,DBil and IBil)levels among three groups(P>0.05).However,the higher titer group showed the higher rate of HDN,shorter jaundice onset time and hospital admission time,the longer length of hospital stay,the lower RBC,Hb,HCT levels, the higher RDW and the higher rate of anemia(P<0.05). Conclusion Prenatal maternal IgG titer can affect the neonatal hyperbilirubinemia and is positively related to hematolysis.
Anti-A(B)IgG titerNeonate Hyperbilirubinemia Hematolysis
2015-07-20)
(本文编辑:李媚)
312000 绍兴市妇幼保健院输血科
丁杰锋,E-mail:dyfyd@163.com

