口腔恶性肿瘤术后患者认知功能障碍的影响因素病例对照研究
叶菁菁,安 娜,黄秋雨,何杏芳,吴露玲,王 成
(中山大学附属口腔医院 口腔颌面外科,广东 广州 510055)
口腔恶性肿瘤术后患者认知功能障碍的影响因素病例对照研究
叶菁菁,安 娜,黄秋雨,何杏芳,吴露玲,王 成
(中山大学附属口腔医院 口腔颌面外科,广东 广州 510055)
目的了解口腔恶性肿瘤术后患者认知功能障碍(postoperative cognitive dysfunction,POCD)发生的影响因素,提出护理对策。方法选择14例口腔恶性肿瘤术后发生POCD的患者作为病例组,按照1∶3病例对照研究成组设计原则,随机抽取42例相同期间口腔恶性肿瘤手术后未发生术后认知功能障碍的同性别、年龄相差±5岁的患者,作为对照组。对入选病例进行回顾,以卡方检验和t检验分析各因素与术后认知功能障碍的相关性,以Logistic回归分析危险因素。结果单因素分析结果表明手术时长、有无行气管切开术、监护室监护时长、电解质和睡眠状况与术后认知功能障碍的发生有关(P<0.05)。多因素分析结果:有无行气管切开术(OR=8.978,95%CI 1.094~73.653)、电解质水平(OR=3.252,95%CI 1.033~10.239)、睡眠状况(OR=3.151,95%CI 1.056~9.399)是术后认知功能障碍发生的危险因素(P<0.05)。结论行气管切开术、电解质紊乱、睡眠紊乱与术后认知功能障碍的发生密切相关,对此类患者应预防术后认知功能障碍的发生和采取相关护理措施。
口腔恶性肿瘤;认知功能障碍;手术后并发症;影响因素;护理
手术后认知功能障碍 (postoperative cognitive dysfunction,POCD)是手术麻醉后出现的中枢神经系统并发症,指手术后出现人格、社交能力及认知能力和技巧的变化,具体表现为术后焦虑、精神错乱、人格改变及记忆受损等[1]。目前,术后认知功能障碍的研究对象主要集中在心外科、骨科、普外科和上腹部手术患者,而对于口腔恶性肿瘤术后患者术后认知功能障碍的相关报道较少。口腔恶性肿瘤手术因为涉及头面部重要血管组织并且需要修复肿瘤切除后缺损的组织,手术创伤大,手术时间约7 h。患者术后发生术后认知功能障碍,可能导致患者修复组织坏死、二次手术、康复延迟、并发症增多、住院时间延长和医疗费用增加等不良后果。本研究采用病例对照研究的方法,对14例口腔恶性肿瘤术后发生术后认知功能障碍的患者进行分析,筛选出其中的危险因素,为围术期该类患者的预防提供参考依据及相应的护理措施。
1 对象和方法
1.1 研究对象 2014年5月—2015年8月在本院口腔颌面外科因口腔恶性肿瘤行手术治疗术后患者中共发生14例术后认知功能障碍,为本研究的病例组。临床表现为术后当天发生术后认知功能障碍3例,术后1~3 d发生11例,都在夜间首发,具有晨轻暮重的特点。(1)谵妄状态:本组有7例,表现为出现幻觉,幻听,被害妄想,对治疗护理不配合;(2)情感障碍:有10例表现为情绪激动,烦躁不安,2例患者表现为嗜睡,表情淡漠,对答不切题;(3)行为动作障碍:5例患者出现攻击行为,言语激越,自行拔管等行为动作失常;(4)思维障碍:本组患者均出现思维不连贯,表述不准确。对照组按1∶3配对方法,选择同性别、年龄相差±5岁、诊断为口腔恶性肿瘤同期未发生术后认知功能障碍的首次手术患者。本研究术后认知功能障碍的诊断由同一神经内科医生结合临床综合评估诊断,指术前无精神障碍的患者,在术后出现大脑功能紊乱导致数天内发生的中枢神经并发症,包括意识、认知、记忆、定向力、思维、行为动作等方面的紊乱。
1.2 研究方法 对入选病例的病历资料进行系统回顾,记录患者的一般情况(吸烟史、酗酒史),术前合并症(高血压史、糖尿病史),手术时长,是否行气管切开术,监护室监护时长,电解质和睡眠状况等。
1.3 统计学方法 采用SPSS 17.0进行数据处理。对各变量进行配对卡方检验或者配对样本t检验,多因素分析采用Logistic回归分析,检验水准α=0.05。
2 结果
本研究中病例组14例,对照组42例,其中男44例,女12例。病例组和对照组年龄分别为(61.02±2.24)岁、(59.43±1.22)岁,2 组年龄比较差异无统计学意义(t=1.405,P=0.534)。术后认知功能障碍单因素分析见表1。
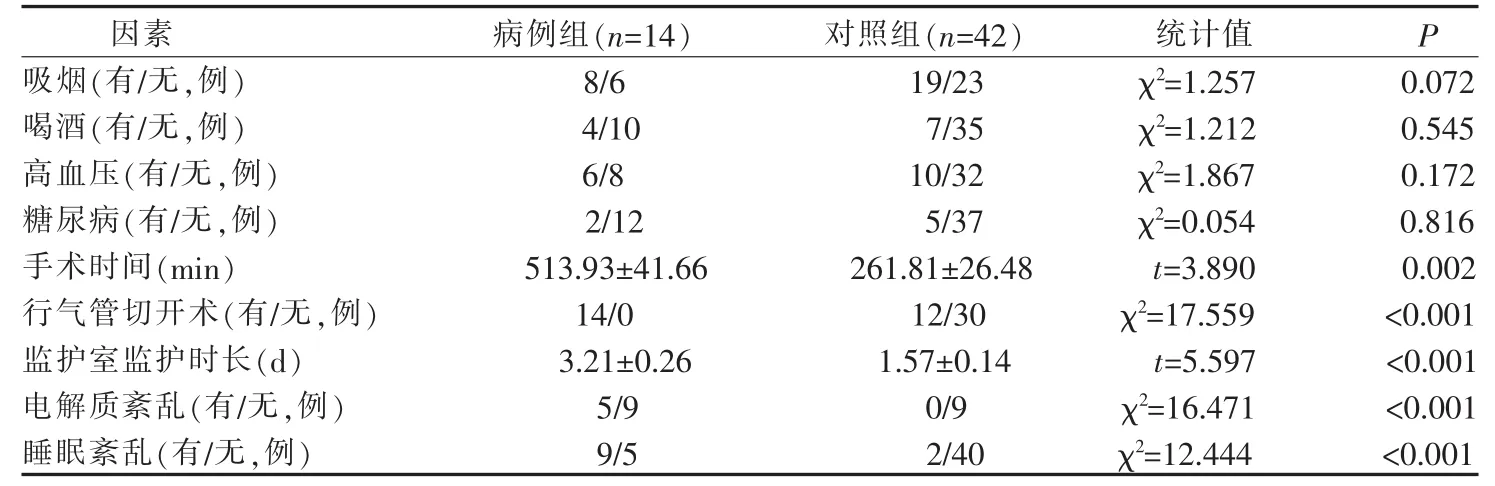
表1 2组口腔恶性肿瘤患者发生术后认知功能障碍单因素分析
单因素分析结果表明手术时长、有无行气管切开术、监护室监护时长、电解质和睡眠状况与术后认知功能障碍的发生有关(P<0.05)。以口腔恶性肿瘤术后患者是否发生术后认知功能障碍作为因变量(是=1,否=0),以单因素分析中 P<0.05的因素为自变量,进行Logistic回归分析。结果表明有无行气管切开术,电解质和睡眠状况是术后认知功能障碍发生的危险因素。结果见表2。

表2 口腔恶性肿瘤患者发生术后认知功能障碍多因素分析(n=14)
3 讨论
口腔恶性肿瘤手术不仅涉及到头面部重要的血管组织,还需要在肿瘤切除后进行缺损部位的修复重建,而术后认知功能障碍作为手术后数天内发生的中枢神经并发症,可导致修复组织坏死、二次手术、康复延迟、并发症增多、住院时间延长等不良后果。本研究应用病例对照研究的方法,对14例口腔恶性肿瘤术后发生术后认知功能障碍的患者进行回顾分析其影响因素。由于年龄是以往研究中最多被证实,目前较为明确的术后认知功能障碍发生的危险因素[2-3],所以本研究在对照组的纳入标准中控制了年龄的影响,病例组与对照组在年龄上差异无统计学意义(P=0.534)。在控制了相关因素后,结果显示电解质紊乱、睡眠紊乱、行气管切开术是术后认知功能障碍发生的危险因素。将单因素分析中有意义的手术时长、监护室监护时间引入多因素Logistic回归分析,未发现有统计学意义,可能存在混杂因素,还需要更大样本量进一步研究。口腔恶性肿瘤术后患者术后认知功能障碍发生的影响因素分析如下。
3.1 气管切开是手术后认知功能障碍发生的危险因素 目前,术后认知功能障碍的病因和发病机制尚不明确。既往大量研究表明,术后认知功能障碍的影响因素包括年龄、手术、麻醉、患者自身状况、围手术期用药等。手术创伤和应激是影响术后认知功能障碍发生的重要因素。口腔恶性肿瘤手术操作区域涉及头颈部,手术操作可能会引起头颈部动脉内膜的损伤,导致脑组织低灌注,促进微栓塞形成,致使术后认知功能障碍的发生[4]。并且行气管切开术后患者长时间处于生理和心理的应激状态,应激时糖皮质激素分泌会增加。而长时间高水平的糖皮质激素会影响记忆和学习能力并损害海马神经元,造成认知功能损害[5]。
3.2 电解质紊乱增加手术后认知功能障碍发生的概率 电解质紊乱是本组术后认知功能障碍发生的危险因素。在众多术后认知功能障碍发病机制中,主要学说集中在胆碱能系统、神经递质学说、炎性细胞因子等领域。有研究[6]表明部分炎性细胞因子促使钙离子进入细胞内,导致一系列信号传导通路的变化,通过磷酸化过程影响神经元存活和学习记忆功能。而在神经递质学说中,钾离子的改变可导致神经递质的释放水平,从而使突触后神经元过度兴奋并最终死亡,从而造成认知异常。电解质紊乱能引起信息传导改变,而有诱发术后认知功能障碍的可能[7-8]。
3.3 睡眠紊乱可导致手术后认知功能障碍的发生 国外研究表明[9-10],睡眠紊乱包括睡眠结构的改变、总睡眠时间的缩短或不同时相睡眠时间的缩短,不利于脑内蛋白质的合成和新突触联系的建立,影响大脑皮质认知电位的改变,可能诱发或加重术后认知功能障碍。本研究结果显示睡眠紊乱是口腔恶性肿瘤术后认知功能障碍发生的危险因素。术后影响睡眠的因素很多,如体位的不适、疼痛、声光电的刺激等,提示应该注意术后患者的睡眠情况,积极改善睡眠质量,对防范术后认知功能障碍的发生具有重要意义。
4 护理对策
目前,对于术后认知功能障碍的干预主要以预防和对症处理为主。在了解口腔恶性肿瘤术后患者发生术后认知功能障碍的危险因素的基础上,应重视高危患者的护理干预。(1)关注口腔恶性肿瘤患者中将行皮瓣修复和气管切开术的患者,了解其心理状态,对于焦虑紧张的患者应给予及时的心理支持。告知患者全麻苏醒后可能会出现的一些不适,如行气管切开后无法说话、体位的不适、切口的疼痛等,以及相应的处理办法,如教会患者简单的手语或使用写字板及图册进行交流;告知患者头位制动时可在医务人员的协助下轴线翻身,保证头颈部呈一条直线下取舒适卧位;及时使用镇痛泵等。通过提前告知,消除患者的恐惧心理,让患者了解术后存在的不适,做好心理的准备,使患者获得安全感,缓解患者术后心理应激。(2)对于术后患者不仅要关注患者生命体征及意识状态的变化,以期早期发现术后认知功能障碍的症状。(3)及早关注患者电解质变化情况,及时通知医生进行相应处理,预防术后认知功能障碍的发生。(4)在术后常规护理中,还需格外留意患者的睡眠情况,通过保持室内环境安静、温度适宜,避免强光、机器音量过大等不良刺激,营造一个舒适、安全的环境,以改善患者睡眠环境状况。在夜班22∶00查房时,及时处理还未入睡的术后患者,必要时遵医嘱使用促进睡眠的药物,以保障患者机体的恢复。
5 结论
口腔恶性肿瘤术后患者发生术后认知功能障碍的危险因素是行气管切开手术、电解质紊乱和睡眠紊乱。在临床护理工作中应加强对高危患者围手术期的护理干预,通过给予高危患者心理支持,缓解术后心理应激,关注电解质变化情况及时通知医生对症处理,留意患者睡眠情况,积极处理影响睡眠的不良刺激,改善患者的睡眠质量等一系列措施来预防术后认知功能障碍的发生。
[1]Krenk L,Rasmussen L S,Kehlet H.New Insights into the Pathophysiology of Postoperative Cognitive Dysfunction[J].Acta Anaesthesiol Scand,2010,54(8)∶951-956.DOI∶10.1111/j.1399-6576.2010.02268.x
[2]Hartholt K A,van der Cammen T J,Klimek M.Postoperative Cognitive Dysfunction in Geriatric Patients[J].Z Gerontol Geriatr,2012,45(5)∶411-416.DOI∶10.1007/s00391-012-0326-2.
[3]饶佳华,姜 虹.老年人术后认知功能障碍研究进展[J].医学 综 述 ,2008,14(16)∶2473-2475.DOI∶10.3969/j.issn.1006-2084.2008.16.026.
[4]Leiendecker J,Höcker J,Meybohm P,et al.Postoperative Neurocognitive Function and Microembolus Detection in Patients Undergoing Neck Dissection∶A Pilot Study[J].Eur JAnaesthesiol,2010.27(5)∶417-424.DOI∶10.1097/EJA.0b013e 328336c633.
[5]Rasmussen LS.Postoperative Cognitive Dysfunction∶Incidence and Prevention[J].Best Pract Res Clin Anaesthesiol,2006,20(2)∶315-330.DOI∶10.1016/j.bpa.2005.10.011.
[6]蒯建科,孙绪德,高昌俊,等.氯胺酮对新生大鼠认知功能和海马突触素表达的影响[J].医学研究生学报,2008,21(4)∶364-366.DOI∶10.3969/j.issn.1008-8199.2008.04.008.
[7]Amenta F,Tayebati SK.Pathways of Acetychoiline Synthesis,Transport and Release as Targets for Treatmentof Adultonset Cognitive Dysfunction[J].Curr Med Chem,2008,15(5)∶488-498.DOI∶10.2174/092986708783503203.
[8]李文瑶,易 斌,陶国才.麻醉与老年人手术后认知功能障碍研究进展[J].医学研究生学报,2012,25(6)∶650-653.DOI∶10.3969/j.issn.1008-8199.2012.06.021.
[9]Gogenur I,Wildschiotz G,Rosenberg J,et al.Circadian Distribution of Sleep Phases after Major Abdominal Surgery[J].Br JAnaesth,2008,100(1)∶45-49.DOI∶10.1093/bja/aem340.
[10]宋振国,高鲁渤.术后认知功能障碍相关因素研究进展[J].天津医科大学报,2012,18(1)∶133-135.DOI∶10.3969/j.issn.1006-8147.2012.01.043.
R473.78
B
10.16460/j.issn1008-9969.2016.07.076
2015-09-25
叶菁菁(1991-),女,广东韶关人,本科学历,护师。
黄秋雨(1978-),女,广东湛江人,本科学历,主管护师,科护士长。
陈伶俐]

