儿童哮喘控制影响因素的研究
卢卫红,吴湘涛,周 淼,方 超,彭 熹
(广东医学院附属医院儿童医学中心,广东湛江 524023)
儿童哮喘控制影响因素的研究
卢卫红,吴湘涛,周 淼,方 超,彭 熹
(广东医学院附属医院儿童医学中心,广东湛江 524023)
目的 探讨湛江地区学龄期儿童支气管哮喘控制情况与环境因素、遗传因素及免疫学因素等多重致病因素的关系,为指导该地区学龄期儿童哮喘临床防治和病情评估提供参考。方法 利用统一的ACT问卷调查,采用前瞻性、非干预性研究方法,收集门诊5~14岁哮喘儿童进行随访观察,为期3年,调查哮喘患儿控制情况与治疗前病程、疗程、居住环境、饮食习惯、过敏史、过敏原、家族过敏史、诱因、血清25(OH)D3等因素的关系。结果 (1)收集病例87例,完成随访80例,年龄均数为9.16岁,所有患者经过规范化治疗后完全控制49例,部分控制22例,未控制9例;停药46例。(2)不同控制情况下25(OH)D3水平有明显差异,控制良好的患儿的血清25(OH)D3均值明显高于控制不佳者。(3)对各影响因素的Logistic回归分析中,居住环境较差(P=0.024,OR=0.077)、合并过敏性鼻炎(P=0.001,OR=33.114)、过敏史(P=0.041,OR=7.179)、感染为诱因(P=0.000,OR=220.367)对哮喘的控制情况有明显影响,差异有统计学意义(P<0.05)。结论 居住环境、过敏性鼻炎、过敏史、诱因、病程、疗程、血清25(OH)D3水平是影响湛江地区学龄期儿童哮喘控制的危险因素。
哮喘;儿童;影响因素;预测因子
哮喘是最常见的儿童时期气道慢性疾病,其发病率在全球范围内逐年升高。儿童哮喘与多种因素相关,调查显示,合并IgE升高的过敏性鼻炎、居室内毒素及污染水平等环境因素、饮食习惯均可对哮喘的治疗效果产生影响。研究表明,25(OH)D3与哮喘的发病有关,其具有抗炎、抗肿瘤、免疫调节、减少气道重塑等能力[1-2]。但是目前其与哮喘控制情况的相关性仍较少报道。多种致病因素持续作用下及血清25(OH)D3对哮喘的控制效果可能有一定提示作用,因此本研究通过对湛江地区87例学龄期哮喘儿童的疾病转归情况进行分析,探讨多种致病因素及血清25(OH)D3与哮喘转归的关系,以便指导该地区学龄期儿童哮喘的临床防治。
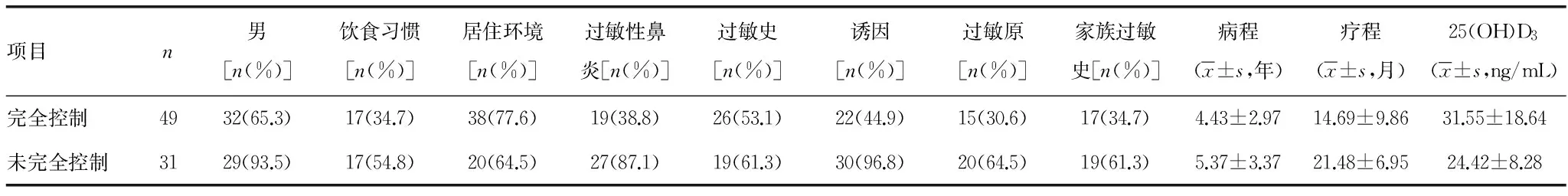
表1 80例患者哮喘控制影响因素的临床资料
1 资料与方法
1.1 一般资料 选取2010年7月至2014年2月本院门诊诊治的102例预选哮喘儿童。纳入标准:年龄5~14岁;治疗1个月以上;在本地区居住1年以上。排除标准:有严重全身性疾病,如肺结核、肾功能不全、活动性肝炎、免疫缺陷以及精神异常等可能影响结果判断的疾病;监护人沟通困难;用药依从性差(如自行多次使用中草药等药物)。本研究经本院伦理委员会审核,开始研究前向患儿监护人说明研究目的、意义、花费时间、资料的保密性和使用权限等,并签署书面知情同意书。
1.2 哮喘诊断标准 哮喘诊断符合中华医学会儿科学分会2008年修订的《儿童支气管哮喘诊断和防治指南》的相关定义[3]。
1.3 调查方法 入组病例行问卷调查,并采集静脉血,采用酶联免疫吸附试验(ELISA)试剂盒检测血清25(OH)D3水平[4]。
1.3.1 调查问卷编制 本研究参考哮喘控制测试ACT及《儿童支气管哮喘诊断和防治指南》编制问卷。主要内容包括,(1)一般情况:姓名、年龄、性别、治疗前病程、居住地、联系方式;(2)影响因素:饮食习惯(多食海鲜或油脂类),居住环境(吸烟、靠近马路、饲养动物等),合并过敏性鼻炎,家族过敏史(哮喘、过敏性皮炎等),过敏原(粉尘螨、花粉等),过敏史(过敏性皮炎、药物及食物过敏等),诱因(上呼吸道感染、运动、天气变化等),血清25(OH)D3水平;(3)哮喘控制情况:根据国家2008年修订的《儿童支气管哮喘诊断和防治指南》及ACT评分判断哮喘控制情况(完全控制:≥25分;部分控制:20~24分;未控制:≤20分);(4)统计疗程、停药情况及停药后有无复发。
1.3.2 干预 对入组患儿根据病情按照GINA推荐的治疗方案规范用药。
1.3.3 随访 通过电话或门诊面对面,根据ACT调查问卷了解病情控制情况;根据控制情况半个月到3个月随访1次,控制良好者随访周期为3个月,控制不佳或规范用药初期者半个月随访1次。

2 结 果
2.1 一般资料情况 研究期间87例患儿符合纳入和排除标准,至第3年随访终点,80例(92.0%)完成随访进入本文分析(图1),男61例,女19例,年龄(9.2±2.6)岁,病程(4.9±2.6)年,疗程(17.3±9.3)个月。在所有病例中,以海鲜或油脂类为主要饮食习惯的病例34例,占42.5%;居住环境环境差的病例58例,占72.5%;合并过敏性鼻炎的病例46例,占57.5%;有家族过敏史的病例36例,占45.0%;以粉尘螨、花粉等为过敏原的病例33例,占41.3%;有过敏性皮炎、药物及食物过敏等过敏史的病例45例,占56.3%;以感染为诱因的病例52例,占65.0%,哮喘未完全控制患者的病程和疗程皆高于完全控制者,25(OH)D3水平则反之(表1)。
2.2 控制情况 研究前期统计,治疗前控制不佳(ACT评分小于24分)者占89.7%(78/87),10.3%(9/87)的患者控制良好(ACT评分大于25分)。经过规范治疗后,大部分患儿得到较好的治疗效果,将80例患者按照<12、12~24、>24个月3个治疗时间段进行分组(表2);治疗12个月可达到的控制情况如下:完全控制24例,部分控制11例,未控制2例;治疗超过24个月控制情况如下:完全控制8例,部分控制10例,未控制3例。至随访结束,完全控制(ACT评分大于25分)患者为49例,占61.0%,部分控制(ACT评分20~24分)患者为22例,占27.5%,未控制(ACT评分小于20分)患者为9例,占11.3%。46例患儿已停药,占57.5%,停药后仍偶有咳嗽、气喘等呼吸道症状(ACT评分大于25分)的有14例,占停药患儿人数的30.4%,复发者有2例,占停药患儿人数的4.3%,复发者ACT评分分别为21分和18分。

表2 范化治疗后哮喘控制情况变化(n)
2.3 血清25(OH)D3与哮喘控制情况的关系 所有病例的血清25(OH)D3水平为(30.52±15.56)ng/mL。对哮喘不同控制情况患儿的血清25(OH)D3水平的均值比较中,哮喘完全控制患儿血清25(OH)D3水平最高(均值为35.03 ng/mL),哮喘部分控制患儿次之(均值为24.62 ng/mL),哮喘未控制患儿最低(均值为20.41 ng/mL),见表3。未控制组与部分控制组比较差异无统计学意义(P=0.467),而与完全控制组比较差异有统计学意义(P=0.007);部分控制组与完全控制组比较,差异有统计学意义(P=0.007);各组间差异有统计学意义(F=6.322,P=0.003)。本次研究中,有27例哮喘患儿疗程小于12个月,血清25(OH)D3平均值为34.62 ng /mL,其中24例为完全控制患者,1例部分控制,2例未控制;疗程大于24个月者有21例,血清25(OH)D3平均值为25.53 ng /mL,其中8例为完全控制患者,10例部分控制,3例未控制。这两组血清25(OH)D3比较,差异有统计学意义(P=0.45),见表4。停药后仍偶有咳嗽、气喘等症状甚至复发者有16例,这些患儿血清25(OH)D3平均值为27.97 ng/mL,低于完全控制患儿平均水平,但高于部分控制及未控制的患儿。
-:此项表示无数据。
2.4 影响因素与哮喘控制情况的关系 采用单因素Logistic回归分析对80例病例进行分析结果提示,性别(男,P=0.010,OR=0.130)、居住环境较差(P=0.018,OR=3.239)、合并过敏性鼻炎(P=0.000,OR=0.094)、过敏史(P=0.034,OR=2.727)、感染为诱因(P=0.001,OR=0.029)、过敏原(P=0.017,OR=0.319)等方面差异有统计学意义(P<0.05),见表5。根据单因素Logistic回归分析将有统计学意义的影响因素作为自变量,再纳入多因素Logistic逐步回归分析方程进行分析,得出对哮喘控制有影响意义的因素有男性(P=0.043,OR=27.974)、居住环境较差(P=0.024,OR=0.077)、合并过敏性鼻炎(P=0.001,OR=33.114)、过敏史(P=0.041,OR=7.179)、感染为诱因(P=0.000,OR=220.367),见表6。
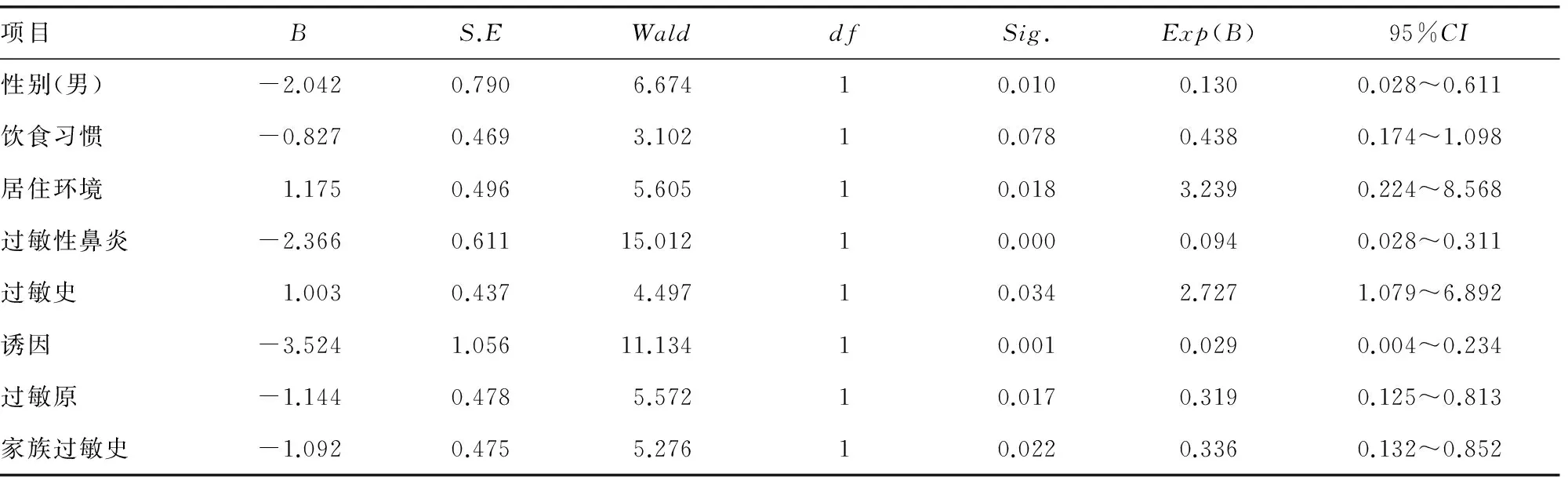
表5 单因素Logistic回归分析结果
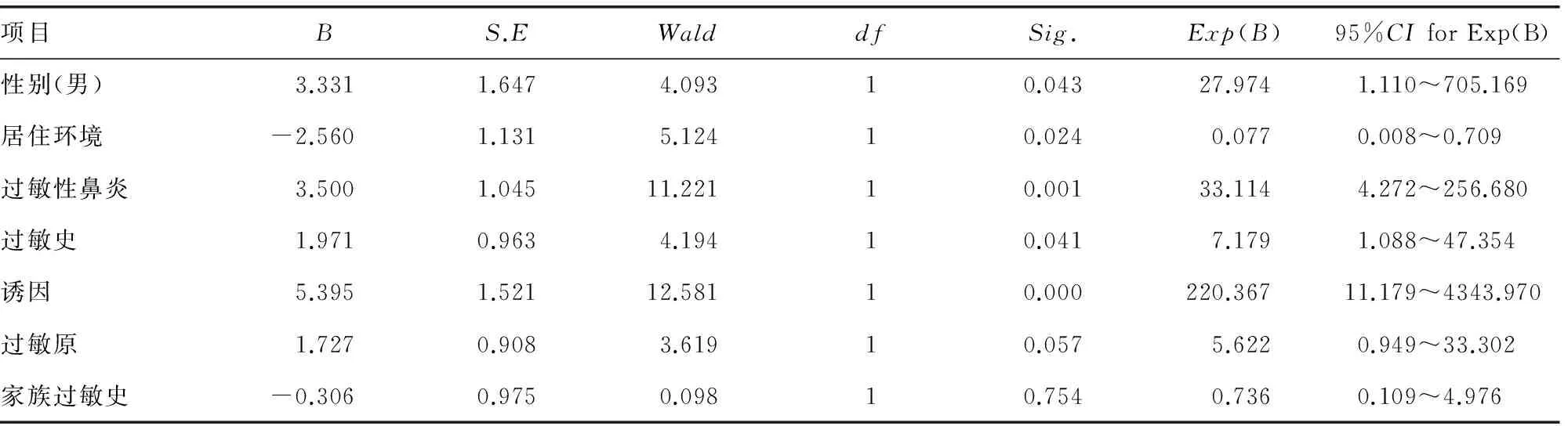
表6 多因素Logistic回归分析结果
3 讨 论
本次随访3年的研究结果显示,湛江地区学龄期哮喘患儿治疗前病程及疗程越长与哮喘控制不佳有关,发现治疗前病程越长、治疗时间越长的哮喘患儿的哮喘控制情况越不理想,最终对预后产生不良影响,因此尽早诊断并进行正规治疗在一定程度上可改善预后。另外,对湛江地区学龄期患儿哮喘控制的影响因素进行研究,部分患者经过长期治疗后症状控制不佳,个别甚至复发,这可能受到居住环境较差、合并过敏性鼻炎、过敏史、感染诱发、过敏原等多种致病因素的影响,而且这些控制不佳的患者血清25(OH)D3水平均明显低于达到临床缓解患者的平均水平。
本研究为开放、 前瞻性调查评价研究,采用非干预的研究方法,即个体化用药。严格按照GINA推荐的治疗方案,对不同年龄、不同控制情况的患儿采用不同用药方案。对疗程12个月以内的患者哮喘控制情况的分析中发现,经过正规治疗后哮喘患儿急性发作频率明显减少,并且达到临床缓解(ACT评分大于25分)的时间明显缩短。另外也发现,少数患儿家属使用不明成分的中成药,个别家属在患儿病情处于临床缓解时自行停药、没按时到医院随访,这些在一定程度上反映家属对哮喘的认识及管理上的严重不足。因此,适当增加随访次数,保持良好联系,有利于监管患儿用药情况,提高他们长期用药的依从性。
从婴幼儿开始,许多因素就已影响哮喘的发生与发展[5]。早产、婴儿期体质量增加过快、低出生体质量可能影响学龄期喘息发作和学龄期哮喘发作,接近半数的哮喘患者从儿童时期开始出现反复喘息等临床症状[6-7];并且男性所占比例更大,这可能与家属重男轻女观念有关。本研究患者平均年龄为9.16岁,可能是该年龄患儿多次就医,引起自卑心理,加上治疗和检查可产生恐惧和痛苦心理,给患儿造成严重的心理负担,使之不配合治疗。
有研究发现,居住环境差可使哮喘控制变得困难,可能是受到居住环境中的尘螨、灰尘内毒素的影响[8-9]。本研究中72.5%的患儿居住环境差,65.0%的患儿有明确诱因,41.3%的患儿对明确的过敏原过敏,在随访过程中建议患者家属做好家庭卫生、暴晒被褥衣服等措施,在下一次随访过程中往往有喘息发作减少等积极反馈。这与文献[10-11]建议有效评估哮喘患儿家中致敏原水平,并采取相关措施以减少哮喘发作一致。哮喘发病与患儿过敏史、遗传因素及合并过敏性鼻炎等有密切关系[12-13]。本研究中56.3%的患儿有过敏史,45.0%的患儿有家族过敏史,但对家族过敏史进行统计分析并无明显差异,可能与样本量少有关。本研究中57.8%的患儿合并过敏性鼻炎,作者增加针对鼻炎的辅助治疗,取得较好的治疗效果。因此,积极治疗儿童过敏性鼻炎可有效地减轻气道炎症和气道高反应性,降低其发作的严重程度,并显著减少哮喘急性发作次数,最终改善哮喘的预后[14]。Buslau 等[15]最近的研究中发现,IgE水平可作为因过敏诱发哮喘的过敏性鼻炎患者的急性期预测因子。
25(OH)D3的代谢产物可抑制Th2细胞介导的气道过敏性炎性反应[1],其影响Th1/Th2的平衡并参与支气管哮喘发病,可能影响着支气管哮喘的控制情况。以往将血清25(OH)D3水平作为预测指标的前瞻性研究较少,因此本研究通过前瞻性的纵向研究探讨血清25(OH)D3水平与哮喘预后的关系。在随访过程中,不同血清25(OH)D3水平的患儿控制情况有明显差异,血清25(OH)D3水平高的患儿哮喘控制情况较理想、治疗时间较短。这与既往25(OH)D2、25(OH)D3均与哮喘危险性呈正相关而与哮喘发作的炎症程度呈负相关的研究结果一致[16-17]。血清25(OH)D3水平影响哮喘预后的机制现在仍不明确,但有研究发现25(OH)D3可减轻气道炎症、气道反应性以及气道重塑情况[18-20]。而且患儿体内维生素D缺乏与糖皮质激素用量增加及反应性降低有关[21],甚至可导致住院次数增加[22]。进行维生素D补充治疗后,患儿发病次数明显减少,改善了控制情况[23]。这可能由于维生素D能促进外周血单核细胞受体激活,进而使免疫抑制作用增强,从而减轻气道炎症、增强激素免疫抑制作用[24]。另有研究认为,在怀孕期间摄入维生素D可减少新生儿出现喘息的表现。因此,作者认为维生素D可能起着免疫调节作用,可促进糖皮质激素发挥生物学作用,进而辅助哮喘的治疗。结合本研究,血清25(OH)D3水平高的患儿经积极治疗可达到良好的控制效果,对哮喘的控制有积极作用,可作为湛江地区学龄期儿童哮喘预后的预测因子。另外,本研究亦有参考健康人体维生素D需求量对血清25(OH)D3水平低的患儿补充维生素D,但未进行对照比较,接下来的研究可能会增加对照组,并对补充维生素D的适合剂量进行研究。
本研究的特点在于进行3年的前瞻性随访研究,采用非干预性、纵向地对患者的治疗效果进行追踪随访。一方面进一步促进湛江地区哮喘学龄期儿童治疗规范化,包括规范用药、长期随诊、长期治疗的重要性;另一方面更深入对部分影响因素进行分析,血清25(OH)D3水平低下对该地区哮喘控制有明显影响。
综上所述,患儿居住环境、过敏性鼻炎、过敏史、过敏原、诱因、治疗前病程、疗程、血清25(OH)D3水平是湛江地区学龄期儿童哮喘控制的危险因素;而饮食习惯、家族过敏史对哮喘控制影响不明显,血清25(OH)D3水平对该人群支气管哮喘长期预后情况的预测具有更大的参考意义,但目前研究不足,样本量较小,时间较短,研究区域较小,有待进一步研究。
[1]Lunog KVQ,Lan THN.The role of vitamin D in asthma[J].Pulmonary Pharmacol Therapeut,2012,25(2):137-143.
[2]Poon AH,Mahboub B,Hamid Q.Vitamin D deficiency and severe asthma[J].Pharmacol Therapeut,2013,140(2):148-155.
[3]中华医学会呼吸病学分会哮喘学组.支气管哮喘防治指南(支气管哮喘的定义、诊断、治疗和管理方案) [J/CD].中华哮喘杂志(电子版),2008,2(1):3-13.
[4]周淼,谭建新.调查研究哮喘儿童社会生活因素与免疫学因素现况调查[J].广东医学,2013,34(9):1428-1431.
[5]Reddel HK,Hurd SS,Gerald JM.World Asthma Day.GINA 2014:a global asthma strategy for a global problem[J].Int J Tuberc Lung Dis,2014,18(5):505-506.
[6]钟慧,洪建国.儿童支气管哮喘与肥胖[J].中国循证儿科杂志,2013,8(1):66-71.
[7]Sonnenschein-van der Voort AM,Arends LR,de Jongste JC,et al.Preterm birth,infant weight gain,and childhood asthma risk:a meta-analysis of 147 000 European children[J].J Allergy Clin Immunol,2014,133(5):1317-1329.
[8]施筠,王凤鸣,骆亚丽,等.尘螨变应性哮喘患儿外周血辅助性 T 淋巴细胞和调节性 T 淋巴细胞的表达及其临床意义[J].中华实用儿科临床杂志,2013,28(21):1619-1621.
[9]Norböck D,Markowicz P,Cai GH,et al.Endotoxin,ergosterol,fungal DNA and allergens in dust from schools in hohor bahru,malaysia-associations with asthma and respiratory infections in pupils[J].PloS One,2014,9(2):e88303.
[10]Brown KW,Minegishi T,Allen JG,et al.Reducing patients′ exposures to asthma and allergy triggers in their homes:an evaluation of effectiveness of grades of forced air ventilation filters[J].J Asthma,2014,51(6):585-594.
[11]Tarlo SM,Lemiere C.Occupational asthma[J].N Engl J Med,2014,370(7):640-649.
[12]黄忠.过敏性鼻炎与支气管哮喘的关系分析[J].实用心脑肺血管病杂志,2013,21(6):120-121.
[13]Bunyavanich S,Schadt EE.Systems biology of asthma and allergic diseases:A multiscale approach[J].J Allergy Clin Immunol,2015,135(1):31-42.
[14]Lee S.Practical clinical approaches to the allergic rhinitis patient[J].Int Forum Allergy Rhinol,2014,4(Suppl 2):S66-69.
[15]Buslau A,Voss S,Herrmann E,Schubert R,et al.Can we predict allergen‐induced asthma in patients with allergic rhinitis? [J].Clin Exp Allergy,2014,44(12):1494-502.
[16]Checkley W,Robinson C,Baumann L,et al.25‐hydroxy vitamin D levels are associated with childhood asthma in a population‐based study in Peru[J].Clin Exp Allergy,2015,45(1):273-282.
[17]Bener A,Ehlayel MS,Bener HZ,et al.The impact of Vitamin D deficiency on asthma,allergic rhinitis and wheezing in children:An emerging public health problem[J].J Family Community Med,2014,21(3):154-161.
[18]Tian WM,Yang YG,Shang YX,et al.Role of 1,25-dihydroxyvitamin D3 in the treatment of asthma[J].Eur Rev Med Pharmacol Sci,2014,18(12):1762-1769.
[19]Salas NM,Luo L,Harkins MS.Vitamin D deficiency and adult asthma exacerbations[J].J Asthma,2014,51(9):950-955.
[20]de Groot JC,van Roon EN,Storm H,et al.Vitamin D reduces eosinophilic airway inflammation in nonatopic asthma[J].J Allergy Clin Immunol,2015,135(3):670-675.
[21]Searing DA,Zhang Y,Murphy JR,et al.Decreased serum vitamin D levels in children with asthma are associated with increased corticosteroid use[J].J Allergy Clin Immunol,2010,125(5):995-1000.
[22]Somashekar A,Prithvi AB,Gowda MV.Vitamin D levels in children with bronchial asthma[J].J Clin Diagn Res,2014,8(10):4-7.
[23]Denlinger LC,King TS,Cardet JC,et al.Vitamin D supplementation and the risk of colds in patients with asthma[J].J Allergy Clin Immunol,2015,135(2):109-113.
[24]Korn S,Hübner M,Jung M,et al.Severe and uncontrolled adult asthma is associated with vitamin D insufficiency and deficiency[J].Respir Res,2013,14(1):25-29.
卢卫红(1988-),硕士,住院医师,主要从事小儿呼吸方面的研究。
�验交流·
10.3969/j.issn.1671-8348.2016.33.033
R725.6
A
1671-8348(2016)33-4707-05
2016-05-18
2016-08-06)

