第三脑室底造瘘在梗阻性脑积水中应用价值的研究
郭永川,赵兴利,孙宝军,梁前垒,陈井彦,刘德华*
(1.吉林大学中日联谊医院 神经外科,吉林 长春130033;2.吉林省东丰县中医院)
第三脑室底造瘘在梗阻性脑积水中应用价值的研究
郭永川1,赵兴利1,孙宝军2,梁前垒1,陈井彦1,刘德华1*
(1.吉林大学中日联谊医院 神经外科,吉林 长春130033;2.吉林省东丰县中医院)
神经内镜三脑室底造瘘术(Endoscopic third ventriculostomy,ETV)可否取代脑室腹腔分流术(Ventriculoperitoneal shunt,VPS)治疗梗阻性脑积水是神经外科争论的话题。本文回顾性分析吉林大学中日联谊医院2011年9月至2015年1月ETV和VPS治疗40例梗阻性脑积水病人的临床资料,比较两种术式的并发症、有效性和复发情况,探讨ETV在梗阻性脑积水中的应用价值。
1 资料与方法
1.1 临床资料
病人入院后按简单随机法分为ETV组(16例)和VPS组(24例)。ETV组:男9例,女7例,年龄22个月-58岁,平均年龄24岁。导水管狭窄14例;三脑室囊肿1例;丘脑肿瘤合并脑积水1例,为VPS术后发生分流管排斥病人。VPS组:男13例,女11例,年龄6-55岁,平均年龄32岁,其中导水管狭窄22例;肿瘤合并脑积水2例。两组病人术前临床症状见表1。所有病人术前均行头颅CT、MRI检查明确梗阻性脑积水诊断(图1-A);MRI相位对比电影检查了解脑脊液循环功能、梗阻部位以及三脑室底部形态结构(图1-B)。
1.2 手术方法
两组病人术前均行腰椎穿刺测颅内压,留取脑脊液常规生化检查。ETV组:使用德国诺道夫0°脑室镜。全麻仰卧,头高20°,冠状缝前1 cm,中线旁开3 cm钻孔,内镜进入侧脑室,经室间孔进入第三

表1 两组病人临床症状比较
脑室,在双侧乳头体前方三角区最薄弱处(三脑室底部)造瘘,以双极电凝烧灼或抓取钳形成小孔,再用Fogarty球囊导管将瘘口扩大至8 mm左右(部分病人用剪刀造瘘;一个瘘口直径若小于8 mm,在其旁边再造一瘘口,并将两个瘘口连通)。造瘘完成后,将脑室镜穿过造瘘口,观察三脑室与脚间池是否相通。如发现脑干前方的Liliequist膜没有打开,用平头剪刀将其剪开,并扩大瘘口。安全退出脑室镜(图1-C、D、E)。三脑室囊肿起源于鞍上,充盈第三脑室,阻塞室间孔。电凝囊壁表面血管。剪开囊肿壁,流出无色透明囊液;继续电凝并切除囊肿壁,直至显露导水管开口。囊肿退入鞍上,开口足够大,再行三脑室底造瘘。VPS组:采用右侧枕角入路,术中脑室穿刺测颅内压,根据此时测定颅内压结合术前腰穿测压选取高、中、低压分流管,对于经济条件允许的病人,选用可调压分流管。两组病人术中均留取脑室内脑脊液常规生化检查,与术前腰穿脑脊液对比。
1.3 疗效评价及随访观察
对两组病人颅内感染、脑室内出血、气颅、硬膜下积液、慢性硬膜下血肿等术后主要并发症进行比较。疗效判定:优:颅内压正常、症状消失、脑室缩小(图1-F),或颅内压正常、症状消失、脑室无变化;差:颅内压持续升高、症状无改善或加重,脑室无变化或继续扩大表示为复发。对两组病人术后复发率进行比较。随访时间为术后六个月。同时对所有病人腰穿脑脊液与脑室内脑脊液化验检查进行比较。
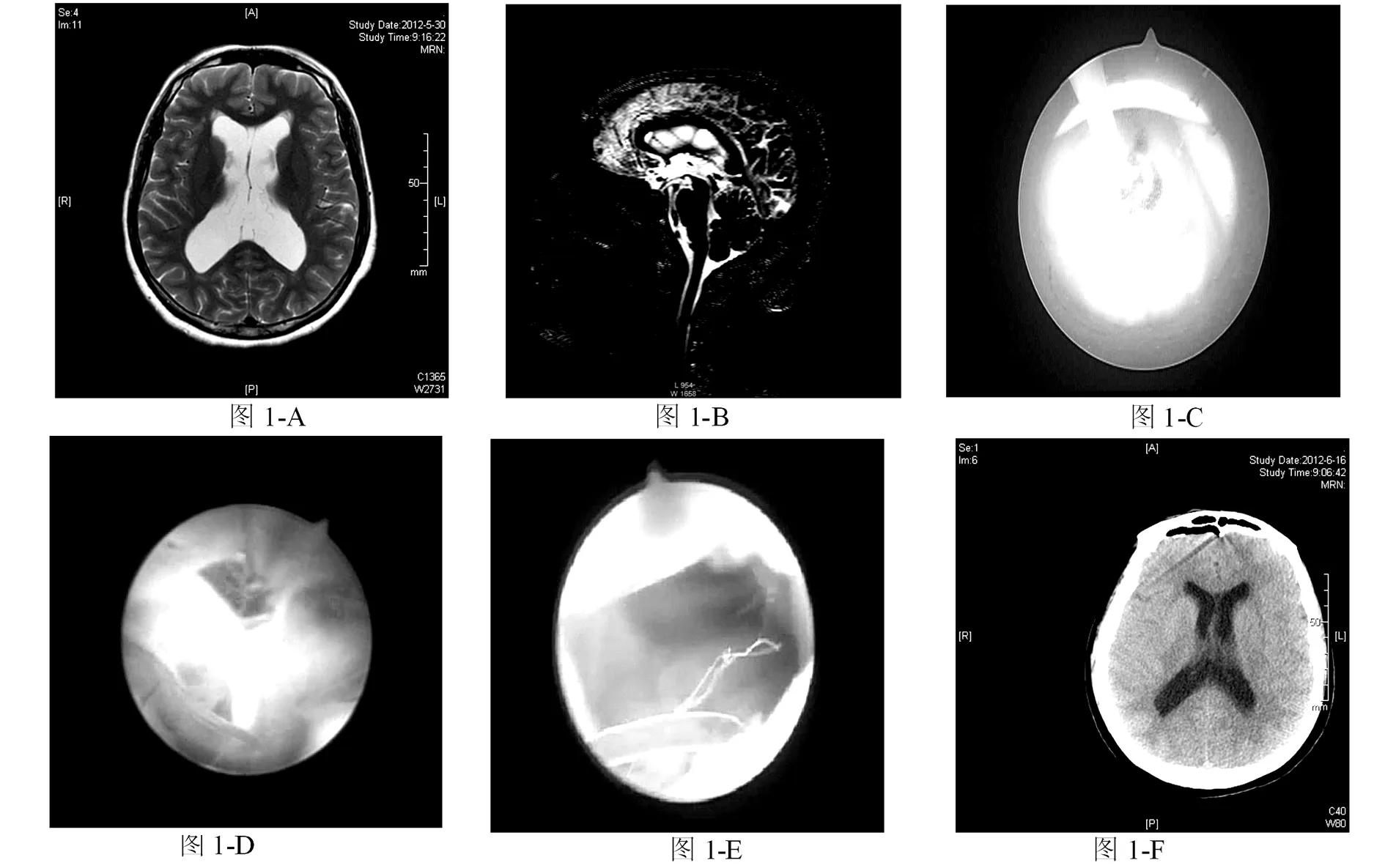
图1 ETV组术前、术后影像学检查对比及不同器械在脑室镜三脑室底造瘘中的应用A:术前MRI显示双侧侧脑室明显扩张;B:脑脊液电影检查显示导水管腔内流速略快;幕上脑室腔内可见不规则的涡流影,第四脑室内及枕大池内脑脊液流动无异常;C:使用球囊扩张导管在双侧乳头体前方三脑室底造瘘(球囊后方发白的为双侧乳头体);D:使用剪刀在三脑室底造瘘(三脑室底蛛网膜下方为基底动脉分叉)。E:造瘘完成后脑室镜经过瘘口探查Liliequist膜已经打开,基底动脉清晰可见;F:术后CT复查,显示双侧侧脑室明显缩小。
1.4 统计学分析
使用 SPSS 18.0统计处理。计数资料比较采用χ2检验,P<0.05 有统计学意义。
2 结果
ETV组3例病人出现一过性发热,为术中冲洗对三脑室内结构刺激所致; 3例气颅,1例少量硬膜下血肿,可能与脑脊液释放过多,脑组织过度塌陷,脑室内注入林格氏液不够有关。均经保守治疗后治愈。VPS组2例病人出现一过性发热,为分流管感染所致,经抗感染治疗后好转;1例气颅,2例硬膜下积液,均经保守治疗后治愈。两组病人术后并发症比较见表2,手术效果比较见表3。随访至术后半年,ETV组复发1例,VPS组复发5例,两组比较有统计学意义(P<0.05)。复发原因分析:ETV组:造瘘口过小;脑脊液蛋白含量较高,合并有蛛网膜颗粒及静脉吸收障碍性脑积水等因素有关。VPS组:5例复发病例考虑与术后颅内感染(1/24)、脑脊液蛋白含量较高阻塞分流管(2/24)、分流管压力选取不适当(2/24)、分流管发生排斥反应(1/24)有关。
对所有40例病人术前腰穿脑脊液与术中脑室内脑脊液蛋白含量进行对比分析,术前腰穿脑脊液蛋白含量平均值为(0.21 g/L)与术中脑室内脑脊液蛋白含量平均值(0.39 g/L)相比,P<0.05,差异有统计学意义。说明梗阻性脑积水患者脑室与蛛网膜下腔的脑脊液生化指标存在差异。在做处置时应对此给予考虑。

表2 两组病人术后主要并发症发生率比较
注:两组病人术后主要并发症发生率比较无统计学差异(P>0.05)。

表3 两组病人手术效果比较
注:两组病人术后治疗有效率比较差异无统计学意义(P>0.05)。
3 讨论
脑积水传统治疗方法是分流术。包括:脑室腹腔分流、腰大池腹腔分流、脑室心房分流、脑室矢状窦分流等。近年,随着医学的进步,利用神经内镜治疗梗阻性脑积水,日渐受到重视。神经内镜下三脑室造瘘术(ETV)已经被部分医院作为治疗脑积水的首选办法[1]。与此同时,分流术也在不断地发展与完善,以适用于不同类型的脑积水。目前学术界最大的争论是在于:梗阻性脑积水,究竟是选择VPS还是ETV[2]?
VPS缺点在于建立的脑脊液循环通道与生理循环不符;分流系统阻塞、感染、过度分流或不足也是常见并发症;体内终生留置异物,甚至发生排斥现象。一例丘脑肿瘤并发脑积水患者,患方对切除肿瘤的风险不能承担,采取分流手术。术后两年间,反复多次出现分流管排斥反应,最终行ETV,同时在内镜下拔除分流管,病人好转(图2)。此外幼儿还要面临多次换管。ETV虽然建立的内循环通路符合脑脊液生理循环,但要求技术设备条件高;存在脑室出血、颅内积气、颅内感染、硬膜下血肿、硬膜下积液、术后发热和一过性动眼神经麻痹、下丘脑损伤及血管损伤等并发症;对于交通性脑积水治疗效果不如VPS。VPS短期内可以解决所有类型的脑积水,而ETV只能解决部分梗阻性脑积水,远期看,还有个别病人发生造瘘口闭锁,再次脑积水的报道[3]。
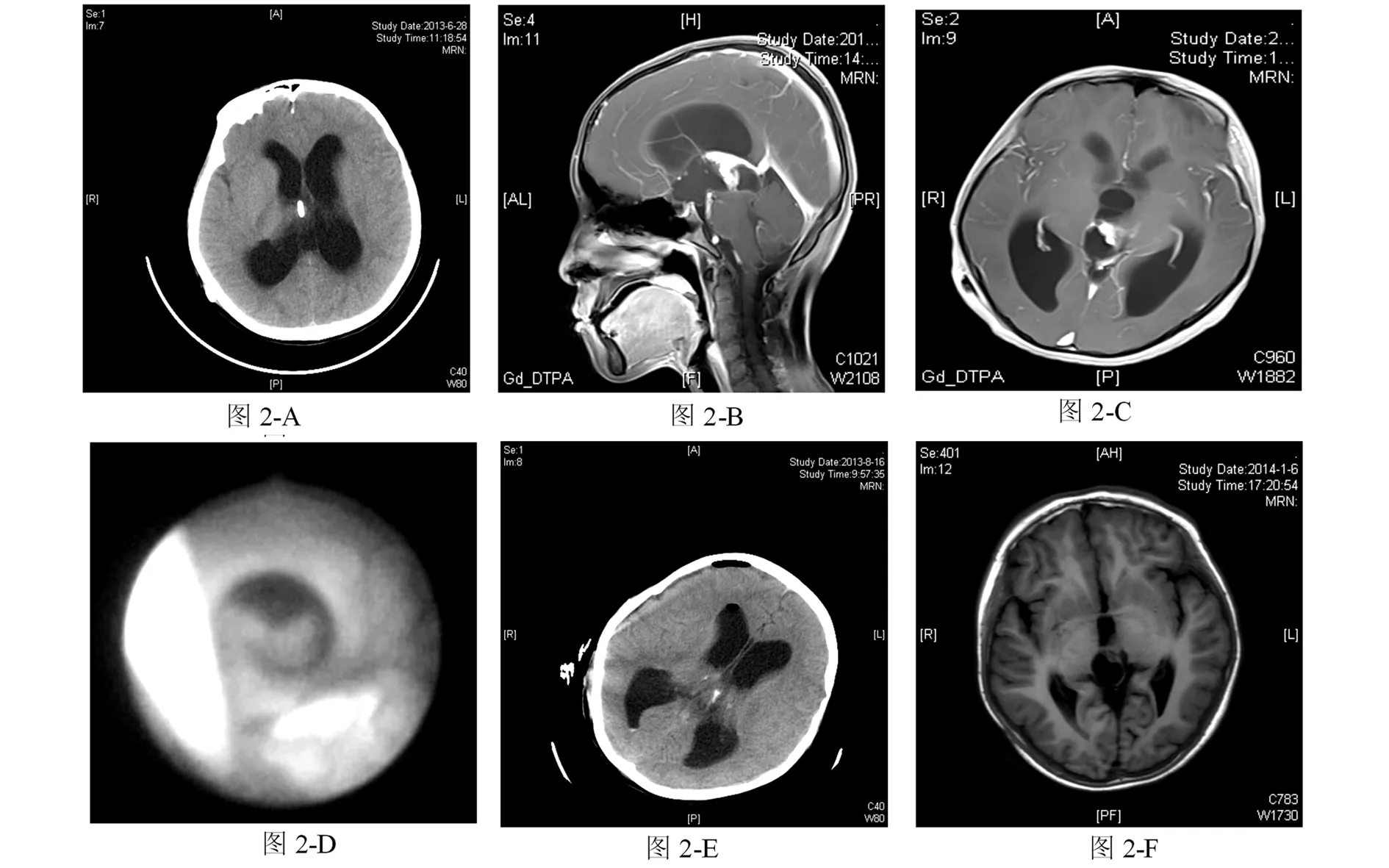
图2 丘脑肿瘤并发脑积水,VPS术后病人出现分流管排斥反应,术后两年行EVT。 A:VPS术后CT扫描,显示右侧脑室较左侧缩小,分流管脑室端位置良好;B:MR扫描显示导水管狭窄,三脑室底部变薄;C:MR水平位扫描显示三脑室前部扩张,三脑室后部被肿瘤侵占;D:ETV手术显示三脑室底部造瘘口及分流管,分流管与脉络丛粘连,脑室镜下拔除分流管;E:ETV术后复查显示分流管脑室端已拔除,未出现脑室出血等并发症;F:术后半年复查,MR扫描显示三脑室后部肿瘤依然存在,三脑室前部明显缩小。
对于同时具备两种技术条件的医生如何选择手术方式?要解决这个问题首先应该对脑积水重新认识。
无论什么原因导致的脑积水,其实质是:①脑脊液分泌大于吸收(如脑室系统的脉络丛乳头状瘤);②脑脊液循环路径阻塞。传统分为交通性和非交通性即梗阻性脑积水。蛛网膜颗粒和静脉吸收障碍引起的脑积水,被划为交通性脑积水。其实,蛛网膜颗粒和静脉吸收障碍,从脑脊液循环通路来讲,也属于梗阻的范畴,只是目前缺乏有效处置办法。我们认为这样的分类过于简单不利于脑积水的治疗。建议按阻塞部位进行分类。如:室间孔闭塞性脑积水、导水管上或下口闭塞性脑积水、正中孔闭塞性脑积水、蛛网膜颗粒及静脉吸收障碍性脑积水等。有的脑积水病人往往合并多个梗阻部位,如导水管上口闭塞性脑积水可以合并蛛网膜颗粒及静脉吸收障碍性脑积水。有了这样的认识对于脑积水选择何种处置方法是有帮助的。
脑积水病因分析应侧重于两点:①疾病导致脑积水的成因(脑脊液循环通路的梗阻阶段)。②疾病造成脑脊液生化指标变化的情况。前者通过术前分析可以得到解决。后者容易被忽略,即使没有被忽略也较难做出正确的答案[4]。实验中我们发现脑室内压力略高于腰穿测压;脑室内脑脊液与腰穿检查脑脊液外观不同;蛋白含量偏高,有统计学差异。这或许可以解释ETV术后发生造瘘口闭锁以及VPS术后发生分流管阻塞的原因,也是我们下一步研究的方向。
综上,我们认为对于脑积水病人,首先要了解脑积水的病因,对于解除病因仍无法缓解脑积水的病人,再结合影像学检查对脑积水按梗阻部位进行分类。磁共振相位对比电影成像检查对于梗阻部位的判断是有帮助的[5]。分流手术依据脑室测压作为选管依据有意义;留取脑脊液做生化分析,对评估造瘘口闭锁、分流管阻塞的风险有帮助。VPS可以借助内镜辅助确认分流管脑室端放置的位置,甚至有学者还借用脑室镜放置分流管腹腔端。对于VPS失败确认为脑室端梗阻的患者,也可以利用脑室镜辅助对脑室端进行处理。对于梗阻性脑积水患者,国外有学者报道,可以先做三脑室底造瘘观察疗效,若无改善,再行VPS。国内因为诸多原因包括经济及社会原因,这方面的诊断性治疗开展比较困难。
我们认为ETV可以作为梗阻性脑积水的首选治疗。原因在于现在内镜已经可以与立体定向、神经导航技术、多普勒超声技术融合。Van Beijnum等[6]通过对病人的长期随访认为:采用神经内镜与立体定向、神经导航技术、激光技术结合,可提高ETV手术安全性和有效性。神经内镜手术的治疗范围正在不断拓展,国外已经由内镜内手术发展到内镜外手术的报道[7],作为神经外科医生应该熟练掌握内镜技术,迎接内镜神经外科时代的到来。
[1]Stovell MG,Zakaria R,Ellenbogen JR,et al.Long-term follow-up of endoscopic third ventriculostomy performed in the pediatric population[J].J Neurosurg Pediatr,2016,12(2):1.
[2]刘 欣,王茂德.第三脑室底造瘘术和脑室-腹腔分流术治疗非交通性脑积水的Meta分析[J].中国微侵袭神经外科杂志,2012,17(1):9.
[3]Sufianov AA,Sufianova GZ,Iakimov IA.Endoscopic third ventriculostomy in patients younger than 2 years:outcome analysis of 41 hydrocephalus cases[J].J Neurosurg Pediatr,2010,5(4):392.
[4]Furlanetti LL,Santos MV,de Oliveira RS.The success of endoscopic third ventriculostomy in children:analysis of prognostic factors[J].Pediatr Neurosurg,2012,48(6):352.
[5]Goyal P,Srivastava C,Ojha BK,et al.A randomized study of ventriculoperitoneal shunt versus endoscopic third venreiculostomy for the management of tubercular meningitis with hydrocephalus[J].Childs Nerv Syst,2014,30(5):851.
[6]Vogel TW,Bahuleyan B,Robinson S,et al.The role of endoscopic third ventriculostomy in the treatment of hydrocephalus[J].J Neurosurg Pediatr,2013,12(1):54.
[7]Cappabianca P.Neuroendoscopy:a modern perspective[J].World Neurosurg,2013,79(s2):S1.
国家自然科学基金面上项目(81472343); 吉林省科技厅自然科学基金面上项目(201115096)
1007-4287(2016)10-1770-04
2016-03-31)
*通讯作者
--腹腔分流管更换术中的作用

