双额叶脑挫裂伤病情恶化危险因素及手术干预后疗效分析
汪惊涛,傅先明,钱若兵,齐印宝,曾明慧,彭 楠,牛朝诗,汪业汉
双额叶脑挫裂伤病情恶化危险因素及手术干预后疗效分析
汪惊涛,傅先明,钱若兵,齐印宝,曾明慧,彭 楠,牛朝诗,汪业汉
目的 探讨双额叶脑挫裂伤病情恶化临床及影像学危险因素并分析手术干预后患者疗效,为早期临床干预提供指导。方法 回顾性分析87例双额叶脑挫裂伤患者临床及影像学资料,根据病情是否恶化并行手术干预分为病情恶化组与病情稳定组,将单因素分析中有统计学意义的危险因素纳入Logistic多因素回归方程,通过逐步法筛选出相关危险因素,最后对患者伤后GOSE评分进行随访。结果 87例双额叶脑挫裂伤患者中病情恶化组21例,病情稳定组66例;Logistic多因素回归分析显示复查头颅CT中双侧侧脑室前夹角>120°(P=0.020)、脑干中脑水平前后径/左右径>1.1(P=0.003)、环池侧翼宽度<0.5 mm(P<0.001)是双额叶脑挫裂伤患者病情进展恶化的独立危险因素;早期恶化组(≤48 h)与迟发恶化组(>48 h)在年龄、入院GCS评分、并发硬膜下血肿上的差异有统计学意义(P<0.05);病情恶化组与病情稳定组伤后GOSE评分差异无统计学意义。结论双额叶脑挫裂伤患者复查头颅CT显示双侧侧脑室前夹角>120°、中脑水平脑干前后径/左右径>1.1、环池侧翼宽度<0.5 mm是保守治疗过程中病情恶化的重要危险因素,筛选出有恶化倾向的病例并早期手术干预可改善患者预后。
颅脑损伤;额叶;脑挫裂伤;危险因素
双额叶脑挫裂伤是脑挫裂伤一种特殊的类型,初期临床症状相对不明显,多采取保守治疗,但在治疗过程中,病情可以迅速恶化,危及患者生命[1]。如何筛选出具有恶化倾向的病例并及时进行临床干预对提高此类患者的救治成功率有重要意义[2]。该研究采用二分类非条件Logistic多因素回归分析双额叶脑挫裂伤保守治疗过程中病情恶化的相关危险因素并对患者预后进行分析,以期为临床早期干预提供指导。
1 材料与方法
1.1 病例资料 选取安徽医科大学附属省立医院神经外科自2011年1月~2015年1月双侧额叶脑挫裂伤患者87例,入选及排除标准:①入院时间≤8 h且无明确急诊手术指征;②入院头颅CT明确双额叶脑挫裂伤诊断的患者,排除双额以外的脑挫裂伤、脑内血肿、严重的原发脑干伤和脑室内出血;③排除既往有严重基础疾病及其他重要脏器严重损伤;④排除凝血功能障碍(INR>1.2或APTT>36 s或PLT<100×109/L);⑤排除临床及影像学资料不完整。
1.2 分组 根据患者保守治疗过程中病情是否进展恶化并行手术干预,将患者分为病情稳定组及病情恶化组;在病情恶化组中,根据病情恶化发生的初始时间是否超过48 h,分为早期恶化组(≤48 h)和迟发恶化组(>48 h)。
1.3 方法
1.3.1 数据采集 数据采集包括患者临床资料和影像学资料采集。①临床资料包括:年龄、性别、受伤机制、入院GCS评分、既往病史(高血压、糖尿病等)、血浆渗透压、病情进展过程、治疗方式等;②影像学资料包括:脑挫裂伤血肿体积及水肿范围、双侧侧脑室前夹角、脑干前后径/左右径、环池侧翼宽度、脑挫裂伤血肿/水肿范围是否超过双侧蝶骨嵴连线、中线移位程度等;③数据采集时间:首次头颅CT检查时间为伤后8~12 h,复查头颅CT及血浆渗透压时间:病情恶化组为恶化前24 h内最后一次复查,病情稳定组为伤后5~7 d;④影像学数据测量:CT扫描以眶耳连线(OM连线)层面为基层,层间距5 mm平行向上扫描;脑挫裂伤血肿体积及水肿范围:选取病灶最大面积的CT扫描层面,测量最长矢径和横径,体积以“矢径(cm)×横径(cm)×层间距(cm)×层数/2”计算公式计算,多处挫裂伤以每处挫裂伤总和计算[3];双侧侧脑室前夹角:以第三脑室上部层面为测量面,以胼胝体为基点,向两侧侧脑室前脚引切线,两切线之间的夹角[4];脑干前后径/左右径、环池侧翼宽度:以鞍上池层面中脑大脑脚水平测定中脑前后左右径(以最长径为测量结果)、环池侧翼宽度;中线移位程度:以第三脑室上部或室间孔层面测量颅内腔宽度,然后测量颅骨内侧到透明隔的长度确定(图1);⑤预后分析评价指标:通过颅脑创伤后格拉斯哥预后分级扩展版评分(GOSE)来评估患者预后。
1.3.2 治疗方法 87例患者入院后根据伤情评估即刻进行个体化综合保守治疗,包括:监测血氧饱合度、机械通气辅助呼吸、纠正水电解质紊乱、改善微循环、脑保护、防治脑水肿、亚低温、营养支持等。21例患者病情进展恶化并接受手术干预,手术干预指征:①进行性意识障碍(GCS评分下降≥2分)和神经功能损害;②复查头颅CT显示鞍上池、脚间池、环池及双侧侧脑室受压闭塞伴或不伴中线移位>5 mm;③脑挫裂伤血肿体积(单侧>20 ml,双侧>40 ml或额底部>15 ml)及水肿范围进行性扩大伴弥漫性脑肿胀患者;④虽无意识进行性下降,但出现剧烈头痛、烦躁异常、视力障碍等颅高压症状,通过脱水、镇静等措施未见明显改善。手术方式:根据脑挫裂伤的部位和范围决定,包括冠状开颅或改良冠状开颅(一侧额叶一侧额颞开颅)等;术中根据颅内压及脑搏动情况决定是否去除骨瓣。
1.4 统计学处理 采用SPSS 16.0软件进行分析,计量资料数据以±s表示,计数资料用百分数表示;非正态分布计量资料的比较采用Wilcoxon秩和检验,计数资料比较采用χ2检验或Fisher确切概率法。采用二分类非条件Logistic多因素回归分析双额脑挫裂伤保守治疗过程中病情恶化的相关危险因素。
2 结果
2.1 双额叶脑挫裂伤病情恶化相关危险因素单因素及多因素分析结果 87例双侧额叶脑挫裂伤患者中病情恶化组21例(24.1%),病情稳定组66例(75.9%)。单因素分析结果显示首次头颅CT中出现硬膜下血肿,复查头颅CT中脑挫裂伤水肿范围、双侧侧脑室前夹角、脑干中脑水平前后径/左右径、脑挫裂伤血肿/水肿范围超过双侧蝶骨嵴连线、环池侧翼宽度上的差异有统计学意义(P<0.05)。见表1。
将单因素分析中有统计学意义的变量纳入Logistic多因素回归方程,通过逐步法筛选变量,最终进入方程有意义的变量为双侧侧脑室前夹角、脑干中脑水平前后径/左右径、环池侧翼宽度。多因素回归分析显示复查头颅CT中双侧侧脑室前夹角>120°、脑干中脑水平前后径/左右径>1.1、环池侧翼宽度<0.5 mm是双额叶脑挫裂伤病情进展恶化的独立危险因素。见表2。

表1 双额叶脑挫裂伤病情进展恶化危险因素单因素分析
2.2 早期恶化组与迟发恶化组患者临床及影像学资料比较 该研究中21例患者病情出现恶化时间为伤后0.4~9 d,平均时间3.5 d;其中早期恶化组(≤48 h)患者8例(38.1%),迟发恶化组(>48 h)患者13例(61.9%)。单因素分析两组患者临床及影像学相关资料,结果显示两组年龄、入院GCS评分、首次头颅CT出现硬膜下血肿的差异有统计学意义(P<0.05)。高龄(≥60岁)、入院GCS评分≤8分、并发硬膜下血肿的患者易出现早期病情恶化。

图1 双额叶脑挫裂伤影像学数据测量
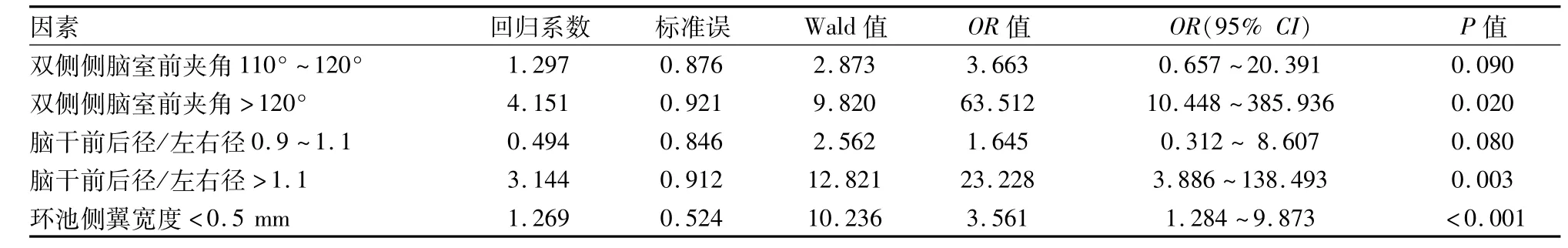
表2 双额叶脑挫裂伤病情进展恶化危险因素Logistic多因素回归分析
2.3 双额叶脑挫裂伤病情恶化组和病情稳定组预后分析 86例患者获得到了随访,病情稳定组1例失访,随访时间0.5~1.0年,平均时间0.625年。预后分析结果显示:病情稳定组伤后GOSE评分1~4分10例,5~8分55例;病情恶化组伤后GOSE评分1~4分5例,5~8分16例,其中死亡1例;两组伤后GOSE评分的差异无统计学意义(P= 0.508)。病情恶化组中,早期恶化(≤48 h)伤后GOSE评分1~4分3例,5~8分5例;迟发恶化(>48 h)伤后GOSE评分1~4分2例,5~8分11例,两者伤后GOSE评分的差异无统计学意义(P= 0.325)。
3 讨论
研究[3,5]报道年龄、入院GCS评分、并发硬膜下血肿、挫裂伤体积、基底池受压、中线移位与脑挫裂伤病情进展及预后相关。该研究将脑挫裂伤中双额叶脑挫裂伤作为研究对象,显示其病情进展过程及危险因素与其他部位脑挫裂伤存在差异。
双额叶脑挫裂伤主要见于枕部着力引起的对冲性损伤,可导致严重的脑水肿和脑内血肿形成,血肿及水肿产生的容积效应和颅内高压自额极轴向和径向同时推压脑中线组织-间脑和脑干,形成中央型脑疝,造成患者在综合保守治疗过程中病情恶化[1-2,4]。如何早期筛选出病情恶化的危险因素并及时临床干预,是提高进展性双额叶脑挫裂伤救治成功率的关键。
本研究中双侧侧脑室前夹角>120°,中脑水平脑干前后径/左右径>1.1,环池侧翼宽度<0.5 mm是双额叶脑挫裂伤病情恶化的独立危险因素:①双侧侧侧脑室前夹角>120°或侧脑室前角变小、闭塞是双额叶脑挫裂伤血肿及水肿径向向后挤压脑组织的间接征象,提示周边压力增高以及脑脊液循环受阻。李煜[4]报道中双侧侧脑室前夹角的角度与颅内压具有相关性,当夹角大于120°时中央型脑疝的发生率明显增加;②正常人中脑水平脑干前后径与左右径比值近似1,当比值大于1.1说明脑干径向受压较重[6]。本研究病情恶化组66.7%的挫裂伤分布在额叶底面及额叶内侧面。结合Wu et al[2]报道中双额叶脑挫裂伤致中央型脑疝的MRI表现及额叶解剖特点,由于双侧大脑镰、额骨和眶顶在空间上的限制,血肿和水肿对大脑前动脉及周边静脉的压迫加重,引起脑组织缺血低氧及代谢紊乱,导致急性脑血管扩张和弥漫性脑肿胀,间脑和脑干向小脑幕裂孔移位,脑干结构受压、牵拉、缺血,前后径与左右径比值增大,网状结构中呼吸和心血管中枢受压,发生不可逆性昏迷或死亡[2,7];③环池侧翼宽度是中脑水平脑池受压程度的反应,也是脑中线结构水平移位的代偿空间。Iaccarino et al[3]报道基底池受压是脑挫裂伤病情恶化的危险因素。双额叶脑挫裂继发的血肿、水肿及脑肿胀产生的容积效应,向后向下挤压双侧颞叶沟回、海马,随着脑中线结构向小脑幕裂孔移位,鞍上池及环池侧翼首先受压,脑脊液循环不畅,颅内压增高的危险增加,加速脑中线结构失代偿的发生[2-3,7]。三者可作为量化指标为早期手术干预提供参考。
研究[1,8]报道中双额叶脑挫裂伤血肿体积、水肿范围与病情恶化相关。本研究表明初始及复查脑挫裂伤血肿体积及水肿范围并不是病情恶化的危险因素,但在单因素分析中病情恶化组复查CT中水肿范围、血肿体积/水肿范围超过双侧蝶骨嵴连线发生率明显高于病情稳定组。双额脑挫裂伤形成的血肿或水肿对大脑前动脉及外侧裂等周边静脉的压迫,造成动脉供血不足及静脉回流受阻,同时由于毗邻的丘脑下部,影响丘脑下部-垂体轴,引起渗透压性脑水肿,造成双额脑挫裂伤血肿体积小但周边水肿明显的特点[6,8],但最终导致病情恶化的病理机制却是难以代偿的颅内高压和严重受压移位的脑中线组织。
双额叶脑挫裂伤恶化发生时间往往迟于其他部位的挫裂伤[1-2,7],本研究中早期恶化(≤48 h)只占38.1%,61.9%的病例恶化发生在48 h之后,平均时间为3.5 d。双额叶通常被认为是中央前回之前没有重要功能的“哑区”,伤后早期患者GCS评分并不能客观反映患者的病情变化趋势,但在一定程度反映了原发性脑挫裂伤的严重程度;高龄患者血管脆性增加,对原发脑挫裂伤及继发性病理改变的耐受及代偿能力有限[7];硬膜下血肿的出现提示挫裂伤撕裂范围广泛,继发性挤压周边脑组织,阻碍静脉回流,加重脑肿胀[5]。高龄、入院GCS评分≤8分及并发硬膜下血肿加速了自身调节能力的丧失,致早期中央型脑疝的发生,往往提示预后不佳。本研究中病情恶化组手术干预后GOSE评分与病情稳定组差异无统计学意义,两组预后良好分别为76.2%、84.6%。双额叶脑挫裂伤患者病情恶化后早期手术干预,可减少对下视丘和脑干等重要脑组织的继发性损伤,控制颅内压及保障良好的血流灌注,有利于预后的改善[7,9-10]。
[1] Peterson E C,Chesnut R M.Talk and die revisited:bifrontal contusions and late deterioration[J].J Trauma,2011,71(6):1588-92.
[2] Wu H,Yang S F,Qiu Y M,et al.The diagnosis and surgical treatment of central brain herniations caused by traumatic bifrontal contusions[J].J Craniofac Surg,2014,25(6):2105-8.
[3] Iaccarino C,Schiavi P,Picetti E,et al.Patients with brain contusions:predictors of outcome and relationship between radiological and clinical evolution[J].J Neurosurg,2014,120(4):908-18.
[4] 李 煜.侧脑室前夹角变化在双侧额叶挫裂伤治疗的指导意义[D].吉林大学,2013.
[5] Alahmadi H,Vachhrajani S,Cusimano M D.The natural history of brain contusion:an analysis of radiological and clinical progression[J].J Neurosurg,2010,112(5):1139-45.
[6] 龙年圣,王伟明,江其尧.CT环池影像对急性颅脑损伤患者预后的预测[J].中华神经外科疾病研究杂志,2003,2(1):68-70.
[7] Gao L,Wu X,Hu J,et al.Intensive management and prognosis of 127 cases with traumatic bilateral frontal contusions[J].World Neurosurg,2013,80(6):879-88.
[8] 潘珏恒,郑颖锋,吴烁龙.双侧额叶脑挫裂伤迟发性恶化的治疗体会[J].中国临床神经外科杂志,2014,19(4):233-5.
[9] Ratnaike T E,Hastie H,Gregson B,et al.The geometry of braincontusion:relationship between site of contusion and direction of injury[J].Br J Neurosurg,2011,25(3):410-3.
[10]Kurland D,Hong C,Aarabi B,et al.Hemorrhagic progression of a contusion after traumatic brain injury:a review[J].J Neurotrauma,2012,29(1):19-31.
Risk factors for deterioration in bifrontal contusions and prognostic analysis of surgical intervention
Wang Jingtao,Fu Xianming,Qian Ruobing,et al
(Dept of Neurosurgery,Affiliated Provincial Hospital of Anhui Medical University,Hefei 230001)
Objective To investigate the clinical and radiological factors for deterioration in bifrontal contusions and analysis prognosis of surgical intervention,providing guidance for early clinical intervention.Methods In a retrospective study,the clinical and radiological parameters of 87 patients identified with bifrontal contusions were collected.Patients were divided into deterioration and stable group according to whether progressing deterioration and receiving surgical intervention.The statistically significant risk factors in single factor analysis were incorporatedinto multivariate logistic regression and selected by stepwise method.Outcomes were evaluated after trauma by using the Glasgow Outcome Scale-Extended(GOSE).Results Of 87 patients identified with bifrontal contusions,21 had experienced deterioration and 66 had remained stable.Multivariate analysis indicated that the bilateral ventricle anterior angle>120°(P=0.020),the ratio between anteroposterior diameter and transversal diameter of brainstem on the mesencephalon level>1.1(P=0.003),the width of basal cisterns wing<0.5 mm(P<0.001)on followup CT were independent risk factors for leading to the occurrence of deterioration.Age,GCS score at admission and subdural hematoma on admission CT were found significant difference between the early(≤48 h)and delayed(>48 h)deterioration group(P<0.05).Furthermore,there was no significant difference in GOSE score between the deterioration group and the stable group.Conclusion The bilateral ventricle anterior angle>120°,the ratio between anteroposterior diameter and transversal diameter of brainstem on the mesencephalon level>1.1,the width of basal cisterns wing<0.5 mm on follow-up CT are risk factors for deterioration in patients with bifrontal contusions who initially treated conservatively.Timely detecting deterioration and early surgical intervention are beneficial to prognosis.
craniocerebral trauma;frontal lobe;cerebral contusion;risk factors
R 651.15;R 322.811;R 651.152
A
1000-1492(2016)08-1208-05
时间:2016-6-22 14:44:59
http://www.cnki.net/kcms/detail/34.1065.R.20160622.1444.062.html
2016-05-04 接收
安徽省科技攻关计划项目(编号:1301042201)
安徽医科大学附属省立医院神经外科,合肥 230001
汪惊涛,男,硕士研究生;
傅先明,男,教授,主任医师,博士生导师,责任作者,E-mail:fuxianmingah@163.com

