全身麻醉与硬膜外麻醉对老年骨科手术患者术后认知功能障碍影响比较
羊瑛,陈宏靖,羊维政
全身麻醉与硬膜外麻醉对老年骨科手术患者术后认知功能障碍影响比较
羊瑛,陈宏靖,羊维政
目的比较全身麻醉(GA)与硬膜外麻醉(EA)对老年骨科手术患者术后认知功能障碍(POCD)的影响。方法行骨科手术治疗的老年患者84例,分为GA组和EA组,各42例。记录两组术中心率、麻醉时间及手术时间;比较麻醉前,麻醉后12、24及72 h的简易精神状态检查表(MMSE)评分;统计两组发生POCD的例数。结果两组术中心率、麻醉时间及手术时间差异均无统计学意义(均P>0.05)。两组麻醉前,麻醉后12及72 h的MMSE评分差异均无统计学意义(均P>0.05),麻醉后24h差异有统计学意义(P<0.05)。GA组麻醉后6及12h的POCD发生率明显高于EA组(均P<0.05)。结论GA麻醉对老年骨科手术患者POCD影响较EA更大,临床上应该根据患者情况选择合适的麻醉方式。
全身麻醉;硬膜外麻醉;老年人;术后认知功能障碍
术后认知功能障碍(POCD)是老年患者术后常出现的神经并发症之一[1],严重影响了患者的生活质量。POCD发病因素较多,其中麻醉方式的选取对其影响历来存在争议[2]。本研究拟探讨全身麻醉(GA)与硬膜外麻醉(EA)对老年骨科手术患者POCD影响的比较,报道如下。
1 资料与方法
1.1一般资料收集2015年2月至2016年4月浙江省磐安县人民医院收治的行骨科手术的老年患者84例,纳入标准:(1)年龄>65岁,ASA分级为I~III级;(2)术前简易精神状态评价量表(MMSE)评分>23分且可配合完成认知功能评定;(3)小学及以上文化程度。排除标准:(1)术前存在神经损伤症状;(2)严重酗酒或精神类药物长期服用者;(3)糖尿病、肝肾功能不全及凝血功能异常者。
按照麻醉方式的不同将84例患者分为GA组和EA组,各42例。GA组男25例,女17例:年龄66~80岁,平均(74.2±5.9)岁;体质量53~87 kg,平均(58.5±12.4)kg。EA组男27例,女15例;年龄67~80岁,平均(73.8±6.0)岁;体质量52~86 kg,平均(60.4±11.5)kg。两组一般情况差异无统计学意义(P>0.05),具有可比性。
1.2手术方法麻醉前30 min,两组患者予0.5 mg阿托品肌注,并对其生命体征进行监测,开放上肢静脉通路,给予10 ml/min的乳酸林格氏液静脉滴注。
GA组:依次予0.04mg/kg咪达唑仑、5 g/kg芬太尼、0.3mg/kg依托咪酯和0.1 mg/kg维库溴铵静脉注射,待3min后,行气管插管,接麻醉呼吸机行机械通气。
EA组:患者平卧,在其L1~2行硬膜外穿刺置管,予2%利多卡因3 ml,并予0.375%罗哌卡因2 ml/次,至麻醉平面;若术中患者血压<11.97/7.98kPa,需加注麻黄碱6 mg/次;若心率(HR)低于50次/min,需加注麻黄碱阿托品0.5mg/次。
1.3观察指标记录两组术中HR、麻醉时间及手术时间;比较麻醉前,麻醉后12、24及72 h的MMSE评分[4];统计两组发生POCD的例数。
1.4统计方法数据采用SPSS 19.0软件分析,计量资料采用均数±标准差表示,采用t检验;计数资料比较采用2检验。P<0.05为差异有统计学意义。
2 结果
2.1两组术中HR、麻醉时间及手术时间比较两组术中HR、麻醉时间及手术时间差异均无统计学意义(均P>0.05)。见表1。
2.2两组麻醉前,麻醉后12、24及72 h的MMSE评分比较两组麻醉前,麻醉后12及72 h的MMSE评分差异均无统计学意义(均P>0.05),麻醉后24 h差异有统计学意义(P<0.05)。见表2。
2.3两组麻醉后6、12及24 h的POCD发生情况GA组麻醉后6及12 h的POCD发生率明显高于EA组(均P<0.05)。见表3。
3 讨论
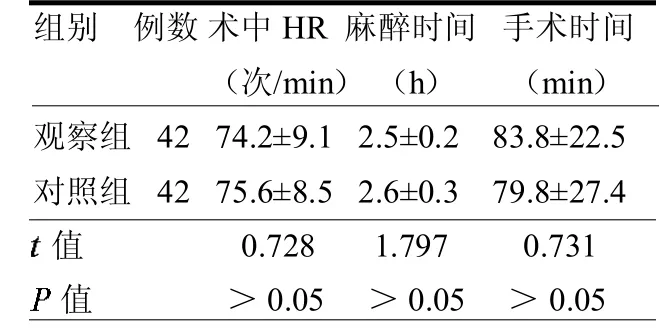
表1 两组术中HR、麻醉时间、手术时间比较

表2 两组麻醉前、麻醉后12 h、24 h和72 h MMSE评分比较分
POCD的发生不仅严重影响了患者的生活质量,其发病因素较多,如手术因素、麻醉因素、年龄、遗传因素、智力水平及接受教育程度等[3],其中麻醉方式的选取对其影响历来存在争议。据国外相关报道显示,老年患者POCD发生率相对更高,国内研究显示,老年患者在非心脏、非神经外科手术后出现POCD的概率为29.6%~40.5%。因此在面对高龄手术患者时,如何选用恰当的麻醉及镇痛方案以降低POCD发生率,是麻醉学界亟待解决的难题[4]。
对于老年患者手术麻醉方案的选择,因为可能面临的术中并发症和不完善的麻醉效果,现今仍以GA为主[5]。其作为一种中枢性镇痛麻醉方式,通过GA药物作用于包括大脑和脊髓在内的中枢神经系统相应靶区,能够达到较为完善的意识消失和疼痛抑制的麻醉效果[6]。然而,GA作为中枢神经系统为作用靶点的麻醉方式,不可避免地会对中枢神经系统及神经递质系统造成一定程度的损害。更有研究认为[7],这种损害是长期持久的,甚至造成不可逆的神经改变,主要体现在对中枢胆碱能系统的损害、促进神经毒性蛋白的合成、加剧中枢神经炎症反应等方面。国际POCD研究中心的一项针对GA下行非心脏手术的老年患者的多中心大样本研究表明,术后1周POCD发生率高达25.8%,术后1~2年POCD持续存在的患者则约1%[8]。而EA较GA来说,能提高患者术中血流动力学稳定,缩小围术期,尤其是术毕、拔管各期的血流动力学波动范围小[9]。
MMSE是目前最为常用的POCD评价量表,具有较高的有效性和可信性,简便易行,适用于老年骨科患者术后认知功能的评价。本研究发现,GA组术后24 h的MMSE得分明显低于EA组,且GA组麻醉后6及12 h的POCD发生率明显高于EA组(均P<0.05)。原因分析可能为GA对中枢胆碱能系统和直接对脑蛋白记忆相关蛋白表达的损害;GA药物的残留对中枢神经系统产生抑制作用,影响神经突触的传递,产生麻醉后效应;对应激反应抑制程度不一有关,EA能更好的抑制神经系统应激反应。

表3 两组麻醉后6、12及2 4h的PO C D发生情况例(%)
综上所述,GA麻醉对老年骨科患者术后短期认知功能影响较EA更大,临床上应该根据患者情况选择合适的麻醉方式。
[1]Shi HJ,Xue XH,WangYL,et al.Effects of different anesthesia methods on cognitive dysfunction after hip replacement operation in elder patients[J].International journal of clinical and experimental medicine,2015,8(3):3883.
[2]莫桂熙,刘奕君,莫坚,等.全身麻醉和硬膜外麻醉对老年骨科手术患者术后短期认知功能的影响[J].现代生物医学进展,2014,14(9):1704-1708.
[3]AtchabahianA,AndreaeM.Long-termfunctional outcomesafterregional anesthesia:a summary of the published evidence and a recent cochrane review[J].Refresher courses in anesthesiology,2015,43(1):15.
[4]王凌,杨昌明,曹明香,等.全身或硬膜外麻醉对老年高血压患者术后短期认知功能的影响[J].中国临床保健杂志,2016,19(2):186-188.
[5]田阿勇,王以亮,马虹,等.全身麻醉复合硬膜外麻醉对老年男性患者术后早期认知功能的影响[J].中国医科大学学报,2014,43(3):252-254.
[6]邓迎丰,徐义国,黄建平,等.老年患者非心脏手术术后认知功能障碍与围术期血清兴奋性氨基酸含量的关系[J].现代实用医学,2014,26(7):877-878.
[7]徐化雪,喻刚国.全身麻醉和硬膜外麻醉
对老年全髋关节置换患者术后短期认知功能的影响[J].中国基层医药,2015,22(3):462-464.
[8]LeeJ,KangH,BaekS,et al.Therelation ship betweenpostoperative cognitive dysfunctionandthedepthofsedationwithpropofolduringspinalanesthesiainelderlypatients[J].The Korean Society of Anesthesiologists,2015,10(3):196-202.
[9]蔡伟华,张良清,李志艺,等.全身麻醉和硬膜外麻醉对老年骨科患者术后短期认知功能的影响[J].中国老年学杂志,2013,33(12):2783-2784.
(本文编辑:钟美春)
10.3969/j.issn.1671-0800.2016.09.027
R614
A
1671-0800(2016)09-1180-03
322300浙江省磐安,磐安县人民医院
羊瑛,Email:yy57321378@sina.com
2016-05-13

