气囊助产技术在自然分娩中的治疗效果观察
马小艳,王华,赵小苏,刘兰平,张群
(江苏大学附属医院产科,江苏镇江212001)
气囊助产技术在自然分娩中的治疗效果观察
马小艳,王华,赵小苏,刘兰平,张群
(江苏大学附属医院产科,江苏镇江212001)
目的探讨气囊助产技术的有效性和安全性。方法选择2012~2015年该院拟行自然分娩的400例产妇作为研究对象,将其随机分为对照组与气囊助产组,各200例,予以相同的产科处理,气囊助产组在分娩过程中宫口开至2~4 cm时使用气囊扩张助产。结果与对照组比较,气囊助产组第一、二产程及总产程明显缩短,差异均有统计学意义(P<0.05),且气囊助产组自然分娩率高,产钳助产率、剖宫产率、分娩后2 h阴道出血量、产后出血率、胎儿窘迫率和缩宫素使用明显减少,差异均有统计学意义(P<0.05)。但两组母婴并发症及尿潴留发生率比较,差异均无统计学意义(P>0.05)。结论气囊助产技术在自然分娩中是一个简单、有效、安全的助产技术,值得在临床推广。
自然分娩;助产学;气囊
近年来由于医源性和社会性因素的影响,我国剖宫产率持续增加,且在某些地区和医院剖宫产率超过了自然分娩率。虽然剖宫产术有利于妊娠期并发症的处理,但增加了住院成本,增加了产妇相关并发症的发生风险,且并未明显减少新生儿缺氧发生率[1-3]。如何减少剖宫产率,增加自然分娩率及减少相关并发症是临床急需解决的问题。
气囊助产术在我国产科应用已超过10年[4-6]。虽然有研究显示其可以提高围产期水平及有效控制剖宫产率,但是由于缺乏大样本、多指标数据及令人信服的证据,其在临床推广方面仍有难度。因此,大多数产科医生对该技术的优势及临床价值没有充分认识。作者通过对本院400例自然分娩的产妇进行生物气囊助产方面的研究,证实其在提高自然分娩、减少剖宫产发生率方面的有效性和安全性。
1 资料与方法
1.1一般资料选择2012~2015年在本院拟行自然分娩的400例产妇作为研究对象。入选标准:足月妊娠,头先露,宫颈巴氏评分大于或等于8分,晚期妊娠无阴道流血,无产道感染,无性传播疾病。
1.2方法在分娩前,签署知情同意书。在初步筛选后,将其随机分为气囊助产组与对照组,各200例。排除高危妊娠。气囊助产组在分娩过程中行气囊助产。有规律宫缩后,宫颈扩张至2~3 cm时,沿子宫颈管一侧将无菌乳胶气囊置入子宫颈内口,充气速度调整为Ⅱ,气囊直径至6~8cm,气囊压力0.3 MPa,持续5 min。
在自然分娩前后每例孕妇需专科医生严密观察。对照组与气囊助产组处理相同,前者未使用气囊扩张。剖宫产指征为胎儿窘迫、胎位异常或产程延长。评价指标分为分娩形式(自然分娩、产钳助产、剖宫产),尿潴留发生率,产后失血和产后出血率、胎儿窘迫率、新生儿窒息、宫颈裂伤、软产道损伤和会阴侧切,分娩后24 h行血常规检测。
1.3统计学处理应用SPSS17.0统计软件进行数据分析,计量资料以±s表示,采用t检验;计数资料以率或构成比表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1两组产妇一般资料比较两组产妇年龄、孕周、妊娠次数及体质量比较,差异均无统计学意义(P>0.05)。见表1。
表1 两组产妇一般资料比较(±s)

表1 两组产妇一般资料比较(±s)
组别n 孕周(周)新生儿体质量(g)气囊助产组对照组200 200 26.32±2.11 25.88±2.41年龄(岁)妊娠次数(次)39.12±1.23 38.94±1.34 1.52±0.46 1.68±0.56 3 457.15±386.45 3 402.23±405.43
2.2两组产妇分娩方式及尿潴留发生情况比较气囊助产组自然分娩率高于对照组,而产钳助产率及剖宫产率低于对照组,差异均有统计学意义(P<0.05);但两组产后尿潴留发生率比较,差异无统计学意义(P>0.05)。见表2。
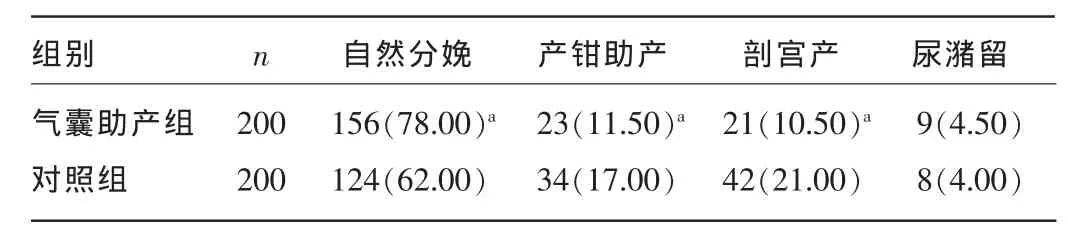
表2 两组产妇分娩方式及尿潴留的发生情况比较[n(%)]
2.3两组产妇临床观察指标比较与对照组比较,气囊助产组第一产程时间、第二产程时间及总产程时间明显缩短,差异均有统计意义(P<0.05)。两组宫颈裂伤、软产道裂伤及会阴切开等比较,差异均无统计学意义(P>0.05)。见表3。与对照组比较,气囊助产组产后2 h失血和产后出血率,胎儿窘迫率、缩宫素使用率均明显下降,差异均有统计学意义(P<0.05)。两组未见有严重产后并发症,如产褥期感染、脐带脱垂、胎儿及新生儿死亡。见表3。
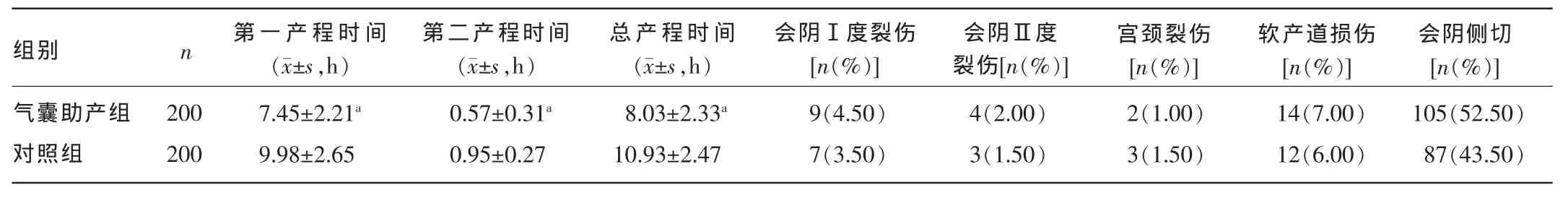
表3 两组产妇临床观察指标比较
3 讨论
生物气囊对于产妇和胎儿的安全性仍有争论,主要问题在于:短时间内气囊在软产道扩张有引起软产道损伤和产时及产后出血的可能;对于头先露胎儿的机械刺激引起胎儿窘迫及新生儿窒息;手术创伤增加感染概率;由于宫颈扩张先于胎头下降,从而引起脐带脱垂等。
本研究中,对气囊助产技术的安全性和有效性进行了观察。与对照组比较,气囊助产组的产后2 h失血和产后出血率、胎儿窘迫率明显下降。两组间产后均未见严重并发症如产褥期感染、会阴侧切、新生儿缺氧、产后尿潴留、产后感染、脐带脱垂等均无明显差异。在2个反映炎症应激反应的敏感指标C反应蛋白质(CRP)及白介素-6(IL-6)上,两组无明显差异。可能原因如下:宫颈及阴道的人工扩张可能增加软产道的延伸,减少先露部分下降阻力,促进胎儿下降,增加子宫反射性收缩,缩短产程减少能量消耗;生物气囊助产缩短由于子宫收缩引起的胎盘血流持续时间及胎头自软产道分娩时间;手术可以减少宫缩乏力引起的产后出血和胎儿缺氧;在绝对无菌条件下,使用乳胶气囊的轻柔操作,短时间内不会对胎儿过度刺激或导致软产道损伤,因此,其不会增加母婴的损伤及感染;考虑到通过缩短产程,分娩可以在短时间完成,气囊不会引起手术并发症,如脐带脱垂。有研究报道,生物气囊助产可以缩短胎头对会阴的压迫时间,减少会阴损伤。
气囊助产术中气囊的放置位置必须正确。当宫颈扩张后,气囊必须置于宫颈管和外口。当阴道下部扩张后,气囊需置于阴道上口。必须遵循基本的安全性和有效性原则,避免发生严重的并发症,如软产道裂伤和脐带脱垂。气囊膨胀速度、大小和持续时间要根据医生的经验及产妇子宫收缩情况而定。在操作时一定要遵循无菌原则。必须密切观察产妇的情况,如宫缩及胎儿心率的变化。为了生物气囊助产平稳顺利,可用2%利多卡因及0.5 mg阿托品封闭宫颈,也可以在分娩前宫颈注射10mg地西泮[7]。此方法可以增加气囊扩张的效果,减少局部扩张的不适。本研究结果显示,与对照组比较,气囊助产组第一、二产程及总产程时间明显缩短,阴道分娩成功率增加,同时产钳助产及剖宫产率下降,产后2 h失血及产后出血率、胎儿窘迫率及缩宫素使用率明显减少,提示气囊助产术是一种安全、简便、有效的助产技术。
总之,生物气囊助产术可以缩短产程、减少出血和降低疼痛,其也可以增加自然分娩率,对于母婴未见有明显不利影响。对于其长期安全性如对于骨盆底的影响还需进一步研究,因此,生物气囊助产术是一种安全有效的助产技术,值得在临床推广。
[1]Pallasmaa N,Ekblad U,Aitokallio-Tallberg A,et al.Cesarean delivery in Finland:maternal complications and obstetric risk factors[J].Acta Obstet Gynecol Scand,2010(89):896-902.
[2]SalimR,ShalevE.Health implications resultingfrom the timingof elective cesarean delivery[J].Reprod Biol Endocrinol,2010,8(1):68.
[3]Pasupathy D,Wood AM,Pell JP,et al.Rates of and factors associated with delivery-related perinatal death among term infants in Scotland[J].JAMA,2009(302):660-668.
[4]邵华江,马建婷,陆杏仁,等.气囊助产术改善阴道分娩质量的临床价值[J].浙江医学2006,28(7):117-119.
[5]Ma J,Shao H,Lu X,et al.The research on the efficacy and safety of bionic air-bagmidwifery[J].ChinJClinObstetGynecol,2011,4:254-257.
[6]Jin Y.Clinical analysis and application of airbag midwifery[J].Chin Moderen Doctor,2008(46):47-48.
[7]Liu YJ,Zhao RL,Tian YH.The effects of vaginal-cervical balloon dilatation on shorting the duration of Labour[J].Chin J Perinatal Med,1998(1):77-79.
10.3969/j.issn.1009-5519.2016.19.045
B
1009-5519(2016)19-3052-02
(2016-05-24)

