双Endobutton技术结合锁骨远端切除治疗肩锁关节脱位
钱臣,徐扬,赵金坤,吴驷东,王磊
(常州市武进人民医院骨科,江苏 常州 213000)
双Endobutton技术结合锁骨远端切除治疗肩锁关节脱位
钱臣,徐扬,赵金坤,吴驷东,王磊
(常州市武进人民医院骨科,江苏 常州213000)
目的探讨双Endobutton技术结合锁骨远端切除治疗肩锁关节脱位的临床价值。方法22 例肩锁关节脱位患者,其中男16 例,女6 例;年龄24~81 岁,平均58.2 岁。所有患者均为单侧损伤。采用双Endobutton技术重建喙锁韧带(斜方韧带和锥形韧带)并结合锁骨远端切除的手术方法进行治疗,对其临床疗效进行随访总结。结果本组22 例患者均获得随访,随访时间4~16个月,平均9个月。X线片检查未见肩锁关节脱位。按Karlsson疗效评价标准评价,优20 例,良2 例,优良率为100%。结论双Endobutton技术结合锁骨远端切除治疗肩锁关节脱位的方法安全、疗效满意、术式先进、术后并发症少,值得临床推广。
肩锁关节脱位;双Endobutton技术;喙锁韧带;锁骨远端切除
肩锁关节脱位是临床常见的一种创伤脱位,约占肩部损伤脱位的12%,占全身关节脱位的3.2%[1]。肩锁关节脱位的传统治疗以保守治疗为主,随着对肩锁关节损伤机制、解剖特点和材料力学的深入研究,大部分医师更倾向于对移位较大的肩锁关节脱位患者行手术治疗[2]。目前肩锁关节的手术治疗方式多样,不过越来越多医师提倡解剖重建喙锁韧带和肩锁韧带来恢复肩锁关节的稳定性,如Endobutton技术。但部分患者术后继发出现肩锁关节炎以致肩部疼痛、功能障碍等问题不得不再次手术,在总结国内外研究成果结合自身经验我们发现行锁骨远端切除术能很好的解决这一术后并发症[2]。自2012年8月至2015年4月采用双Endobutton钢板结合锁骨远端切除治疗肩锁关节脱位22 例,经随访绝大部分患者取得了满意的疗效,现与同行分享手术治疗和术后康复中的一点心得体会。
1 资料与方法
1.1一般资料2012年8月至2015年4月笔者采用双Endobutton钢板结合锁骨远端切除治疗肩锁关节脱位22 例,其中男16 例,女6 例;年龄24~81 岁,平均58.2 岁。所有患者均为单侧损伤,致伤原因为车祸伤15 例,高处坠落伤6 例,重物砸伤1 例。按Rockwood分型[3]均为Ⅲ型,即肩锁关节全脱位;肩锁、喙锁韧带全断裂,明显畸形。距离外伤时间均未超过1个月。主要表现为肩锁关节压痛和肿胀,锁骨外端隆起,向下牵引上肢时会加重畸形,琴键征阳性,肩关节正位X线片示肩锁关节分离脱位者间隙增宽大于等于健侧5 mm。
1.2手术方法臂丛或全麻麻醉成功后,取仰卧位,患肩下垫中单,抬高患肩,以肩锁关节为中心由喙突至锁骨远1/3段后方做长6~9 cm纵弧形切口。暴露肩锁关节(肩峰和锁骨外1/3段)和喙突,探查肩锁和喙锁韧带,探查肩锁关节,清除关节内瘢痕组织及破损的关节软骨盘,切除0.8~1.0 cm的锁骨远端,按压复位肩锁关节。使用克氏针从肩峰处贯穿肩锁关节面做临时固定。在锥状韧带附着点处用4.5 mm钻头从锁骨向喙突钻孔,钻孔时注意使用骨膜剥离器保护喙突下方组织,防止误伤。在此钻孔外侧斜方韧带附着点处再用4.5 mm钻头在锁骨上钻一孔道。使用测深器测量锁骨骨道口与喙突骨道口的距离,再测量喙突隧道的长度,二者长度之和即为袢的长度,选择适当长度的Endobutton带袢钢板。用细钢丝沿着4.5 mm锁骨-喙突骨道牵拉制备好的Endobutton钢板环形袢(1根爱惜邦线穿过外侧两孔),将钢板推到喙突底部后,翻转钢板使其卡于喙突下表面,此时取另1块Endobutton钢板(除去袢),1根爱惜邦线穿过其中间2孔,将Endobutton钢板横穿过袢的下方,爱惜邦线和环形袢打结固定,防止钢板滑脱,锥状韧带重建完成;Endobutton钢板上的2根5号爱惜邦线穿过4.5 mm锁骨骨道,打结固定,斜方韧带部分重建完成。被动活动肩关节以确认肩锁关节复位并稳定,冲洗伤口后逐层缝合关闭切口。
1.3术后处理术后3周内予三角巾悬吊保护,术后第3天可行被动钟摆样功能锻炼,在疼痛不适缓解后可行被动圆锥样功能锻炼,术后3周可以开始行主动前屈、外展、上举功能锻炼。术后8周可去除三角巾保护,行肌肉力量锻炼。
1.4疗效评价标准按Karlsson疗效评价标准[4]评价:a)A级(优):不痛,有正常肌力,肩可自由活动,X线片示肩锁关节解剖复位或半脱位,其间隙小于5 mm;b)B级(良):有轻度疼痛,功能受限,肌力中度,肩关节活动范围90°~180°,X线片示肩锁关节间隙5~10 mm;c)C级(差):疼痛并在夜间加剧,肌力不佳,肩关节活动在任何方向皆小于90°,X线片示肩锁关节仍脱位。
2 结 果
22 例病例手术切口Ⅰ期愈合,术后1周复查X线片示肩锁关节均完全复位。本组22 例病例均获随访,随访时间4~16个月,平均9个月。依照Karlsson疗效评价标准[4]进行评价分级,优20 例,良2 例,优良率100%。临床疗效满意,术后无Endobutton内固定松动及脱出,无关节再脱位发生。
典型病例为一56 岁女性患者,摔伤致左肩关节疼痛伴活动受限1 d,手术前后影像学资料见图1~2。
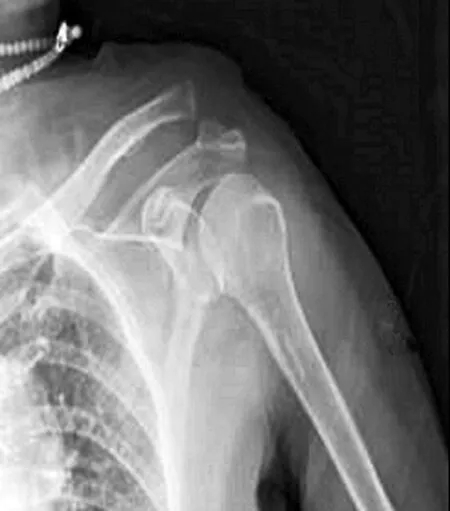
图1 术前X线片示左肩锁关节脱位
3 讨 论
Rockwood分型[3]的标准是基于影像学上锁骨相对于肩峰的移位程度及肩锁关节和喙锁韧带撕裂的程度,它将肩锁关节脱位分为六型。虽然目前大家对各型肩锁关节脱位的治疗还没有权威的观点,但是普遍认为,RockwoodⅠ、Ⅱ型肩锁关节脱位可行胶布固定或石膏条固定的保守治疗,而Ⅳ、Ⅴ、Ⅵ型的急性肩锁脱位则需要行手术治疗。其中对于Ⅲ型脱位是否需要手术治疗争议较大。Ceccarelli等[5]学者通过回顾性分析的方法研究了超过600篇的关于Ⅲ型肩锁关节脱位的治疗文献,研究发现手术治疗与保守治疗相比其疗效在统计学上没有显著差异。因此,Bradly等学者认为急性Ⅲ型肩锁脱位首选保守治疗,保守治疗疗效不佳再行手术。不过仍有许多学者认为保守治疗的时间太长,患者治疗后的生活质量不高,手术治疗适用于对关节功能要求高和外形美观的患者[6]。作者认为基于中国的医疗环境,在排除手术禁忌证后还是主张对Ⅲ型脱位行手术治疗。
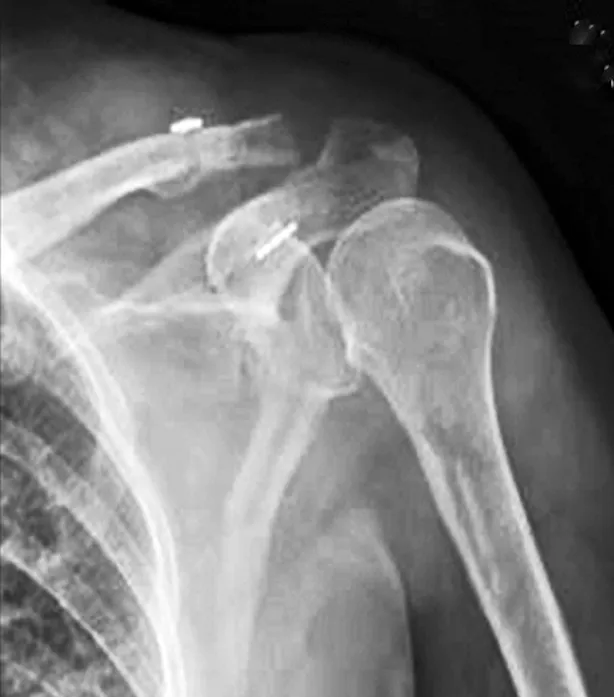
图2 术后X线片示左肩锁关节脱位复位
治疗肩锁关节脱位的传统手术方式很多。常见的有使用交叉克氏针固定、使用克氏针加张力带钢丝固定、锁骨钩钢板内固定。不过解剖上肩锁关节为一个微动关节,锁骨肩胛骨在上肢上举时会发生有节律的运动,而传统的手术方式则完全限制了锁骨和肩胛骨之间的活动,术后肩锁关节处在较大的活动负荷下,长此以往就会发生各种并发症,包括锁骨钩钢板导致的肩峰撞击、克氏针断裂或松动、锁骨肩胛骨骨折或发生骨溶解等。考虑到刚性固定肩锁关节会带来许多术后并发症,国内外学者经过多种尝试和总结,针对肩锁关节是微动关节的解剖特点,发明了Endobutton技术,它保留了肩锁关节的微动,是目前最佳的弹性固定方法[7-9]。肩锁关节周围的关节囊及加厚部分形成的肩锁韧带、三角肌及斜方肌的腱性部分、喙锁韧带提供了其稳定性。仅肩锁韧带断裂只会出现肩锁半脱位,只有在肩锁及喙锁韧带都断裂时才会引起全脱位,因此,喙锁韧带对维持肩锁关节的稳定有很重要的作用。喙锁韧带由斜方韧带和锥状韧带组成,斜方韧带限制锁骨向上移位,位于锁骨长轴的中线前外方。锥状韧带限制锁骨向上和向后移位,位于锁骨长轴中线的后内方。双Endobutton钢板技术就是利用两块Endobutton钢板,使钢板上的环形袢和缝线固定于锁骨和喙突之间,解剖重建喙锁韧带。双Endobutton钢板技术重建喙锁韧带的手术方法较传统术式有以下优点:a)钛合金材料的Endobutton钢板生物相容性好,无需二次手术取出,减轻了患者的痛苦,对今后的生活影响小。b)代替喙锁韧带的环形袢强度超过原有韧带强度的40%,使患者能早期术后功能锻炼,不怕再次脱位。c)手术操作避开了肩锁关节面,使软骨和纤维软骨盘不会损伤,减少了术后创伤性关节炎发生的风险。d)手术操作避免了肩峰和肩袖的损伤,不会发生锁骨钩钢板那样的肩峰撞击,使术后肩关节僵直的发生率显著降低。e)环形袢和爱惜邦缝线具有和原有韧带类似的张力和弹性,使复位重建后的肩锁关节存在微动,而且还保留了锁骨的旋转功能,更接近其生理状态。f)无需手术取自体肌腱,减轻了患者的手术痛苦[10-12]。
通过22 例手术,作者将几点术中的体会与大家分享:a)喙突周围有重要的血管神经,术中应准确定位,暴露清楚,避免损伤;b)在行锁骨远端骨孔钻孔时应该尽量靠前,因为骨孔越靠前,对锁骨的拉力越大,肩锁关节的移位就越小,其对合就越好;c)关于环形袢长度的选择,我们采用的方法是将对折的细钢丝从锁骨骨孔穿过喙突骨孔,然后用自制的克氏针钩子钩住钢丝,回抽钢丝顶住骨孔后在钢丝上做上标记,取出钢丝测量长度后选择相应长度的袢纽扣钢板。一般情况下我们选择袢长度时会比测量的短约5 mm,使肩锁关节能过度复位,术后效果更好。
肩锁关节脱位后一般关节面软骨及纤维软骨盘都会有一定程度的损伤,如果没有及时处理,就会发生创伤性关节炎——这是术后疼痛的主要原因。目前肩锁关节疼痛的终极治疗方案仍是1941年发明的锁骨远端切除术[13]。虽然锁骨远端切除术是一种带有破坏性的手术,但是研究证实只要将锁骨远端的切除长度控制在0.8~1.0 cm,就对颈部和肩关节的活动几乎没有任何影响。安维军等[14]学者研究发现,锁骨远端切除的量小于1.0 cm时可以明显缓解局部疼痛并且可以取得很好的治疗效果,超过1.0 cm时将会适得其反,反而加重疼痛;而当锁骨远端切除量超过5 cm时,就会损伤三角肌的附着点导致三角肌的肌力减弱,影响患者术后的活动。因此,我们在22 例患者的手术中将锁骨远端切除量控制在0.8~1.0 cm,术后22 例患者肩关节功能都恢复良好,无一例发生肩锁关节疼痛,无一例发生三角肌肌力减弱。
双Endobutton钢板技术是目前公认的术式先进、符合人体工学、疗效肯定的治疗肩锁关节脱位的手术方法[15],而锁骨远端切除是目前临床治疗肩锁关节炎的一种理想的术式。因此,双Endobutton技术结合锁骨远端切除的手术方法,既能重建喙锁韧带治疗肩锁关节脱位,又能避免术后因肩锁关节炎形成而引起的疼痛问题,方法安全,疗效满意,术式先进,术后并发症少,值得临床推广。
[1]何鸿陶,陈云丰.肩锁关节解剖和生物力学分析[J].实用骨科杂志,2010,16(10):767.
[2]王勤业,罗亚平,徐忠良,等.肩锁关节脱位的治疗[J].实用骨科杂志,2008,12(14):736-738.
[3]许树柴,袁凯,林定坤,等.肩锁关节脱位诊治进展[J].中国矫形外科杂志,2010,18(14):1180-1183.
[4]李健飞,张健新.肩锁关节脱位诊治进展[J].福建中医院学报,2005,15(增刊):62.
[5]Ceccarelli E,Bondi R,Aliti F,etal.Treatment of acute grade Ⅲ acromioclavicular dislocation:a lack of evidence[J].Orthop Traumatol,2008,9(2):105-108.
[6]Chaudry SN,Waseem M.Clavicular hook plate:complications of retaining the implant[J].Injury,2006,37(7):665.
[7]窦强兵,孙良业,管立新,等.锁骨钩板固定术后肩关节功能障碍的原因分析[J].实用骨科杂志,2010,2(16):154-155.
[8]Chernchujit B,Tischer T,Imhoff AB.Arthroscopic reconstruction of the acromioclavicular joint disruption:surgical technique and preliminary results[J].Arch Orthop Trauma Surg,2006,126(9):575-581.
[9]Ejam S,Lind T,Falkenberg B.Surgical treatment of acute and chronic acromioclavicular dislocation Tossy type Ⅲ and Ⅴ using the Hook plate[J].Acta Orthop Belg,2008,74(4):441-45.
[10]王勤业,罗亚平,常小波,等.两种手术方法治疗Tossy Ⅲ型肩锁关节脱位的临床对比研究[J].实用骨科杂志,2014,20(10):928-930.
[11]王春祯,李登禄,牟世祥.锁骨钩钢板配合喙肩韧带转移治疗青壮年新鲜TossyⅢ型肩锁关节脱位的病例对照研究[J].中国骨伤,2012,25(7):576-579.
[12]田竞,于海龙,薛海鹏,等.Endbutton 技术治疗肩锁关节脱位失效的原因分析[J].中国骨与关节损伤杂志,2012,5(6):497-500.
[13]黄家基,蒙家辉,施伟业,等.锁骨远端骨折及肩锁关节脱位的治疗进展[J].中国医学创新,2010,7(29):187.
[14]安维军,冯育,王拯.锁骨远端切除对锁骨功能影响的临床研究[J].宁夏医学杂志,2010,32(9):786-787.
[15]赵兵清,余斌.三种内固定方法治疗新鲜TossyⅢ型肩锁关节脱位的疗效比较[J].中华创伤骨科杂志,2008,10(4):342.
1008-5572(2016)09-0831-04
R684.7
B
2016-04-03
钱臣(1974- ),男,副主任医师,常州市武进人民医院骨科,213000。

