妊娠相关乳腺癌33例临床病理特征及预后分析
张如艳 李惠平 严颖 邵彬 宋国红 邸立军 姜晗昉 冉然 王环
北京大学肿瘤医院暨北京市肿瘤防治研究所乳腺肿瘤内科/恶性肿瘤发病机制及转化研究教育部重点实验室,北京100142
妊娠相关乳腺癌33例临床病理特征及预后分析
张如艳李惠平#严颖邵彬宋国红邸立军姜晗昉冉然王环
北京大学肿瘤医院暨北京市肿瘤防治研究所乳腺肿瘤内科/恶性肿瘤发病机制及转化研究教育部重点实验室,北京100142
目的分析妊娠相关乳腺癌的临床病理特征、治疗及预后。方法回顾性分析33例妊娠相关乳腺癌患者的临床资料,总结其临床诊治特点、病理特征、组织分型及预后,并结合国内外相关文献分析其发病机制及临床特征。结果33例妊娠相关乳腺癌诊断时中位年龄30岁(24~38岁),Ⅰ期及Ⅱ期者占27.3%(9/33),Ⅲ期占63.6%(21/33),Ⅳ期占9.1%(3/33);伴腋窝淋巴结转移者占78.8%(26/33),28例手术患者中pN3者占53.6%(15/28)。浸润性导管癌占87.9%(29/33),浸润性小叶癌占6.1%(2/33),其他浸润癌占6.1%(2/33)。激素受体阳性者占54.5%(18/33),三阴性乳腺癌占24.2%(8/33),HER2表达型占21.2%(7/33)。1例于妊娠期接受新辅助化疗,足月生产,胎儿健康。中位随访时间32个月(9~142个月),28例手术患者中位无病生存期16.7个月(0.9~57.9个月),中位总生存期68.1个月(8.8~142.1个月)。结论妊娠相关乳腺癌的诊断及治疗常被延误,诊断时腋窝淋巴结转移多且分期晚,应对妊娠及哺乳期间的乳腺肿块引起重视,争取早诊断早治疗。
妊娠期;哺乳期;乳腺癌;临床病理特征;预后
Oncol Prog,2016,14(6)
妊娠与哺乳在长期生存中被认为对乳腺癌的发生有保护作用,而近期的妊娠会增加罹患乳腺癌的风险。1996年有文献首次报道了妊娠对乳腺癌的“双重”作用,妊娠增加了产后15年内的乳腺癌发生率,而在产后15年以后具有保护作用。
妊娠相关乳腺癌(pregnancy associated breast cancer,PABC)是一种特殊类型的乳腺癌,目前为大多数学者所认同的PABC的诊断标准为:妊娠期间与产后1年内诊断的原发性乳腺癌[1-4]。在发达国家,妊娠妇女中乳腺癌的发生率估计为1/10000~1/3000[3],45岁以下女性诊断的乳腺癌中PABC比例为2.6%~7%[3],40岁以下乳腺癌中比例约10%[4],35岁以下乳腺癌中的比例可增高至15.6%[3]。PABC与非PABC相比,尤其对年龄和分期校正后,病理特征、分子分型及预后是否更差目前仍有争议。国内对此方面的研究相对较少,且多为较早期研究,缺乏激素受体、HER2表达、Ki67阳性指数等生物学特征数据,妊娠期间化疗的报道也较少[5-7]。本研究对33例妊娠相关乳腺癌患者的临床病理特征、治疗和预后的情况总结如下。
1 资料与方法
1.1一般资料`
检索北京大学肿瘤医院暨北京市肿瘤防治研究所乳腺肿瘤内科2012—2015年42岁以下女性乳腺癌住院患者共357例,逐个复阅病历,共筛出PABC 37例,占同期住院患者的10.4%,发病于2015年的4例患者因随访时间短未纳入本研究,故本研究组共纳入33例患者,发病年份在2002—2014年,发病年龄24~38岁,中位年龄30岁。其中妊娠期乳腺癌17例,产后1年内乳腺癌16例;妊娠早期7例,妊娠中期4例,妊娠晚期6例;20例患者为首次妊娠时诊断,13例为2次及以上妊娠时诊断;3例患者有乳腺癌家族史;2例伴乳头溢液;临床表现均为无痛性乳腺肿块;从发现症状到确诊从最短1月内,到最长2年内方得到规范诊治时间为1个月至2年。
1.2统计学方法
采用SPSS19.0统计软件分析,生存曲线用Kaplan-Meier法绘制。
2 结果
2.1临床分期
Ⅰ期3例(9.1%),Ⅱ期6例(18.2%),Ⅲ期21例(63.6%),Ⅳ期3例(9.1%);肿瘤2 cm以下者6例(18.2%),2~5 cm者17例(51.5%),大于5 cm者10例(30.3%);其中T4分期6例(18.2%),分别为炎性乳癌1例,局部皮肤粘连2例,乳头受侵1例,橘皮样变1例,皮肤破溃1例;无腋窝淋巴结转移者7例(21.2%),1~3个腋窝淋巴结转移5例(15.2%),4~9个淋巴结转移1例(3.0%),10个及以上腋窝淋巴结转移或锁骨上淋巴结转移者15例(45.5%),另有5例(15.2%)未进行淋巴结外科分期者,为局部晚期及Ⅳ期患者,临床查体及影像学提示有腋窝淋巴结转移。
2.2病理特征
经病理证实,29例为浸润性导管癌(87.9%),2例为浸润性小叶癌(6.1%),其他浸润癌2例(6.1%);根据腺管形成程度、细胞核的多形性及核分裂计数的情况进行组织学分级,组织学分级1级1例(3.8%),2级19例(73.1%),3级6例(23.1%),余7例未报告;ER+、HER2-者12例(36.4%),ER+、HER2+者4例(12.1%),ER-、HER2+者7例(21.2%),三阴性8例(24.2%),另有2例ER/PR均为阳性,HER2免疫组化为++,未进一步行FISH检测;此33例患者中,ER与PR表达基本一致,仅一例ER阳性PR阴性;根据我院病理科诊断标准,Ki67低表达(≤25%)者10例(30.3%),高表达(>25%)者18例(54.5%),余5例未报告。
2.3治疗方法
33例患者中,3例Ⅳ期患者及2例局部晚期患者未进行手术,接受化疗为主的综合治疗,28例接受手术为主的综合治疗,手术患者中pN3者占53.6%(15/28),5例(17.9%)为保乳手术,23例(82.1%)为改良根治术,12例(42.9%)患者术前接受新辅助化疗。
妊娠期间治疗及终止妊娠情况:2例于妊娠24~25周时行乳腺癌改良根治手术,其中1例术后1个月出现癫痫(脑转移)提前终止妊娠,产活胎,后接受系统化疗。1例妊娠7周确诊后手术,1周后人工流产终止妊娠;1例于妊娠3周确诊后手术,手术当日行人工流产终止妊娠。1例患者于妊娠30周时接受CTF(环磷酰胺+吡柔比星+5-FU)新辅助化疗,未出现严重并发症,足月生产,胎儿健康,产后1个月行手术治疗,术后接受辅助放化疗。(表1)
2.4生存情况
截至随访结束,共有12例患者死亡,4例患者失访,失访率12.1%(4/33)。33例患者随访最长144个月,最短9个月,中位随访时间32个月。总生存期(OS)最短9个月,最长144个月,中位OS 68个月(图1)。28例接受手术的患者无病生存期(DFS)最短1月,最长57个月,中位DFS 16.7个月。(图2)
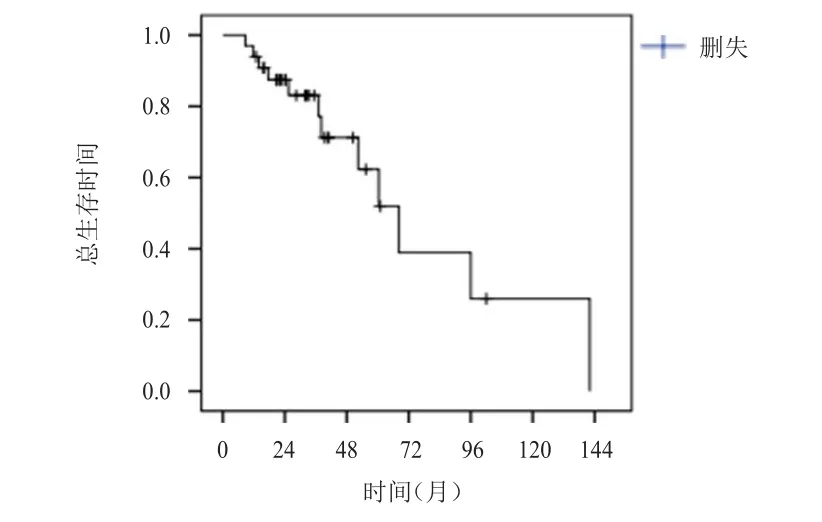
图1 33例妊娠相关乳腺癌总生存时间(OS)

图2 33例妊娠相关乳腺癌无病生存时间(DFS)

表1 33例妊娠相关乳腺癌患者的特征
3 讨论
妊娠相关乳腺癌约占年轻乳腺癌的7%[8],其预后、临床病理特征及治疗目前仍存有争议。PABC组织分化低,Ki67指数高,淋巴结转移多,激素受体阴性比例高[9],研究发现三阴性乳腺癌及HER2过表达的比例在PABC中也高[10]。
本中心在42岁以下的357例住院女性乳腺癌中筛查出37例PABC,占10.4%,最终入组的33例患者平均年龄30岁,最大者38岁。确诊时乳腺癌分期较晚,Ⅲ期及Ⅳ期占72.7%(24/33),Ⅰ期及Ⅱ期仅占27.3%(9/33),伴腋窝淋巴结转移者占78.8%(26/33),手术患者中pN3者占53.6%(15/28)。ER阳性者占54.5%(18/33),三阴性乳腺癌占24.2%(8/ 33),HER2表达型占21.2%(7/33)。本研究结果提示妊娠期乳腺癌诊断时分期晚,淋巴结转移比例高。
本研究收集的病例中发病年份在2002—2014年,其中2002—2005年3例,2006—2008年6例,2009—2011年10例,2012—2014年14例,均为内科住院患者,未包含门诊患者,统计不完全,数据结果显示PABC发病例数呈现出逐年增长的趋势,可能与同期收治患者增多有关。患者癌症分期均较晚,2013—2014年诊断的10例患者中,1例Ⅱb期,8例为Ⅲ期,1例为Ⅳ期,也提示妊娠期乳腺癌发病人数在持续增加,且存在诊断延迟现象。
本组患者中分期晚及病理类型更具侵袭性的趋势与文献报道一致[9-10],但本组的淋巴结转移比例及淋巴结转移分期均较文献中报道更高。关于分期晚原因,考虑主要与诊治延迟有关。入组患者多数存在诊治延迟现象,从发现症状到确诊最长者达2年之久,延迟原因之一为妊娠期及哺乳期间因雌激素与孕激素分泌的影响,乳腺腺泡小叶充分发育,乳腺呈生理性增大,明显胀硬,患者不易早期发现乳腺病变,且部分产科医生对乳腺体检亦不够重视,妊娠哺乳期尤其是妊娠期间,需要权衡对胎儿安全的影响,即使某些检查是安全的,患者亦经常选择将影像学检查、穿刺检查等延迟进行,导致诊断的延迟;即使做出了诊断,更多患者选择至妊娠结束后再进行治疗,导致治疗的延迟。本研究中除2例妊娠早期患者终止妊娠外,仅2例于妊娠期间接受手术治疗,1例于妊娠期间行新辅助化疗。除此之外,我中心收治住院的患者以复发转移患者为主,部分未出现复发转移的患者因未住院治疗可能未进入筛选,也可能某种程度上使得本组患者比文献中报道的分期更晚。
PABC患者确诊时均较年轻,年龄大多小于40岁,而年龄年轻化与更具侵袭性的病理分型及不良预后相关[11]。一项关于散发性和遗传性乳腺癌预后的前瞻性研究POSH研究[12]评价了小于40岁乳腺癌患者的病理特征,结果表明,淋巴结转移阳性者占50.2%,ER阴性者占33.7%,HER-2阳性者占24%。另一项大型研究[13](3522例患者中40岁以下者451例)发现≤40岁与41~52岁乳腺癌患者相比,HER-2阳性比例更高,Luminal A型肿瘤的比例更低,两组患者基底样肿瘤分别为34.3%与27.7%。
有研究提示与非PABC相比,PABC的预后更差。2012年H.A.Azim Jr等[4]一项包括了3628例妊娠相关乳腺癌与37100例非妊娠相关乳腺癌对照的30项对照匹配研究的荟萃分析发现,PABC与非PABC相比,OS及DFS都更短,提示其预后差,复发风险高。Ali等人[14]将40例PABC与非PABC按照年龄和分期1∶1匹配后发现,两组间的ER/HER-2表达情况、治疗情况等无显著差异,依然观察到PABC组生存更差,PABC组中位OS 4.9年,中位DFS 2.7年,非PABC中位OS 6.0年,中位DFS 5.1年,差异有统计学意义。而关于妊娠使得乳腺癌预后更差的原因,可能的解释为妊娠期间雌孕激素升高伴随免疫抑制,可能会改变肿瘤的生物学行为使其更加具有侵袭性[14]。还有学者猜测胰岛素样因子(ILGF)和生长激素在妊娠相关乳腺癌的不良预后中可能发挥作用[15]。但也有研究根据年龄或分期匹配后发现PABC与非PABC之间的生存差异无统计学意义[8,16-17],因此PABC预后差的原因是否与妊娠有关,还是在于人群的年轻化、更具侵袭性的肿瘤亚型、诊治的延迟、诊断时分期晚、接受治疗晚等因素,目前仍存有争议。值得关注的是,荟萃分析及一些配对研究中发现,哺乳期乳腺癌(尤其产后短期内乳腺癌)比妊娠期间乳腺癌临床分期更晚及病理亚型更具有侵袭性,与非妊娠相关乳腺癌相比,预后差异也更显著[8,18]。
妊娠期间乳腺癌的治疗需根据疾病分期、胎龄及病人意愿综合考虑,由肿瘤科、妇产科、儿科等多学科讨论后作出临床决策是最理想的。本研究中有2例妊娠早期乳腺癌患者终止妊娠,2例于妊娠中期手术治疗,1例于妊娠晚期行新辅助化疗,并未出现严重产期并发症且胎儿出生时无先天缺陷。目前认为妊娠期间手术在任何胎龄都不是禁忌,鉴于保乳术后要做全乳放疗,推荐术式为改良根治术,除非术后放疗可以推迟至产后进行;妊娠前三个月为化疗禁忌,中期及晚期根据适应证行辅助化疗或新辅助化疗是可行的,但为避免血液学并发症发生的可能,不应在35周以后或产前3周内行全身化疗。临床常用药物为蒽环及烷化剂为基础的化疗;紫杉醇在妊娠期间化疗的数据有限,如需应用,应每周给药[19-20];曲妥珠单抗在化疗期间的应用仅有个案报道[21-22],若需应用,可于产后开始用药。内分泌治疗在妊娠期间为治疗禁忌。有研究提示终止妊娠并不能改善预后[10],但临床中需根据疾病分期、生物学侵袭性及病人意愿综合考虑做出决策。
综上所述,妊娠相关乳腺癌易延误诊断,预后差,应对妊娠及哺乳期间的乳腺肿块引起重视,积极就诊,争取早期发现早期治疗,盲目提前终止妊娠或将诊断及治疗推迟到产后进行都是不可取的。
[1]Nargotra N,Kalita D.Pregnancy Associated Breast Cancer: Awareness is the Key to Diagnosis-A Case Report[J].J Clin Diagn Res.2015,9(11):ED09-11.
[2]Dimitrakakis C,Zagouri Fe,Tsigginou A,et al.Does pregnancy-associated breast cancer imply a worse prognosis?A matched case-case study[J].,2013,8(3):203-207.
[3]Genin AS,Lesieur B,Gligorov J,et al.Pregnancy-associated breast cancers:Do they differ from other breast cancers in young women[J].Breast,2012,21(4):550-555.
[4]Azim HA,Santoro L,Russell-Edu W,et al.Prognosis of pregnancy-associated breast cancer:A meta-analysis of 30 studies[J].Cancer Treat Rev.2012,38(7):834-842.
[5]张娟,周庆丰,李青峰,等.妊娠期乳腺癌24例临床分析[J].中国肿瘤临床与康复,2009(6):560-564.
[6]齐晓伟,姜军.妊娠期乳腺癌患者可接受化疗[J].中华乳腺病杂志(电子版),2012(5):32.
[7]陈慧华.妊娠哺乳期乳腺癌24例分析[J].中国误诊学杂志.2011,11(22):5454-5455.
[8]Genin AS,Rycke DY,Stevens D,et al.Association with pregnancy increases the risk of local recurrence but does not impact overall survival in breast cancer:A caseecontrol study of 87 cases,The Breast,2015,http://dx.doi.org/ 10.1016/j.breast.2015.09.006.
[9]Frédéric A,Sibylle L,Patrick N,et al.Breast cancer in pregnancy[J].Lancet,2012,379:570-579.
[10]Madaras L,Kovács KA,Szász AM,et al.Clinicopathological features and prognosis of pregnancy associated breast cancer-a matched case control study[J].Pathol Oncol Res,2014,20(3):581-590.
[11]Ribnikar D,Ribeiro JM,Pinto D,et al.Breast Cancer Under Age 40:a Different Approach[J].Curr Treat Options Oncol,2015,16(4):16.
[12]Copson E,Eccles B,Maishman T,et al.Prospective observational study of breast cancer treatment outcomes for UK women aged 18-40 years at diagnosis:the POSH study[J]. J Natl Cancer Inst,2013,105(13):978-988.
[13]Keegan TH,DeRouen MC,Press DJ,et.al.Occurrence of breast cancer subtypes in adolescent and young adult women[J].Breast Cancer Res,2012,14(2):R55.
[14]Ali SA,Gupta S,Sehgal R,et al.Survival Outcomes in Pregnancy Associated Breast Cancer:A Retrospective Case Control Study[J].Breast J,201218(2):139-144.
[15]Thordarson G,Slusher N,Leong H,et al.Insulin-like growth factor(IGF)-I obliterates the pregnancy-associated protection against mammary carcinogenesis in rats:evidence that IGF-I enhances cancer progression through estrogen receptor-alpha activation via the mitogen-activated protein kinase pathway[J].Breast Cancer Res,2004,6:R423-36.
[16]Murphy CG,Mallam D,Stein S,et al.Current or recent pregnancy is associated with adverse pathologic features but not impaired survival in early breast cancer[J].2012,118(13):3254-3259.
[17]Baulies S.et al.Biological and pathological features in pregnancy-associated breast cancer:a matched case-control study[J].Eur J Gynaecol Oncol,2015,36(4):420-423.
[18 Halaska MJ,et al.Presentation,management and outcome of 32 patients with pregnancy-associated breast cancer:a matched controlled study[J].Breast J,2009,15(5):461-467.
[19]Garcia-Manero M,Royo MP,Espinos J,et al.Pregnancy associated breast cancer[J].Eur J Surg Oncol,2009,35: 215-218.
[20]Mir O,Berveiller P,Ropert S,et al.Emerging therapeutic options for breast cancer chemotherapy during pregnancy[J].Ann Oncol,2008,19:607-613.
[21]Bader AA,Schlembach D,Tamussino KF,et al.Anhydramnios associated with administration of trastuzumab and paclitaxel for metastatic breast cancer during pregnancy[J].Lancet Oncol,2007,8:79-81.
[22]Pant S,Landon MB,Blumenfeld M,et al.Treatment of breast cancer with trastuzumab during pregnancy[J].J Clin Oncol,2008,26:1567-1569.
Analysis of clinicopathological features and prognosis of pregnancy associated breast cancer:33 cases
ZHANG Ru-yan LI Hui-ping#YAN Ying SHAO Bin SONG Guo-hong DI Li-jun JIANG Han-fang RAN Ran WANG Huan
Department of Breast Medical Oncology,Beijing Cancer Hospital and Institute,Peking University School of Oncology,Key Laboratory of Carcinogenesis and Translational Research(Ministry of Education),Beijing 100142,China
ObjectiveTo analyze the clinical and pathological characteristics,treatment and prognosis of pregnancy associated breast cancer(PABC).MethodClinical data of 33 PABC patients were reviewed,of which the treatment,pathological characteristics,histological stage and prognosis were summarized.Result33 cases of PABC patients had a median age of 30 years(24~38 years)at diagnosis,in which 27.3%(9/33)were in stage I and II,63.6%(21/33)were in stage III,and 9.1%(3/33)were in stage IV;Axillary nodes metastasis was found in 78.8%(26/33);53.6%(15/28)had pN3in 28 patients with surgery.87.9%cases were diagnosed as invasive ductal carcinoma,6.1%(2/33)were invasive lobular carcinoma,and 6.1%(2/33)were considered to be other invasive carcinoma.54.5%(18/33)were confirmed as hormone receptor positive,24.2%(8/33)were triple-negative,and 21.2%(7/33)were determined to be HER2 over-expressed.One patient received neo-adjuvant chemotherapy during pregnancy,and delivered a healthy matured infant.Median follow-up time was 32 months(9~142 months),and median disease-free survival was 16.7 months(0.9~57.9 months)in 28 cases with surgery,and the overall survival was 68.1 months(8.8~142.1 months).ConclusionDiagnosis and treatment of PABC was often delayed,and were at more advanced stage yet with axillary node involvement at diagnosis,thus it is important to pay more attention to breast mass noticed during pregnancy and lactation,meanwhile early diagnosis and treatment are recommended.
pregnancy;lactation;breast cancer;clinicopathological features;prognosis
R737.9
A
10.11877/j.issn.1672-1535.2016.14.06.10
2016-05-23)
(corresponding author),邮箱:huipingli2012@hotmail.com

