有创呼吸机不同模式对AECOPD合并Ⅱ型呼吸衰竭患者动脉血气及血浆BNP的影响
丁延龄
有创呼吸机不同模式对AECOPD合并Ⅱ型呼吸衰竭患者动脉血气及血浆BNP的影响
丁延龄①
目的:探讨有创呼吸机不同模式对慢性阻塞性肺疾病急性加重期AECOPD合并Ⅱ型呼吸衰竭患者的动脉血气指标及血浆BNP水平的影响。方法:选取2012年1月-2015年4月本院收治的AECOPD合并Ⅱ型呼吸衰竭患者48例作为研究对象,随机分为ASV组(采用ASV模式通气)和SIMV+PSV组(采用SIMV+PSV模式通气),每组24例。比较两组使用通气模式前后RR、HR、pH值、PaCO2、PaO2、BNP变化情况,记录两组患者的平均通气时间和平均调机次数。结果:通气后两组RR和BNP水平均低于通气前,且ASV组降低更为明显,ASV组调机次数低于SIMV+PSV组,比较差异均有统计学意义(P<0.05)。结论:ASV模式和SIMV+PSV模式均能有效改善AECOPD合并Ⅱ型呼吸衰竭患者的呼吸频率和降低BNP水平,且对动脉血气指标的影响不大,其中ASV模式优于SIMV+PSV模式。
慢性阻塞性肺病; 呼吸衰竭; 有创呼吸机通气模式; 动脉血气; 脑钠肽
First-author's address:People's Hospital of Luoding City,Luoding 527200,China
慢性阻塞性肺病急性加重期(Acute Exacerbation of Chronic Obstructive Pulmonary Disease,AECOPD)是慢性阻塞性肺病(COPD)患者在短期内病情超越日常状况的持续恶化且伴有气促加重、痰量增加或痰变脓性[1]。AECOPD主要由呼吸道感染、气道痉挛、排痰障碍等原因引起,可伴有发热等临床症状[2]。对AECOPD患者,通常需要进行有创呼吸机治疗,但有创呼吸机治疗可能引起脑内压升高,引发一系列并发症[3-4]。辅助/控制通气(A/ C)、SIMV+PSV通气(同步指令通气结合压力支持通气)和ASV通气(适应性支持通气)是临床上比较常用的几种通气模式[5-6]。本文特选择AECOPD合并Ⅱ型呼吸衰竭患者48例作为研究对象,探讨有创呼吸机不同模式对其动脉血气指标及血浆脑钠肽(Brain Natriuretic Peptide,BNP)水平的影响,现报道如下。
1 资料与方法
1.1一般资料 根据中华医学会呼吸病学分会制定的COPD诊断标准,选取2012年1月-2015年4月于本院住院治疗的AECOPD患者48例。纳入标准:(1)满足COPD诊断标准;(2)满足AECOPD的诊断标准,即气促加重、痰量增加和/或痰变脓性情况;(3)达到临床有创机械通气标准;(4)符合SIMV+PSV通气、ASV通气的适应证[7-8]。排除标准:(1)有中枢神经系统疾病、急性心肌缺血、神经肌肉性疾病、心律失常、严重脏器功能不全、恶性肿瘤晚期、严重肺大疱者;(2)有创呼吸机通气禁忌证者;(3)中途改用其他通气模式者;(4)经抢救无效最终死亡者。采用随机数字表法将其分为ASV组和SIMV+PSV组,每组24例。两组患者的一般资料比较差异均无统计学意义(P>0.05),见表1。所有研究对象均签署知情同意书,本研究经本院医学伦理委员会批准。
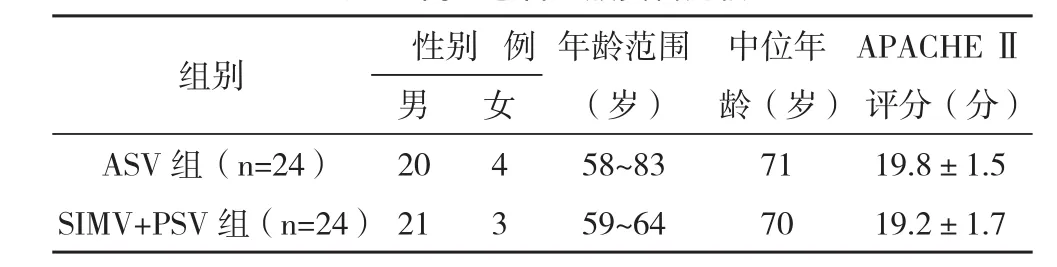
表1 两组患者一般资料比较
1.2方法
1.2.1方案设计 所有患者进入ICU病房后,均给予经验性抗感染治疗,取痰液进行细菌培养及药敏试验,根据试验结果合理调节抗生素,根据患者的实际情况,需要镇静的适度镇静处理。实验通气模式治疗前均采用A/C模式通气,通气4~12 h后(患者情况基本稳定)进行ASV通气或SIMV+PSV通气。于即将使用ASV模式通气或SIMV+PSV模式通气时、使用通气治疗3 h后,分别测定两组患者的呼吸频率(RR)、pH值、血二氧化碳分压(PaCO2)、动脉血氧分压(PaO2)的情况。有创通气24 h后检测患者血浆BNP水平变化情况,并进行组内、组间比较,观察机械通气时间、调机次数、撤机成功情况。机械通气治疗采用瑞士Hamilton公司的伽利略呼吸机和伽利略金呼吸机,采用德国SIEMENS SC7000心电监护仪监测患者生命体征,美国康仁850型血气电解质分析血气指标。
1.2.2通气参数设置 A/C通气参数:潮气量(VT)为7~9 mL/kg,呼吸频率(RR)为16 次/min,吸入氧浓度(FiO2)为50%。ASV通气参数设置与调节:起始分组通气百分比(MV)设置为100%,呼吸末正压(PEEP)设置为3~5 cm H2O,FiO2设置为50%,MV与A/C模式基本保持一致,ASV通气0.5 h后复查患者的动脉血气指标。根据血气分析结果调整MV,确保PaCO2≤55 mm Hg、FiO2≤30%时PaO2≥65 mm Hg。ASV通气下,当患者出现肺部感染窗,且满足MV降至50%、PEEP在3~5 cm H2O、FiO2≤30%的条件下,患者血气指标分析结果显示正常,则改用无创机械通气。SIMV+PSV通气参数设置与调节:VT设置为7~9 mL/kg,RR设置为12~15 次/min,呼吸比设置为1∶2,PSV设置为20 cm H2O,MV同A/C通气模式,PEEP、FiO2同ASV通气模式。SIMV+PSV通气0.5 h后复查患者的动脉血气指标,通过调节RR、呼吸比、PEEP和FiO2来确保通气、氧合指标保持在正常范围,范围值同ASV通气模式。在SIMV+PSV通气模式下,当患者出现肺部感染窗,呼吸机压力支持在10~12 cm H2O,指令频率为10~12次时,改用无创机械通气。根据Capdevila等[9]撤机标准,如果有创呼吸机撤离后48 h内,患者出现以下各指标中的任意2项或多项时,视为撤机失败,需要重新上机:(1)PaCO2上升超过20 mm Hg;(2)PaO2<60 mm Hg;(3)RR增快超过10 次/min或心率增快超过20 次/min;(4)发生胸锁乳突肌明显参加呼吸运动;(5)患者有明显的极度疲劳现象;(6)发生心力衰竭、心律失常或休克;(7)再次出现肺性脑病。
1.3统计学处理 使用SPSS 18.0软件对所得数据进行统计学分析,计量资料以(±s)表示,比较采用t检验,计数资料以率(%)表示,比较采用 字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1两组患者通气前后血气指标和BNP水平比较 通气后两组RR和BNP水平均低于通气前,且ASV组降低更为明显,比较差异均有统计学意义(P<0.05),见表2。
表2 两组患者通气前后血气指标和BNP水平比较(±s)
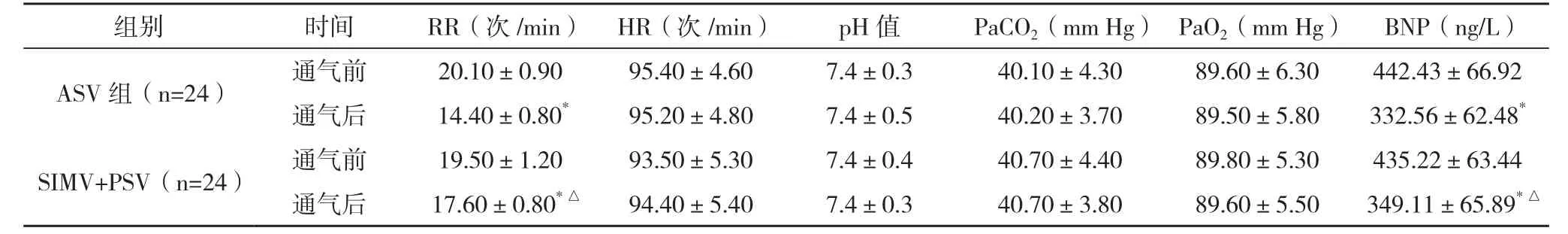
表2 两组患者通气前后血气指标和BNP水平比较(±s)
*与通气前比较,P<0.05;△与ASV组同时期比较,P<0.05
组别 时间 RR(次/min) HR(次/min) pH值 PaCO2(mm Hg) PaO2(mm Hg) BNP(ng/L)ASV组(n=24) 通气前 20.10±0.90 95.40±4.60 7.4±0.3 40.10±4.30 89.60±6.30 442.43±66.92通气后 14.40±0.80*95.20±4.80 7.4±0.5 40.20±3.70 89.50±5.80 332.56±62.48*SIMV+PSV(n=24) 通气前 19.50±1.20 93.50±5.30 7.4±0.4 40.70±4.40 89.80±5.30 435.22±63.44通气后 17.60±0.80*△ 94.40±5.40 7.4±0.3 40.70±3.80 89.60±5.50 349.11±65.89*△
2.2两组通气时间、调机次数及撤机情况比较 ASV组调机次数低于SIMV+PSV组,比较差异有统计学意义(P<0.05),见表3。
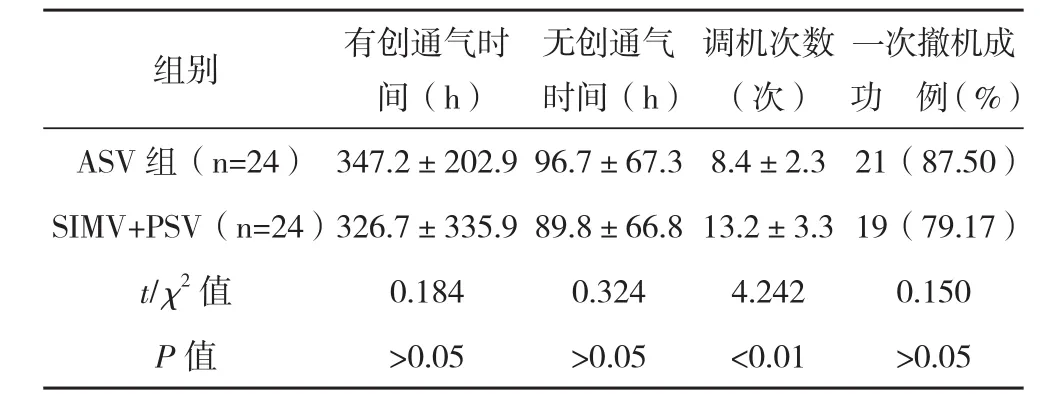
表3 两组患者通气时间、调机次数及撤机情况比较
3 讨论
慢性阻塞性肺病(COPD)是一种可预防和治疗的疾病,临床特点表现为不完全可逆的气流受限,气流受限呈进行性加重,病理改变发生在中心气道、外周气道、肺实质和肺血管,是小气道病变和肺实质破坏等因素的共同结果,可进一步发展成为肺心病和呼吸衰竭[10-12]。COPD患者如果存在呼吸道感染、气道痉挛及排痰障碍等情况,其病情可在短期内超越日常状况的持续恶化且伴有气促加重、痰量增加或痰变脓性,发展成为AECOPD[13]。AECOPD的致残率和死亡率均很高,相关研究显示40岁以上的人群中,AECOPD的发病率高达9%~10%,严重威胁着人类的健康及生命安全[14]。AECOPD患者的治疗中,有创呼吸机通气治疗是一种有效的手段,可以有效改善患者的肺顺应性、气道阻塞及生理死腔等情况[15]。然而,有创呼吸机治疗极容易造成肺充气过度情况,引发一系列并发症[16]。因而在对AECOPD患者进行有创呼吸机通气治疗中,确保呼吸机充分休息和保证足够的肺泡通气量来维持气体交换的同时,又要防止废用性萎缩和防止肺过度充气,所以对呼吸通气模式的选择是一个比较关键的环节[17]。18世纪70年代中期,Hunter将风箱气体吹入患者肺中,标志着有创呼吸通气的诞生。最初由于技术水平、环境及设备条件的限制,有创呼吸通气模式多采用间歇性正压通气模式(IPPV),经过多年的发展,间歇性指令通气(IMV)、同步间歇性指令通气(SIMV)、分钟指令通气(MMV)、压力支持通气(PSV)、适应性支持通气(ASV)相继被开发[18-19]。本研究中的A/C模式,是将控制通气(CV)模式和辅助通气(AV)模式结合起来,兼顾CV和AV的优点的同时,又减少了两者的缺点,在过去的一段时期内临床应用非常广泛[20]。
本研究中笔者采用临床随机对照实验,分析了治疗AECOPD合并Ⅱ型呼吸衰竭中,采用ASV通气模式和SIMV+PSV通气模式对患者的动脉血气及血浆BNP影响(与A/C通气模式比较),结果显示与CV模式比较,ASV模式和SIMV+PSV模式均能改明显善患者的呼吸频率和降低BNP水平,且对患者的pH值、HR、PaCO2、PaO2影响不明显;与SIMV+PSV模式比较,ASV模式对患者呼吸频率和BNP水平的改善情况明显较好,且调机次数明显较低,一次撤机成功率比较也略高于SIMV+PSV模式。综上所述,ASV模式是治疗AECOPD合并Ⅱ型呼吸衰竭患者的较为理想的模式,临床治疗AECOPD合并Ⅱ型呼吸衰竭可尽可能考虑选择ASV模式。
[1]高珣,肖青勉,朱保月,等.俯卧位机械通气对慢性阻塞性肺病急性加重期患者氧合的影响[J].广东医学,2015,36 (2):287-289.
[2] Palmer L J,Celed ó n J C,Chapman H A,et al.Genome-wide linkage analysis of bronchodilator responsiveness and postbronchodilator spirometric phenotypes in chronic obstructive pulmonary disease[J].Hum Mol Genet,2003,12(10):1199-1210.
[3]陈强.慢性阻塞性肺疾病急性发作合并重度呼吸衰竭患者行有创机械通气治疗不同时机的对照研究[J].重庆医学,2013,42(4):444-445.
[4] Bellone A,Spagnolatti L,Massobrio M,et al.Short-term effects of expiration under positive pressure in patients with acute exacerbation of chronic obstructive pulmonary disease and mild acidosis requiring non-invasive positive pressure ventilation[J]. Intensive Care Med,2002,28(5):581-585.
[5]余文凯.无创与有创正压通气在治疗COPD合并Ⅱ型呼衰中的应用[J].临床肺科杂志,2014,18(8):1395-1397.
[6]王永,宋苏娟,朱宝山.双水平气道正压通气联合雾化吸入治疗AECOPD临床研究[J].临床肺科杂志,2014,19(10):1800-1802.
[7]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.COPD诊治指南(2007年修订版)[J].继续医学教育,2007,21(2):31-42.
[8] Khialani B,Sivakumaran P,Keijzers G,et al.Emergency department management of acute exacerbations of chronic obstructive pulmonary disease and factors associated with hospitalization[J].J Res Med Sci,2014,19(4):297-303.
[9] Capdevila X J,Perrigault P F,Perey P J,et al.Occlusion pressure and its ratio to maximum inspiratory pressure are useful predictors for successful extubation following T-piece weaning trial[J].Chest,1995,108(2):482-489.
[10] Nicolini A,Mollar E,Grecchi B,et al.Comparison of intermittent positive pressure breathing and temporary positiveexpiratory pressure in patients with severe chronic obstructive pulmonary disease[J].Arch Bronconeumol,2014,50(1):18-24.
[11]王轶娜,杨宇,陈平,等.无创正压通气对慢性阻塞性肺疾病急性加重合并Ⅱ型呼吸衰竭患者血浆N端脑利钠肽前体水平的影响[J].中南大学学报,2012,55(4):6-12.
[12]於红芹.呼吸衰竭患者的临床治疗[J].中国医学创新,2012,9(23):134-135.
[13]甘文云,李海明,王运,等.无创正压通气对慢性阻塞性肺疾病急性加重合并Ⅱ型呼吸衰竭患者血浆脑钠肽浓度的影响[J].中国实用医药,2014,9(20):125-127.
[14]金怡,徐中菊.BiPAP呼吸机治疗COPD急性加重期合并急性左心衰患者的疗效观察[J].实用临床医药杂志,2015,19 (24):20-22.
[15]秦艺玮,尚观胜,付强,等.机械通气对呼吸衰竭并肺动脉高压患者BNP的影响研究[J].现代生物医学进展,2015,13(34):6766-6769.
[16]包秀芳,孙萍.双水平气道正压无创通气辅助治疗重度子痫前期合并急性心力衰竭临床疗效[J].中国循环杂志,2015,30(12):1191-1194.
[17]马志益,邹欣,翁端丽,等.目标潮气量无创通气在Ⅱ型呼吸衰竭并心功能不全早期应用探讨[J].临床肺科杂志,2016,21(2):213-216.
[18]周文来,郑祥德,李充沛,等.两种有创机械通气模式在肺挫伤患者的比较研究[J].中外医疗,2016,36(2):12-14.
[19]陈阳,陈昌荣,韩逸枫.不同压力水平无创正压通气治疗慢性阻塞性肺疾病急性加重期伴Ⅱ型呼吸衰竭的临床效果及其对血气指标的影响[J].实用心脑肺血管病杂志,2015,23 (11):80-83.
[20]朱红艳,赵白来,章府,等.慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭患者机械通气持续时间相关因素分析[J].中外医学研究,2015,13(36):38-39.
The Effects of Different Patterns of Invasive Ventilation on the Arterial Blood Gas and Plasma BNP of the Patients with Type Ⅱ Respiratory Failure Combining with AECOPD
DING Y an-ling.
Medical Innovation of China,2016,13(19):122-125
Objective:To explore the effect of different patterns of invasive ventilation on the arterial blood gas and plasma BNP of the patients with type Ⅱ respiratory failure combining with AECOPD.Method:From January 2012 to April 2015,48 cases of AECOPD combined with type Ⅱ respiratory failure in our hospital were selected as the research objects,they were randomly divided into the ASV group (was given the ASV ventilation mode) and the (SIMV+PSV) group (was given the SIMV and PSV ventilation mode),each group had 24 cases.RR,HR,pH,PaCO2,PaO2and BNP changes of two groups before and after ventilation mode were compared,the average duration of ventilation and average number of adjusting machine of two groups were recorded.Result:The levels of RR and BNP of two groups were all lower than before ventilation,and the ASV group decreased more obviously,the number of adjusting machine of (SIMV+PSV) group was lower than ASV group,the differences were statistically significant(P<0.05).Conclusion:Model of ASV and SIMV+PSV could effectively improve the respiratory rate of AECOPD patients with type Ⅱ respiratory failure and reduce the level of BNP.At the same time,the two models have small influence on the index of arterial blood gas,the ASV model has better effect than the SIMV+PSV mode genenarally.
Chronic obstructive pulmonary disease; Respiratory failure; Invasive mechanical ventilation mode; Arterial blood gas; Brain natriuretic peptide
10.3969/j.issn.1674-4985.2016.19.035
①广东省罗定市人民医院 广东 罗定 527200
丁延龄
2016-02-14) (本文编辑:李颖)

