子宫切除术同时切除双侧输卵管对卵巢功能中远期影响的系统评价
蔡艳,汪期明,黄勇
子宫切除术同时切除双侧输卵管对卵巢功能中远期影响的系统评价
蔡艳,汪期明,黄勇
目的 系统评价子宫切除术同时切除双侧输卵管对卵巢功能的近期影响。方法 检索Cochranelibrary、The CochraneCentralRegister of Controlled Trial(sCENTRAL)、MEDLINE、EMBASE、CNKI、中国生物医学文献数据库、万方数字化期刊全文数据库,并手工检索相关文献,纳入关于子宫切除术同时切除双侧输卵管对卵巢功能影响的随机对照试验(RCT);检索无时间限制;由两名研究者完成文献筛选、资料提取并采用GRADE标准及CochraneReviewerHandbook 5.1.4质量评价标准对RCT进行评价,采用Cochrane协作网提供的RevMan5.3.3软件进行Meta分析。结果 最终纳入6项研究,子宫切除术同时切除双侧输卵管为试验组共325例,单纯切除子宫保留输卵管为对照组共312例。Meta结果显示:试验组和对照组患者术前雌二醇(E2)、黄体生成素(LH)、卵泡刺激素(FSH)水平比较差异均无统计学意义(均>0.05),术后6个月试验组和对照组E2、LH、FSH水平比较差异均无统计学意义(均>0.05)。结论 有限的证据提示,子宫切除术同时切除双侧输卵管和保留输卵管对卵巢功能的中远期影响无明显差异。由于纳入研究存在选择性偏倚、测量性偏倚的可能性,故目前尚不能得出肯定的结论,期待将来更多严格的随机双盲对照试验提供高质量的证据。
子宫切除术;输卵管切除术;卵巢功能;系统评价
对于良性疾病需行子宫切除患者在以往手术中均常规保留双侧输卵管。行子宫切除术后盆腔包块发生与输卵管粘连包裹相关性较大[1-5],且保留的输卵管远期可有癌变发生[6-10]。能否一并切除双侧输卵管、保留输卵管对于卵巢功能的影响是否有益等都值得进一步研究。本研究旨在通过Meta分析,全面、定量、系统地评价子宫切除术同时切除双侧输卵管对卵巢功能的中远期影响,为进一步指导临床治疗提供依据。现将结果报道如下。
1 资料与方法
1.1 检索策略 本研究检索了 MEDLINE、EMBASE 和 cochranelibrary、CENTRAL、current controlled trials、the national research register、clinical trials等外文主要数据库,检索时间无限制,并结合查找纳入研究参考文献等其他方式。
(1)EMBASE PUBMED,采 用OVID平台同时进行检索,检索式如下:Ovarian reserve AND hysterectomy AND (salpingectomy OR fallectomy OR tubectomy),Ovarian function AND hysterectomy AND (salpingectomy OR fallectomy OR tubectomy)。(2)Cochrane library、CENTRAL、current controlled trials、the national research register、clinical trials检索词:Ovarian reserve,ovarian function,hysterectomy,salpingectomy,fallectomy,tubectomy。
(3)中文科技期刊全文数据库、中国知网、中国生物医学文献数据库、万方数据、维普科技期刊检索词:卵巢功能、子宫切除术、卵巢内分泌、性激素、输卵管切除术。(4)手工检索尚未发表或已发表的会议论文和资料,手工检索无语言种类限制。
1.2 文献纳入和排除标准
1.2.1 纳入标准 (1)研究类型:纳入所有因子宫良性病变需行子宫切除和/或同时切除输卵管对卵巢功能影响的随机对照试验(RCT);(2)纳入对象:患子宫良性疾病,拟行保留卵巢的子宫切除术。所有患者月经周期稳定,术前无激素治疗史;(3)干预措施:研究组为子宫切除同时切除双侧输卵管组,对照组为切除子宫保留输卵管组。
1.2.2 排除标准 理论性短文、综述、个案报道、分类不明确的临床研究等;研究对象是交界性卵巢肿瘤或者恶性卵巢肿瘤;除干预措施外存在其他治疗方法;结局指标观察时间点不符合。
1.2.3 结局指标 生殖激素水平的测定:采用放射免疫法或化学发光法测定血清卵泡刺激素(FSH)、黄体生成素(LH)和雌二醇(E2)水平。试验组和对照组均于术前、术后6个月、12个月进行检测,于月经周期第3~5天抽血。
1.3 文献筛选和质量评价
1.3.1 文献筛选与资料提取 根据设计的表格,两名评论员共同提取信息,并且双方交叉检查对方提取的信息,在有异议的地方双方需要共同讨论或者直接交给第三方判断,缺乏的资料应尽量与原文作者联系获得完善的资料。对于研究资料不完整且全文无法获得者均应排除,对于完整的文献应提取一般资料、研究方法、干预措施以及研究结果等信息。
1.3.2 质量评价 纳入文献质量应按照Cochrane图书馆推荐的评估工具进行评价。
1.4 统计方法 采用Cochrane提供的RevMan5.3.3统计软件对结果进行系统评价。采用分析各组结果间的统计学异质性,当≥0.01即为各组间没有统计学异质性,反之则有。2用来分析各个研究结果的异质性,>70%则不能进行合并效应量分析。当纳入的各研究间无异质性(≥0.01,2<50%),则采用固定效应模型进行Meta分析;当各研究间存在统计学异质性(< 0.01,2<50%),则采用敏感性分析寻找异质性来源,并分析异质性产生的原因;如无法除异质性,则采用随机效应模型。连续性变量资料采用加权均数差(WMD)其95%CI表示,<0.01为差异有统计学意义。
2 结果
2.1 FSH水平 各个研究组术前进行比较,各亚组无统计学异质性(>0.01)。且术后6个月、12个月试验组与对照组之间差异无统计学意义(>0.05)。前者MD为-0.02,95%CI在-0.19~0.15;后者MD为-0.12,95%CI在-0.28~0.04。见封四彩图1。

图1 (a) 术后6个月E2水平
2.2 LH水平 各个研究组术前进行比较,各亚组无统计学异质性(>0.01)。且术后6个月、12个月试验组与对照组之间比较差异无统计学意义(>0.05)。前者MD为-0.03,95%CI在-0.20~0.14;后者MD为-0.00,95%CI在-0.16~0.16。见封四彩图2。
2.3 E2水平 各个研究组术前进行比较,各亚组无统计学异质性(>0.01)。前者MD为0.08,95%CI在-0.09~0.25;后者MD为0.20,95%CI在0.05~0.36)。见图1。
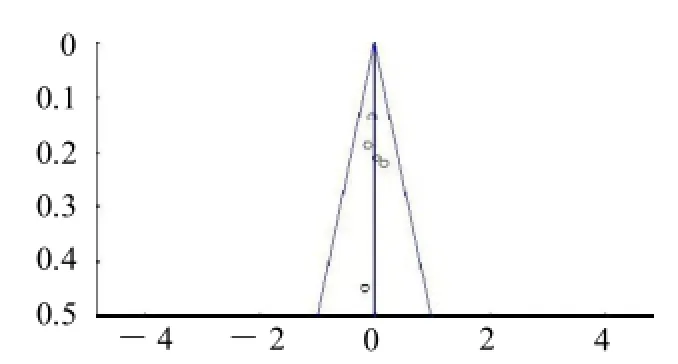
图2 (a) 术后6个月FSH水平
2.4 发表偏倚 术后6个月FSH、LH、E2水平、术后12个月FSH、LH、E2水平漏斗图对称性好,发表偏倚小。见图2。

图2 (b) 术后12个月FSH水平
3 讨论
大多数子宫切除术后盆腔包块患者中发现合并输卵管积水、扭曲,部分患者出现在术后3个月[1-2,9],以往良性疾病需要手术切除子宫者均保留两侧输卵管。以往研究输卵管切除后对卵巢储备功能的影响是在保留子宫体前提下进行的,这种传统做法是否合理?输卵管癌发生率虽然低,但有研究表明输卵管炎症可诱发输卵管恶性肿瘤,而盆腔浆液癌也可来源于输卵管黏膜病变[4],切除输卵管后避免了该病累患。
本研究利用系统综述Meta分析的方法对已经发表的有关子宫全切同时切除双侧输卵管对于卵巢中远期功能影响进行了综合及定量评价,旨在在扩大样本量的基础上得出更为客观、可信的结论,结果显示子宫全切同时切除双侧输卵管对于卵巢中远期功能差异无统计学意义。为了保证结果的代表性和外推性,本研究对国内外常用的数据库进行了检索,为了保证研究的均质性,笔者除了严格按照一般的纳入和排除标准选择文献外,还剔除掉了观察指标不详尽的文献,最终检索到6篇文献[11-16],纳入Meta分析的文献,其设计方案一致,对照组与病例组在基本特征方面匹配,并保持同一来源。
虽然Meta分析有很多优点,但由于以下原因解释结果时仍需要慎重:(1)方法学质量。本系统评价所纳入的试验质量较低,资料采用Jadad评分标准评分均为2分,大部分试验描述采用了随机分组;但纳入的随机对照试验未详细描述具体的随机方法及随机分配方案;所有纳入研究均存在选择性偏倚的可能性。(2)本系统评价中通过漏斗图有效评价了发表偏倚,结果显示发表偏倚小。但本研究数据均来自已经发表的文献,未发表的相关资料未能获得。(3)结局指标的评价。各研究组结局指标均为生殖激素水平。缺乏经阴道超声监测窦卵泡数、卵泡期、卵巢间质的血液供应情况。且目前对卵巢贮备功能评估的实验室指标有更好的指标,如抗菌勒氏管激素(AMH),但现在相关文献报道过少,故对卵巢功能评价不够全面。各研究组生殖激素的测定方法、试剂盒厂家、单位不同,所以不排除存在结局指标可比性可疑。
本系统评价的结果显示,子宫全切同时切除双侧输卵管对于卵巢贮备功能中远期无明显影响。本研究文献检索较全面,所纳入的文献质量尚可,结果可信度较高,但由于纳入研究存在发表偏倚、选择性偏倚、测量性偏倚的可能性,故目前尚不能就子宫全切同时切除双侧输卵管和保留输卵管对卵巢功能中远期影响的相似性得出肯定的结论,期待将来更多严格的随机双盲对照试验提供高质量的证据。在观察指标选择上,应充分考虑卵巢功能的评价指标,如AMH水平、月经改变、阴道超声监测窦卵泡数及卵泡期卵巢间质的血液供应情况,同时可选择术中、术后的一些不良反应如术中出血量、住院时间及术后随访盆腔包块的发生率等以进一步探讨子宫全切同时切除双侧输卵管的中远期影响,从而得出更好的证据指导临床应用。
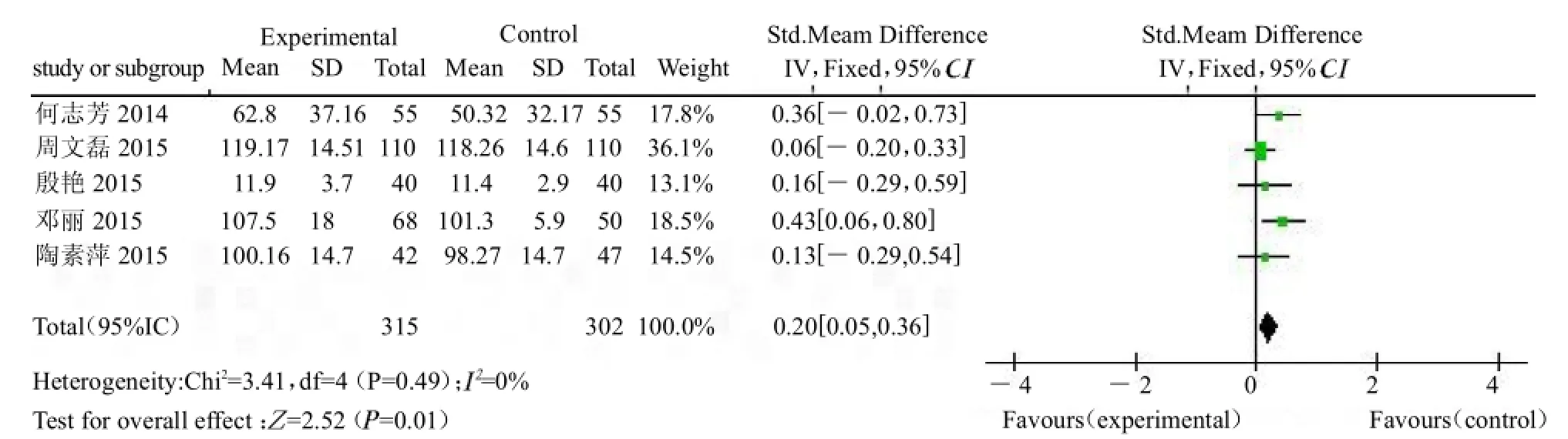
图1 (b) 术后12个月E2水平
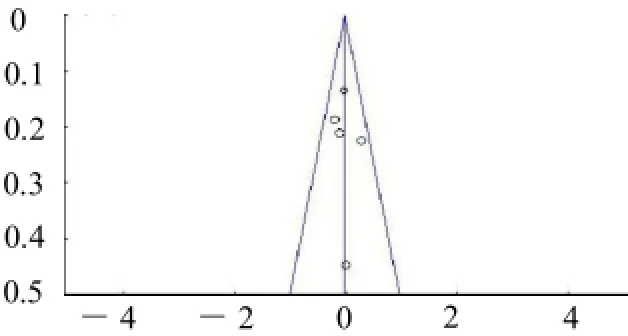
图2 (c) 术后6个月LH水平

图2 (d) 术后12个月LH水平
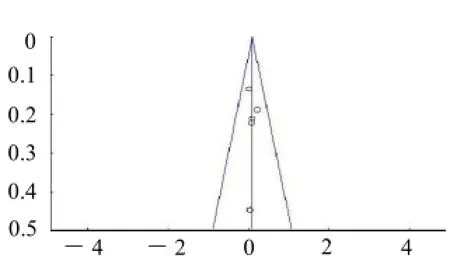
图2 (e) 术后6个月E2水平
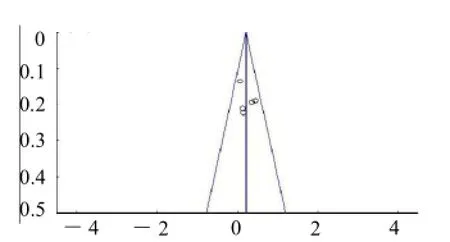
图2 (f) 术后12个月E2水平
[1] Salvador S,Gilks B,K bel M,et al.The fallopian tube:primary site of most pelvic high grade serous carcinomas[J].Int JGynecol Cancer,2009,19(1):58-64.
[2] 孙建群.25例子宫切除术后发生盆腔包块原因分析[J].皖南医学院学报,2009,28: 361-362.
[3] 林献琴.子宫肌瘤患者行子宫切除对卵巢功能影响的临床研究[J].亚太传统医药,2010,6(9):95-96.
[4] 庞淑洁,郑文新,郭东辉.盆腔高级别浆液性腺癌与输卵管伞端病变研究进展 [J].临床与实验病理学杂志,2012,28(2):196-198.
[5]易清华,凌晟荣,陈克明,等.围绝经期妇女子宫良性疾病行子宫切除术同时切除双侧输卵管的临床应用价值探讨[J].中华妇产科杂志,2012,47(2):110-114.
[6] Sezik M,Ozkaya O,Demir F,et al.Total salpingectomy during abdominal hysterectomy:Effects on ovarian reserve and ovarian stromal blood flow[J].J Obstet Gynaecol Res,2007,33(6):863-869.
[7] 曹泽毅.中华妇产科学[M].北京:人民卫生出版社,2000:2561-2562.
[8] AtayV,Ceyhan T,Baser I,et al.Hysterectomy with preservation of both ovaries does not result in premature ovarian failure[J].Int Mcd Rcs,2007,35(3):416-421.
[9]刘莉萍,劳佩维,张燕科,等.腹腔镜下子宫次全切除术后盆腔包裹性积液的分析[J].中国基层医药,2010,17(11):1498-1499.
[10]孙燕红.3种全子宫切除术的临床应用比较[J].安徽医学,2010,31(10):1184-1185.
[11]陶素萍,杨晓敏,叶小燕,等.合并输卵管切除的子宫全切术对卵巢功能影响的研究[J].浙江创伤外科,2014,19(3):382-383.
[12]何志芳,邱家玲.全子宫加双侧输卵管切除对卵巢血供及卵巢内分泌功能影响[J].安徽医学,2014,35(3):366-368.
[13]徐慧超,陈昭日,刘志翔,等.切除输卵管对绝经前妇女卵巢功能的近期影响[J].中外医学研究,2013,11(15):5-7.
[14]邓丽,韦业平,邵世清,等.绝经期妇女腹腔镜子宫切除术同时切除双侧输卵管的临床价值[J].实用医学杂志,2015,31(14): 2309-2311.
[15]周文磊,吴衡慧,刘广芝,等.腹腔镜辅助阴式子宫切除术中切除双侧输卵管对卵巢近期功能的影响.河南医学研究[J].2015, 24(5):26-28.
[16]殷艳,韦业平,黄燕.麦虹腹腔镜下全子宫切除术加输卵管切除术对围绝经期妇女的影响[J].广西医学,2015,37(2):198-200.
10.3969/j.issn.1671-0800.2016.01.042
R713.4+2
A
1671-0800(2016)01-0078-04
2015-11-01(本文编辑:姜晓庆)
315012宁波,宁波市妇女儿童医院
黄勇,Email:278365461@ qq.com

