内镜下黏膜剥脱术(ESD)后出血的护理体会
王 璐 葛加玲(江苏省盱眙县人民医院消化内镜中心,江苏 盱眙 211700)
内镜下黏膜剥脱术(ESD)后出血的护理体会
王 璐 葛加玲
(江苏省盱眙县人民医院消化内镜中心,江苏 盱眙 211700)
目的 探讨和总结消化道内镜下黏膜剥脱术ESD术后大出血的抢救和护理及预防措施。方法 回顾性分析了8例消化道ESD术后大出血的抢救与护理。结果 8例患者均成功救治,避免再出血和并发症的发生。结论 术中创面充分止血,是预防术后大出血的关键,通过制定与实施抢救应急预案,将保持呼吸道通畅放在首位,采取合理的体位,尽快在患者发生休克前建立静脉通路,同时留取血标本交叉配血等方法,为抢救患者争分夺秒,提高抢救成功率,降低病死率。
消化道ESD;术后;大出血;护理
我院自2013年9月开展内镜下黏膜剥脱术(Endoscopic Submucosal Dissection,ESD)以来,共手术治疗71例。其中术后大出血的患者8例,大量出血是指在在临床上出现几小时内失血量超出1000 mL或循环血容量的超过20%,表现为为呕血和(或)黑粪,其病死率高达8%~13.7%[1]。2013年9月至2016年2月笔者共参与此8例ESD术后大出血患者的术中配合及术后抢救护理,现将体会总结如下。
1 资料与方法
1.1一般资料:选取2013年9月至2016年2月笔者参与8例ESD术后大出血患者的术中配合及术后抢救护理,其中男性患者6例,女性患者2例,年龄35~85岁,胃ESD术后2例,食管ESD术后4例,结肠2例,均有不同程度的呕血,便血和休克症状。
1.2方法:抢救处理:护士必须基本功扎实,掌握急救预案,保持沉着冷静,动作敏捷,为挽救患者争分夺秒。保持呼吸道通畅迅速将头偏向一侧,取平卧位下肢略抬高,备吸引器,防止血块堵塞呼吸道引起窒息或误吸,必要时抠出血块,并给予氧气吸入。迅速建立静脉通道补充血容量,快速开放2条以上的静脉通路,使用大号针头,有条件者行深静脉置管。开放通路的同时,留取血行血型鉴定及交叉配血,做好输血准备。快速补充晶胶液体,输液速度开始宜快,根据病情及时调整输液量和速度,避免应输液输血过多,过快而引起急性肺水肿。输血时一般输浓缩红细胞,严重活动性大出血考虑输全血。积极止血:根据医嘱使用止血药或执行止血措施。
内镜检查:采用胃镜检查进行判断是否继续出血,或是否有再出血的风险,并进行内镜止血治疗。通常一般情况下,采用气囊压迫止血经鼻腔或口插入三腔二囊管,注气入胃囊(囊内压50~70 mm Hg),并向外加压牵引,压迫胃底,若还不能进行止血,需要再次注气入食管囊(囊内压为35~45 mm Hg),进一步压迫食管曲张静脉。近年来,由于药物治疗和内镜治疗的不断发展,气囊压迫已不是推荐的首选止血方法,一般应用于药物治疗不能止血时采考虑为暂使用,为采用其他方法争取更多的时间。
病情观察:正确评估失血量据研究,成人每日消化道出血>50~10 mL粪便隐血试验出现阳性,出血量50~100 mL/d可见黑粪。胃内储积血量在250~300 mL可引起呕血。病情观察:密切观察生命体征,予心电监护,一般测量1次/15~30 min生命体征变化。留置尿管,准确记录每小时尿量,应保持尿量30 mL/h。观察皮肤黏膜的颜色,温度,甲床色泽,呕吐物及粪便的性质,颜色及量。准确做好各项记录,做好床边及书面交班。再出血的评估上消化道大出血经过合适且恰当的治疗,可在短时间内使患者停止出血。由于肠道内积血需经数日(约3 d)才能排尽,因此,不能简单的以黑粪作为继续出血的一个指标。在临床上若有下列情况可考虑再出血:①患者表现为出现反复呕血,或黑粪次数有增多,伴有肠呜音亢进;②周围循环衰竭的表现经充分补液输血而没有改善,或出现临时性好转而又开始恶化;③经检测,血红蛋白浓度、红细胞计数、血细胞比容下降,且出现网织红细胞计数不断增高;④当给予患者行补液与尿量足够的情况下,患者的血尿素氮出现不断增高。
护理:①生活护理:禁食,绝对卧床休息,呕吐时头偏向一侧。呕吐后及时漱口,保持口腔清洁。使用温水擦拭肛门,做好肛周护理。重症患者应加强巡视,用床栏加以保护。房间保持良好的通风,清除异味,及时清理呕吐物及排泄物,以减少对患者造成不良的刺激。②心理护理:患者多紧张恐惧,应经常巡视,多关心安慰患者,大出血时陪伴在患者身边,使其有安全感。医护人员应保持镇定,沉着,让患者树立信心。家属此时多急躁,应认真做好与家属的沟通,安慰等心理护理工作,听取并解答患者或家属的提问,以减轻他们的疑虑。③病情观察:密切观察生命体征,予心电监护,一般15~30 min测量一次生命体征变化。留置尿管,准确记录尿量。观察皮肤黏膜的色泽,温度,呕吐物及粪便的颜色,性质及量,并准确记录与护理记录单上,做好床边及书面交班。床边准好抢救器材及药品。④用药护理:胃管注入去甲肾上腺素者应将药液明确标识,防止与静脉用药混淆。使用生长抑素者,应遵医嘱准确调节输入速度,保持静脉通路的通畅。⑤导管护理:使用三腔二囊管的患者应妥善固定,定时测量气囊内压力,以防压力不足而不能有效止血或压力过高造成组织坏死,按时放气,气囊充气12~24 h应放松牵引,放气15~30 min若出血未止,再注气加压。保持持续有效的牵引,床边备剪刀,必要时剪断导管防止窒息。使用胃管灌注者,保持引流通畅,妥善固定导管,观察引流液的颜色,性质及量,保持口腔清洁。
2 结 果
8例患者均成功救治,避免再出血和并发症的发生。
3 讨 论
3.1术后出血是ESD术后的常见并发症,在术中止血及术后创面止血是预防术后出血的关键,通过止血夹,止血钳钳住出血点烧灼止血,创面喷洒猪源纤维蛋白凝胶等措施,尤其是创面边缘可能有离段的血管,通过电热止血钳的钳夹充分处理,可以有效的减少术后出血,附创面止血见图1。使用止血钳时,外拉咬着出血点的电热活检钳,使其头部尽可能的少接触肠壁,再电凝止血,以避免因烧灼时间过长导致消化道壁穿透伤[2-3]。见图1。
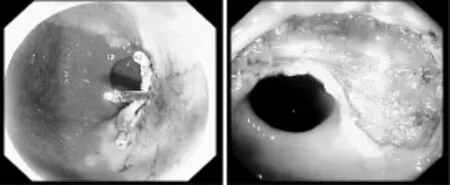
图1 创面止血图片
3.2医护人员熟练及有效的配合,消化道大出血来势凶险,患者紧张,家属慌乱,且病情发展迅速,医护人员多因心理问题而影响了技术的发挥,特别是单独当班的人员或年轻职工。我科建有上消化道大出血的应急预案,每位医护人员均应熟练掌握。从而在抢救时做到沉着冷静,相互密切配合,有条不紊,为患者提供高质量的救护。
3.3重视保持呼吸道通畅,大出血时,重点是补充血容量和止血。其实保持呼吸道通畅是第一步。大出血时,特别是呕血患者,呕出多含有血块,血块极易堵塞呼吸道,对患者形成第一伤害。所以对于呕血患者,第一步即是将头偏向一侧,必要时用吸引器清除气道内的分泌物,血液或呕吐物,必要时用手将血块抠出。
3.4开通静脉通路与采血同时进行,大出血者对于护理方面抢救的难点就是开放静脉通路,此类患者病情发展迅速,稍迟一点就因外周静脉无法充盈而无法打开通路,更别谈留取血标本配血。所以护理人员应在患者未休克前尽早开放静脉通路,并在开放同时留取血标本配血,迅速地实施输液、输血,争取抢救的黄金时间。
3.5合理的卧位大出血时,特别是呕血患者,立即安排中凹卧位,头部抬高30°,并偏向一侧。若胃出血患者宜右侧卧位,根据胃的解剖位置,此卧位使贲门口向下,更易造成患者呕血,增加窒息的机会。若左侧卧位,使贲门口朝上,胃内积血向下走,通过肠道,可为抢救争取时间。
[1] 吴永梅,王君,邱枫,等.内镜下黏膜切除术(EMR)及黏膜剥离术(ESD)在早期消化道肿瘤中的应用[J].新疆医学,2012,42(10):94-97.
[2] 张丽红,徐银华.内镜下止血夹对消化道出血的治疗作用[J].医学美学美容旬刊,2014,22(6):463.
[3] 陈吉林.结肠镜下黏膜分片切除术并发出血的诊治分析[J].浙江中西医结合杂志,2012,22(1):10.
R473.6
B
1671-8194(2016)22-0262-02

